Как сделать узи корове
Добавил пользователь Евгений Кузнецов Обновлено: 30.08.2024
Вы посетите мир ультразвуковой диагностики крупного рогатого скота. Данная тема безгранично интересная и отчасти .
Процесс УЗИ-диагностики может быть очень эффективным с решениями от IMV Imaging. Переносной сканер Imago .
В данном ролике мы подробно расскажем вам про два мастер - класса, которые проводились на одном из наших .
Добрый день ! Сегодня 7 января ! И мы узнаем осеменилась ли наша Роза?! При осеменении мы использовали схему .
Easi-Scan- самый универсальный сканер для крупных сельскохозяйственных животных Почему Easy-Scan является .
Проводим ректальное обследование коров и телок . Хороший результат = ждем 135 телят в феврале - марте , бычки .
Друзья, в комментариях к прошлому видео вы просили снять ролик о определении стельности у коров без помощи .
Видеоролик предназначен для специалистов, задействованных в работе с крупным рогатым скотом. Речь идёт о .
Определение стельности коров при помощи ветеринарного ультразвукового сканера AcuVista VT98b. Данный сканер .
Компания Ветексперт оказывает услуги по проведению УЗИ стельности КРС. Бригады работают по всей Украине. Также .
Определение стельности коров при помощи ветеринарного ультразвукового сканера AcuVista VT880b. Ректальный датчик .
Мастер-класс ''УЗИ ЖКТ у кошек''. Лектор: Лапшина Мария Владимировна, ветеринарный врач, руководитель отделения .
коровка долгое время не приходит в охоту? посмотрите данный видеоролик, возможно вы найдёте ответ на этот вопрос.

Чрезвычайно важно как можно раньше получить информацию о стельности молочной коровы. Стельные коровы — очень хорошая новость. Но так же выявляются и яловые животные, которые имеют первостепенное значение.
Необходимо свести к оптимальному значению сервис-период коровы (90 — 120 дней), уменьшая интервал между отёлами и увеличивая поступление молока. В течение многих лет метод ручной пальпации был единственным методом, позволяющим диагностировать беременность, диагностика успешно выполнялась опытными ветеринарами с большой точностью с 35-го дня после осеменения.
Была разработана методика экспресс-теста, определяющего гормоны. Она позволила провести тестирование на стельность коровы на основании полученных значений содержания прогестерона в молоке.
Однако этот тест имел много недостатков, включая результаты ложных показателей, требующих последовательной выборки для обеспечения точности. Метод ручной пальпации изменился с внедрением ультразвукового сканера, позволяющего выполнять более раннюю и более точную диагностику. Гормональное тестирование достигло нового уровня, когда менее точный тест на прогестерон был заменен тестированием на специфический для беременности гормон.
В современных условиях более раннее и точное определение стельности для повышения эффективности производства стада не вызывает сомнения. Поэтому наиболее широкое применение в производстве получил метод ультразвукового исследования.
Ультразвуковой метод
Ультразвуковая диагностика беременности проводится с использованием портативного ультразвукового сканера, работающего на частотах 3,5-9 МГц. Существует несколько сканеров с различными частотами ультразвука. Для того чтобы получить изображение, звуковые волны проходят через линейную или секторную матрицу кристаллов.
Качество и стиль создаваемого изображения влияют на интерпретационную информацию, а деталь визуализируется и, следовательно, влияет на точность диагноза.
На рынке существует множество различных сканеров и, исходя из задач, поставленных при написании данной статьи, предполагается, что диагноз может быть поставлен при использовании сканера с качественным изображением и при проведении диагностики опытным оператором.
Ультрасонографическая диагностика имеет дополнительное преимущество в предоставлении информации о структурах яичников, идентификации двоен, определении жизнеспособности плода (рис. 2), точном определении срока беременности (рис. 3) и определении пола плода (3).
Точный результат ультразвуковой диагностики, возможность провести тщательное обследование репродуктивного тракта, чтобы установить, имеются ли какие-либо проблемы, позволяют в случае их возникновения без промедления начать лечение коровы.
 |
| Рис 3. Двойные эмбрионы. Один здоров, другой умер. Ультрасонография может определять жизнеспособность плода. |
Метод гормонального тестирования
Молекула, специфическая для беременности, позволяющая определить стельность коровы, стала объектом обширных исследований. Конечной целью является тест на наличие молекулы в молоке, который даёт мгновенный результат и затем подается в компьютеризированную базу данных.
Были исследованы и изучены разные молекулы. К ним относятся гормон прогестерон, сульфат эстрона, фактор раннего зачатия и связанный с беременностью гликопротеин (PAG).
До настоящего времени PAG является наиболее перспективной версией, поскольку существует тест на наличие PAG в молоке, имеющегося в продаже. PAG производится из трофобластических клеток плаценты коровы. Образец отправляют в лабораторию, где в течение 1-3 дней будет проведён анализ и получен результат.
 |  |
| Рис 4. Плоду на изображении 49 дней. Точный этап гестации может быть достигнут с помощью ультразвука. | Рис 5. На этом изображении есть самка. Определение пола плода может быть выполнено, если срок стельности более 56 дней. |
Точность была определена в эксперименте, проведенном Полом Фрике, профессором молочной науки в Висконсине, США (4) (5). Основываясь на наличие PAG в образцах молока, собранных еженедельно, лучшее время для проведения первого диагноза на беременность составляет период от 32 до 39 дней после искусственного осеменения (TAI), когда PAG в молоке достигает максимального пика у беременных коров. Они не смогли определить самый ранний день, когда тестирование молока на PAG было точным, поэтому они рекомендовали следовать рекомендациям производителей >=28 дней после AI.
Наконец, из-за возникновения потери беременности, они рекомендовали, чтобы все беременные коровы были отправлены на повторную проверку беременности через 74 дня после AI или позже, когда относительные уровни PAG в молоке беременных коров изменятся от самого низкого уровня.
Исследование подтвердило использование теста на наличие PAG в молоке от 32 до 39 дней после осеменения, когда уровни PAG у беременных коров находятся на максимальном пике, а результаты беременности для беременных коров достигают 100% точности.
Уровни PAG, обнаруженные тестами ELISA в исследовании Пола Фрике, имели период полураспада в материнском кровообращении, что приводило к задержке от 7 до 14 дней при идентификации коров, страдающих от потери беременности, на основе уровней PAG в плазме или молоке по сравнению с трансректальной ультрасонографией.
Уровень PAG остается высоким до 70 дней после отела, исключая его использование для диагностики
беременности на данном этапе.
Сравнение методов
 |
| Таблица 1. Сравнение ультразвукового и молочного теста. |
Стоимость теста на молоко составляет от 260 до 300 рублей, ультразвуковое исследование будет стоить в некоторых случаях примерно столько же при тестировании небольшого количества коров. Однако стоимость ультразвукового исследования становится более низкой, когда исследуются более многочисленные группы. Стоимость ультразвука при диагностике беременности определяется эффективностью обработки.
Сочетание опытных ветеринарных специалистов и эффективных методов фиксации или подгонки животных, позволяет исследовать 45-64 коровы в час.
Отбор проб может производиться одновременно с образцами записи молока, но это ограничивает срок, за который они будут собраны, что уменьшает преимущество раннего диагноза. Кроме того, ограничение приема образцов на день отбора молока приведёт к тому, что некоторые коровы будут исключены из процесса раннего и точного тестирования.
Диагностика, в случае использования ультразвука, позволяет получить немедленные результаты. Положительные результаты фиксируются, а если выявляются отрицательные результаты лечение нужно начинать немедленно, что приведёт к быстрому выздоровлению.
Если обследование стада проводится еженедельно, негативы быстро диагностируются и лечатся в среднем на 2-5 дней раньше, это время, необходимое для взятия образца молока и получения результата.
Другими косвенными преимуществами ультразвуковой диагностики являются:
- выявление двоен;
- определение жизнеспособности плода;
- определение пола плода, здоровья репродуктивного тракта;
- очень точное выявление сроков беременности.
Проведение анализа молока на гормоны эффективно в небольших стадах, где количество коров подлежащих обследованию невелико, и в таких хозяйствах стоимость ультразвуковой диагностики будет выше, чем стоимость гормонального теста. Применение гормонального теста также более выгодно в тех странах, где УЗИ-сканеры дорогие и отсутствуют опытные специалисты.
Все изображения получены с помощью УЗИ-сканера Easi-Scan .
Источник: by John Dawson MRCVS, Director, Embryonics Ltd, Station Road, Weaverham, Cheshire CW8 3PY, UK.
Для проведения ультразвукового исследования мы рекомендуем использовать беспроводной сканер Easi-Scan:Go — усовершенствованная версия сканера Easi-Scan .
Пример использования прибора УЗИ в Репродуктивном биологическом центре.
- Фолликул
- Желтые тела
- Структура кист
- Появление фолликулярной волны
- Овуляция
- Наличие патологий (Воспаление матки (метрит), гнойный эндометрит (пиометра))
- Беременность
- 28 дней до 280+ дней
- Пол эмбриона (60-85 дней)
- Жизнеспособность эмбриона (сердцебиение, околоплодная жидкость)
Результаты исследования
Беременность. 30 День. Околоплодная жидкость.
![]()
Беременность. 30 День. Эмбрион.
![]()
Беременность. 46 День. Зародыш.
![]()
Беременность. 60 День. Эмбрион женской особи.
![]()
Беременность. 70 День. Эмбрион мужской особи.
![]()
Беременность. 80 День. Зародыш.
![]()
ОбучениеДиагностика УЗИ позволяет получить не просто хорошую диагностику, а отличную. Однако, без четкого понимания расположения и анатомии строения коровы и зародыша получение качественного результата невозможно.
Для обучения специалиста необходима после - прощупывательная практика. В зависимости от квалификации преподавателя и обучающегося специалиста, такая практика состоит из обследования 100-600 голов.
Др. Бетани Фанелл, Доктор Ветеринарии, Ветеринарный врач КРС Биотехнологический Центр Репродукции Университет штата Миннесота Северный центральный Научный и Популяризационный Центр.![]()
COVID-19 не только вызывает серьёзные респираторные проблемы, но и вызывает нарушения свёртываемости крови. Пациенты с тяжелой инфекцией COVID-19 подвергаются большему риску развития тромбов в венах и артериях. Тромбоз при коронавирусе может образовываться в глубоких венах ног (тромбоз глубоких вен). Эти тромбы способны отрываться и перемещаться в лёгкие, вызывая тромбоэмболию лёгочной артерии, которая может быть фатальной. Сгустки крови в артериях могут вызывать инфаркт миокарда, когда они блокируют кровоснабжение сердца, или инсульты, когда они блокируют поступление кислорода в мозг.
Почему развивается тромбоз в организме людей с коронавирусом?
Последние данные из Европы показывают, что у 30-70% пациентов с коронавирусом, поступающих в отделения интенсивной терапии (ОИТ) выявляются тромбы в глубоких венах ног или в лёгких. Вирус вызывает повреждение стенки сосудов, что запускает процесс тромбообразования, который в норме защищает человека от кровотечения. При ковиде поражение эндотелия приводит к активации системы комплимента, повышение активности иммунной системы, которая атакует собственные клетки организма.
Примерно у каждого четвёртого пациента с коронавирусом, поступившего в отделение интенсивной терапии, развиваются признаки тромбоэмболии лёгочной артерии. Постельный режим сам по себе повышает риск тромбоза нижних конечностей при коронавирусе. Частота тромбоза намного выше, чем мы обычно наблюдаем у пациентов, нуждающихся в госпитализации по другим причинам, отличным от COVID-19.
Экспертные аппараты и Лучшие специалисты
Повышенный риск инсульта
Пациенты, поступающие в больницу с COVID-19, также более подвержены инсульту по сравнению с неинфицированным населением. Вероятность инсульта обычно связана с возрастом, а также с другими факторами риска, такими как высокое кровяное давление, повышенный уровень холестерина или курение. Однако выявлена более высокая частота инсультов у пациентов с COVID-19 у людей в возрасте до 50 лет, без других факторов риска инсульта. У пожилых людей, принимающих лекарства против тромбов снижаются риски сосудистых катастроф при Covid-19.
Низкий уровень кислорода
COVID-19 также связан со сгустками крови в крошечных кровеносных сосудах, которые важны для переноса кислорода в органах. В отчётах о вскрытии обнаружены элементы SARS-CoV-2, вируса, вызывающего COVID-19, в клетках, выстилающих эти небольшие кровеносные сосуды в лёгких, почках и кишечнике.
Это может привести к образованию крошечных сгустков крови в этих мелких кровеносных сосудах, которые нарушают нормальный кровоток и способность крови доставлять кислород к этим органам. Важно отметить, что эти небольшие сгустки крови могут нарушить нормальную функцию лёгких. Это может объяснить, почему у пациентов с тяжёлой формой COVID-19 может быть очень низкий уровень кислорода.
Как лечить и диагностировать тромбы
Когда пациенты поступают в больницу из-за ковида, обычной практикой является введение низких доз антитромботических препаратов для предотвращения образования тромбов. С 2020 года проводятся испытания, чтобы уточнить схемы назначения этих препаратов для максимального эффекта. Диагностика этих тромбов у пациентов с COVID-19 также может быть особенно сложной задачей.
Симптомы обострения лёгочной инфекции, связанной с вирусом, могут быть неотличимы от симптомов тромбоэмболии лёгочной артерии. Симптомы тромбоза глубоких вен после коронавируса неотличимы от классических:
- Отёк голени и стопы.
- Болезненность мышц голени.
- Вздутие подкожных вен.
Основные лабораторные признаки тромбоза при коронавирусе включают изменения коагулограммы. Проблема, связанная с COVID-19, заключается в том, что вирус может влиять на лабораторные тесты, которые также могут использоваться для диагностики венозных сгустков крови. У некоторых пациентов это означает, что тест на D-димер возможно не помогает диагностировать тромбы и вовремя начать их лечить.
Каждому пациенту с диагностированной коронавирусной инфекцией необходимо проводить исследование вен нижних конечностей. Обычно для этой цели достаточно ультразвуковой диагностики. Важно понимать, что тромбы могут возникать и в отдалённом периоде после заболевания, поэтому стандартом должна быть ультразвуковая диагностика вен ежемесячно на протяжении полугода после перенесённого ковида. Точный диагноз тромбоза, как осложнения коронавируса может поставить флеболог с помощью УЗИ диагностики. Назначение лекарственных средств против тромбозов позволит предотвратить тяжёлые осложнения.
Почему COVID-19 вызывает свёртывание крови?
Одна из теорий заключается в том, что повышенная скорость образования тромбов при ковиде — это просто отражение общего недомогания и неподвижности. Однако текущие данные показывают, что риск образования тромбов и тромбоэмболии у пациентов с ковидом значительно выше, чем у пациентов, госпитализированных в стационар и в отделения интенсивной терапии.
Другое возможное объяснение заключается в том, что вирус напрямую влияет на клетки, выстилающие наши кровеносные сосуды. Когда организм борется с инфекцией, иммунная система активируется, чтобы попытаться убить захватчика, и исследования показывают, что при атаке активированной иммунной системы в стенках сосудов образуются тромбы, которые довольно редко отрываются.
Предварительные исследования показывают, что обычно используемый гепарин для профилактики тромбоза при коронавирусе, может оказывать противовирусное действие, связываясь с SARS-CoV-2 и подавляя ключевой белок, который нужно использовать вирусу для закрепления на клетках.
Что мы знаем точно, так это то, что осложнения со свёртыванием крови быстро становятся серьёзной угрозой COVID-19. В этой области нам ещё многое предстоит узнать о вирусе, о том, как он влияет на свёртываемость крови, и проверить данные о лучших вариантах профилактики и лечения этих тромбов.
Фиолетовые высыпания, опухшие ноги, закупоренные катетеры и внезапная смерть — это тромбы сосудов при коронавирусе, большие и маленькие, являются частым осложнением.
Двойной удар
Сгустки крови, желеобразные сгустки клеток и белков, являются механизмом организма для остановки кровотечения. Тромбы образуются в сосудах в ответ на повреждение внутренней стенки. Некоторые исследователи рассматривают свёртывание крови как ключевую особенность COVID-19.
Воздействие вируса на иммунную систему также может проявляться повышенной свёртываемостью крови. У некоторых людей COVID-19 побуждает иммунные клетки высвобождать поток химических сигналов, усиливающих воспаление, которое связано с коагуляцией и свёртыванием крови различными путями. И вирус, похоже, активирует систему комплемента, защитный механизм, который вызывает свёртывание крови и повышает риск тромбоза при коронавирусе.
Как избежать тромбоза лёгких при коронавирусе?
Препараты, разжижающие кровь, являются стандартом лечения пациентов в отделении интенсивной терапии, и пациенты с COVID-19 не являются исключением. Но дозировка - это вопрос горячих дебатов. Истинная распространённость тромбоза, связанного с инфекцией COVID-19, неизвестна, поскольку большинство исследований на сегодняшний день не включают протоколы систематических и всеобъемлющих исследований.
уменьшение лёгочного кровотока в ответ на паренхиматозный процесс проявляется низкой скоростью движения крови в сосудах;
классический переход тромбоза глубоких вен в тромбоэмболию лёгочной артерии.
Срочно необходимо проверить результаты текущих испытаний для дальнейшего информирования клинической практики об использовании антикоагулянтов. Сюда входят как пациенты, госпитализированные в отделения интенсивной терапии, так и пациенты из группы риска, находящиеся в палате общего профиля.
Для пациентов, не нуждающихся интенсивной терапии важно решить: каковы поводы для более интенсивной антикоагуляции там, где визуализация недоступна? Можно ли назначать антикоагулянты, используя только анализ на D-димер, и какие пороговые значения следует использовать для точки отсчёта?
Антикоагулянтные препараты
Выбор антикоагулянта, который будет вам назначен, основан на различных факторах: функции почек, массе тела и других принимаемых вами лекарствах. Профилактика тромбозов при ковиде должна проводится с первого дня после установления диагноза и продолжаться не менее месяца после прекращения всех симптомов перенесённого заболевания. Стоит иметь в виду, что некоторые антитромботические препараты получены из животных (свиного происхождения). Существуют таблетированные и инъекционные формы лекарственных препаратов, которые выбирает врач.
Назначаемые схемы
Таблетка ривароксабана, 10 мг один раз в день - принимать примерно в одно и то же время каждый день. Ривароксабан не лицензирован для предотвращения образования тромбов у людей с COVID-19, но используется по другим показаниям, чтобы избежать образования тромбов.
Инъекция эноксапарина, доза зависит от вашего веса и функции почек - принимать примерно в одно и то же время каждый день. В отличие от обычного гепарина при приёме этих лекарственных средств нет необходимости делать анализы крови на свёртываемость.
Как долго нужно пить антикоагулянты?
Вам будет предоставлена подробная информация о том, как долго вам следует принимать антикоагулянтные препараты, а также инструкции на этикетке лекарства и больничной документации. Обычно срок антитромботической профилактики не менее месяца после исчезновения всех клинических проявлений. Перед окончанием профилактического курса необходимо провериться на УЗИ и определить необходимость его продолжения. Такой подход позволит предотвратить развитие поздних тромботических осложнений в виде постэмболической пневмонии и массивной ТЭЛА. В информационном поле постоянно появляются случаи преждевременной смерти от тромбоэмболии через несколько месяцев после перенесённой коронавирусной пневмонии. Важно, чтобы вы пили лекарства в течение рекомендованного времени и завершили курс.
Что делать, если вы пропустите приём?
Если вы пропустили приём и вспомнили об этом в тот же день, примите пропущенную дозу, как только вспомните, в этот день. Примите следующую дозу на следующий день и продолжайте принимать один раз в день. Не принимайте двойную дозу, чтобы восполнить пропущенную дозу. При любых подозрениях на тромбоз необходимо провериться флеболога, чтобы определить возможные тромбы.
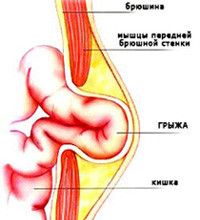
Грыжа – это выпячивание органов из полости, которую они должны занимать, через нормально существующие или патологические образованные анатомические отверстия.
![Изображение 1: Грыжа живота - клиника Семейный доктор]()
Наиболее часто встречаются грыжи живота. Признаком такой грыжи является припухлость, появляющаяся при натуживании или в положении стоя, и исчезающая при вправлении руками или в положении лёжа. Иногда припухлость не поддаётся вправлению, что может быть обусловлено невправимой грыжей.
В грыже выделяют грыжевые ворота (отверстие, через которое произошло выпячивание), грыжевой мешок (часть брюшины, прикрывающая содержимое грыжи) и собственно грыжевое содержимое (сместившиеся органы – это могут быть части кишечника, сальник, мочевой пузырь и т.д.).
![Изображение 2: Грыжа живота - клиника Семейный доктор]()
Существование грыжи является серьёзной патологией. Со временем грыжевые ворота расширяются и органы, образующие грыжевое содержимое, всё больше выходят за пределы брюшной полости. Это может приводить к нарушению их работы (при выходе толстой кишки могут наблюдаться запоры, при выходе мочевого пузыря – рези при мочеиспускании).
Самое опасное осложнение – это ущемление грыжи, при котором прекращается кровоснабжение органа, что может привести к его отмиранию. При отсутствии своевременной медицинской помощи возможен летальный исход.
Причины грыжи
Причиной возникновения грыжи является слабость брюшной стенки, не способной компенсировать повышение внутрибрюшного давления (например, при поднятии тяжестей, родах, дефекации, натужном кашле и т.п.). Также к образованию грыжи могут привести дефекты брюшной стенки, образовавшиеся вследствие операции или травмы. Вероятность возникновения грыжи повышается при возрастном истончении мышечных тканей и утрате их эластичности. Имеют значение врождённые дефекты и наследственная предрасположенность.
Виды грыж живота
В зависимости от места расположения, различают:
Паховые грыжи
![Изображение 3: Грыжа живота - клиника Семейный доктор]()
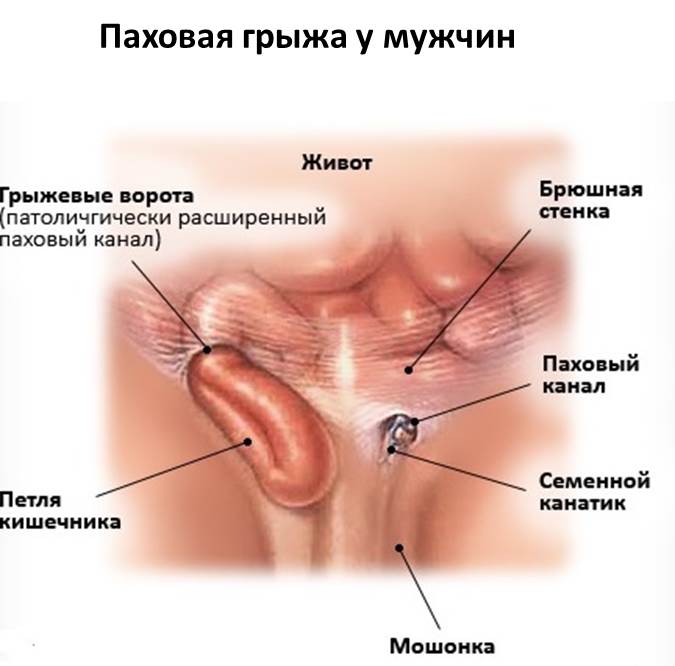
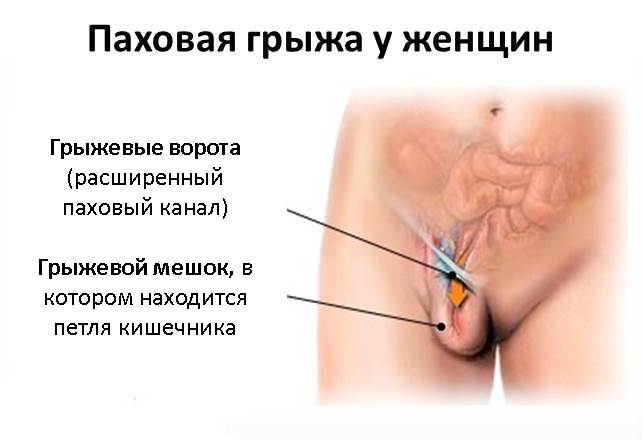
Паховая грыжа является наиболее часто встречающимся видом грыж живота. Она представляет собой патологическое выпячивание кишечника или большого сальника в полость пахового канала. У мужчин паховая грыжа встречается в 5 раз чаще, чем у женщин, что объясняется особенностями анатомического строения паховой области у обоих полов. У мужчин в паховом канале находится семенной канатик, у женщин – круглая связка матки.
![Изображение 4: Грыжа живота - клиника Семейный доктор]()
Паховая грыжа, если она не ущемлена, как правило, не вызывает болезненных ощущений. Единственным признаком такой грыжи является выпячивание внизу живота. Если покашлять, приложив руки к грыже, можно почувствовать как отдаются толчки.
Бедренные грыжи
![Изображение 5: Грыжа живота - клиника Семейный доктор]()
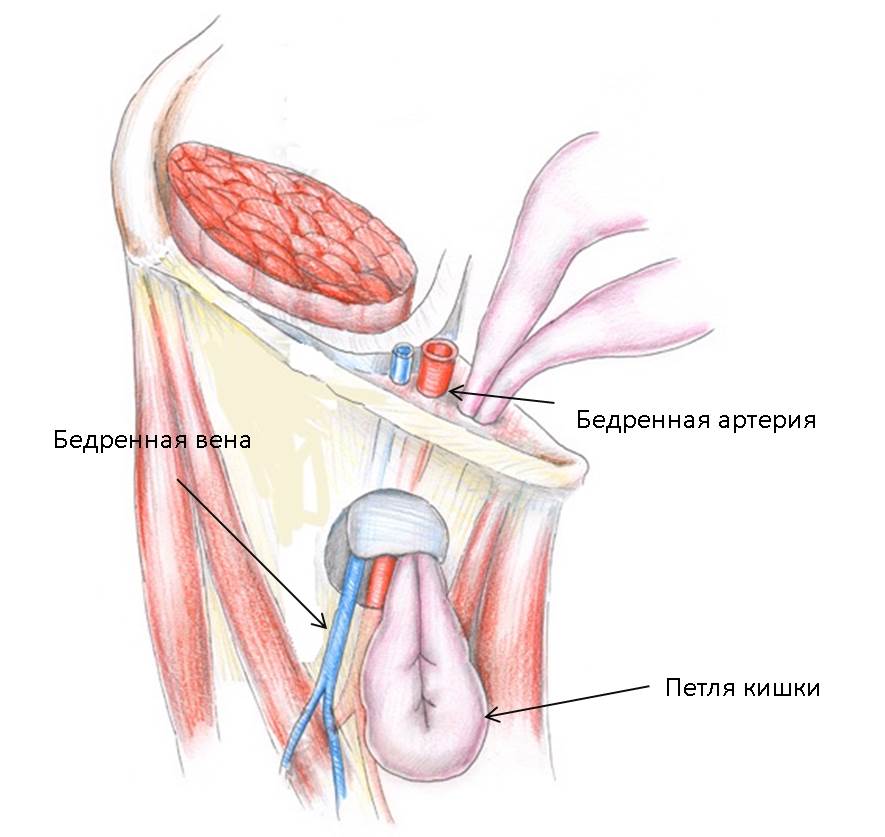
Бедренная грыжа представляет собой выпячивание внутренних органов через бедренный канал. В норме бедренного канала не существует, существует лишь бедренное кольцо, заполненное жировой клетчаткой, достаточно рыхлой, чтобы это место было уязвимо для выпячивания грыжевого мешка. Поскольку у женщин таз, как правило, больше, бедренные грыжи у них встречаются в 4 раза чаще, чем у мужчин.
Бедренная грыжа проходит в своем развитии несколько стадий – начальную, канальную (когда выпячивание уже привело к созданию бедренного канала, но грыжа еще не вышла под кожу и не стала заметной), полная. На первых двух стадиях симптомом образования грыжи является боль в области паха и верхней части бедра, усиливающаяся при кашле, натуживании и долгой ходьбе. На последней стадии в области бедренно-пахового сгиба возникает характерное вздутие размером с грецкий орех или больше.
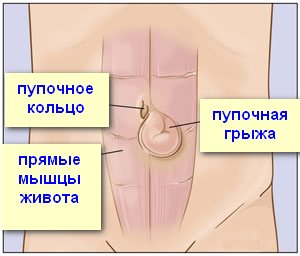
Пупочные грыжи
Пупок – это место отпадения пуповины, связывающей ребенка с организмом матери. Мышцы вокруг пупка образуют пупочное кольцо, которое должно достаточно быстро сжаться. Однако пупочное кольцо остается "слабым" анатомическим образованием и через него может произойти выпячивание внутренних органов – кишечника или большого сальника.
![Изображение 6: Грыжа живота - клиника Семейный доктор]()
У новорожденных слабость мышц брюшной стенки достаточно часто приводит к образованию пупочной грыжи (выявляется у 20% младенцев). Иногда такая грыжа заметна только при вертикальном положении малыша или когда он тужится или кричит. В большинстве случаев пупочная грыжа у новорожденных проходит сама – по мере укреплении мышц брюшной стенки. Однако наблюдение у хирурга обязательно. Грыжа не должна увеличиваться, ущемляться. Может быть назначен массаж.
В некоторых случаях возникает пупочная грыжа и взрослых. Причины: слабость брюшной стенки, повышенное внутрибрюшное давление. Провоцирующими факторами являются беременность, ожирение, хронические запоры и т.п. Выглядит такая грыжа как шарик в области пупка. Иногда она проявляется лишь при натуживании или кашле. При большом размере грыжи возможны болевые ощущения, усиливающиеся после еды или во время физической нагрузки.
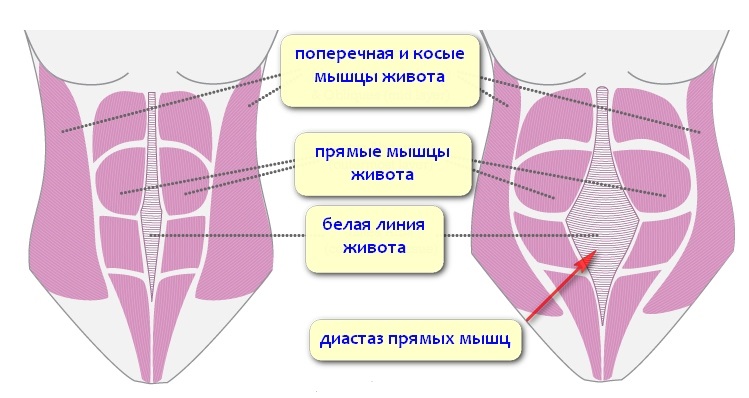
Грыжи белой линии живота
![Изображение 7: Грыжа живота - клиника Семейный доктор]()
Белая линия живота – это пластина, образованная переплетенными сухожилиями и разделяющая прямые мышцы живота. Белой она называется по цвету ткани (в ней мало кровеносных сосудов). Проходит белая линия по середине живота – от грудной клетки (мечевидного отростка грудины) через пупок до лобка. В норме ее ширина составляет не более 3-х см. Но она может увеличиваться, если прямые мышцы начнут расходиться (например, под воздействием высокого внутрибрюшного давления). Подобное состояние называется диастазом прямых мышц живота. В этом случае по белой линии возможно образование грыж – выше пупка (надпупочная грыжа), в области пупочного кольца (околопупочная) или ниже пупка (подпупочная).
Методы диагностики грыжи
Диагностика грыжи проводится при осмотре пациента. При этом врач использует методы пальпации (прощупывание), перкуссии (простукивание) и аускультации (прослушивание естественных звуков организма).
Для получения более полной картины выполняются инструментальные исследования:
Рентгенография при грыже позволяет получить дополнительные сведения о наличии спаек, пристеночного ущемления грыжи и частичной кишечной непроходимости.
УЗИ даёт возможность уточнить локализацию грыжи, форму и размеры грыжевых ворот, оценить состояние окружающих тканей (это позволяет выбрать наиболее эффективную технику вправления грыжи), определить содержимое полости грыжевого мешка.
Компьютерная томография при грыже используется, если данных ультразвукового исследования недостаточно.
Методы лечения грыжи
Тянуть с лечением грыжи нельзя. При обнаружении признаков грыжи следует сразу же обратиться к врачу-хирургу.
Единственным способом лечения грыжи является операция. Подобная операция называется герниопластикой. Также используются такие термины, как грыжесечение и удаление грыжи. Но герниопластика – более правильное название, так как грыжа в большинстве случаев всё же не удаляется, а вправляется.
Грыжевое содержимое погружается сквозь грыжевые ворота обратно в брюшную полость, после чего выполняется пластика грыжевых ворот. На этом этапе решается задача предотвращения повторного образования грыжи. Область грыжевых ворот укрепляется или собственными тканями организма или имплантатами (полимерными сетками). В течение месяца сетка прорастает тканями организма. Подобный каркас надёжно удерживает органы на своём месте. При использовании собственных тканей могут наблюдаться рецидивы (в 25% случаев).
В "Семейном докторе" удаление грыжи (герниопластика) выполняется лапароскопическим методом – через небольшие проколы в брюшной стенке, что позволяет добиться более быстрого заживления и избежать бросающихся в глаза рубцов. Лапароскопическая герниопластика производится в хирургическом стационаре, под местной или спинномозговой анестезией. Применение полимерных имплантатов практически полностью исключает возможность повторного образования грыжи.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.

Читайте также:
 webdonsk.ru
webdonsk.ru