Сделал операцию на варикоцеле как понять что больше нет
Добавил пользователь Евгений Кузнецов Обновлено: 05.10.2024
Варикоцеле – операция, послеоперационный период которой столь же важен, как и она сама. Даже, если все прошло успешно, а пациент обратился вовремя, пренебрежение рекомендациями по реабилитации может испортить весь результат процедуры. Рекомендации после варикоцеле будет давать лечащий врач. К ним нужно обязательно прислушиваться — и выполнять ежедневно.
Восстановление после операции варикоцеле: основные правила
Восстановление после варикоцеле – сколько понадобится на это времени? Такой вопрос первым задают все мужчины. Для полного восстановления понадобится месяц. И в течение этого времени нужно соблюдать определенные ограничения – как касательно физической активности, так и диеты. Понадобится несколько изменить привычный образ жизни.
Восстановление после лапароскопии варикоцеле в первые несколько дней включает в себя легкие блюда – супы на овощном бульоне, каши на воде, мясо на пару. Никаких жареных и соленых блюд. Нужно ограничить двигательную активность. Первое время нельзя долго стоять или сидеть. Потом – нельзя делать резкие наклоны, поднимать тяжелые предметы.
На время восстановительного периода нельзя переедать – приемов пищи доложно быть 4-5 в день, но мелкими порциями. Еда должна быть теплой, но не горячей. Основу такого меню составляют цельнозерновые каши, кисломолочные продукты, фрукты и овощи. Можно немного мяса, рыбы.
Что нельзя делать после операции на варикоцеле?
Выше мы уже упомянули о правильном питании на период восстановления. Такой рацион необходим для того, чтобы избежать расстройств пищеварения, в частности – запоров. Поэтому, полностью исключены многие продукты, которые раздражают ЖКТ.
После операции варикоцеле – что нельзя есть:
- Жареные и жирные блюда.
- Сладости.
- Копченые продукты.
- Жирное мясо.
- Острая пища.
- Консервация.
- Кофе и крепкий чай.
- Алкоголь.
Ограничения после операции варикоцеле касаются и курения. На время восстановления от сигарет нужно оказаться или максимально ограничить количество, если вы не можете сразу бросить курить.
Табу распространяется и на половую жизнь – занятия сексом будут под запретом на месяц. Если была проведена малоинвазивная операция, то к половой жизни можно вернуться через 3 недели. Но все зависит от состояния человека и динамики восстановления.
В первый месяц после операции можно гулять в умеренном темпе, делать утреннюю гимнастику. А вот физические нагрузки в тренажерном зале физическая работа – ко всему этому нужно будет возвращаться постепенно. В течение года после операции нельзя поднимать тяжести, участвовать в интенсивных командных играх, изнурять себя тренировками вроде кроссфита.

Рецидив — одна из основных проблем хирургической коррекции варикоцеле. В 0,6% — 45% случаев лечение заканчивается рецидивом, чаще всего это происходит при лечении пациентов-детей. Для оценки результативности хирургического вмешательства, в том числе и с целью своевременного выявления рецидива, используется УЗИ с допплерографией.
Согласно данным практикующих хирургов, рецидивы больше характерны для эндоваскулярных методов лечения и меньше для лапароскопических и микрохирургических операций.
Почему возникает рецидив варикоцеле
Обычно рецидив связывают с тем, что в процессе хирургических манипуляций не был полностью устранен патологический венозный кровоток по семенной вене:
— перевязана одна ветвь яичковой вены при том, что ее сателлиты и коллатеральные вены сохраняются интактными;
— вместо семенной вены перевязаны эпагастральные или вены жировой клетчатки.

Чтобы диагностировать рецидив, применяют ортоградную флеботестикулографию через мошоночный доступ. Ее информативность составляет 94%.Она позволяет выявить пути патологического обратного кровотока при повторном варикоцеле и количество венозных стволов, что упрощает их поиск при выполнении операции. Подтверждением этому служит исследование историй болезни 16 пациентов, из которых одному провели операции Паломо, а остальным — Иваниссевича. Повторная коррекция выполнялась на основании результатов флебографического исследования, которое показало, что в 81% случаев (т.е. у 13 больных) интактные стволы ЛВСВ стали причиной рецидива. Результатом лечения стало успешное устранение варикоцеле у всех пациентов.
Частота рецидивов при выполнении разных видов хирургической коррекции варикоцеле
Статистические данные свидетельствуют, что у детей частота рецидивов составляет 10% — 87,2%, а у взрослых существенно меньше — до 9%. Наименьший уровень рецидива характерен для вмешательств через паховый канал — порядка 9%. При этом микрохирургическая методика снижает вероятность до 2%, а при проведении улучшенной операции Мармара в нашей клинике она приближается к нулевым значениям. Она рекомендована также в случаях, когда осложнения возникли после ретроперитонеальной операции, вероятность чего составляет 11%.
Минимальный процент рецидивов после микрохирургической субингвинальной варикоцелэктомии объясняется тем, что в работе хирурги используют специальную увеличительную медтехнику, что позволяет им получить хорошую визуализацию операционного пространства и точное дифференцирование измененных вен от всех других типов сосудов. Соответственно, рецидивы после такого лечения возникают чаще всего вследствие технических погрешностей. Если операция выполняется квалифицированными хирургами с использованием современного новейшего оборудования, то такие погрешности исключены. Этим и объясняется высокая успешность лечения.

Порядка 4% рецидивов дает лапароскопическая варикоцелэктомия. Методика многими врачами признана альтернативой традиционным вмешательствам и является одним из самых действенных способов устранения двусторонней патологи и выполнения повторной операции.
Чтобы сократить количество рецидивов, необходима тщательная ревизия забрюшинного пространства. При проведении большинства видов операций существует нежелательная закономерность: чем реже возникает рецидив, тем чаще выявляются другие осложнения — гидроцеле, уплотнение яичка, повреждение паравенозных структур.
Для решения проблемы рекомендуется проводить ортоградную флеботестикулогафию с целью определения локализации измененного кровотока и хирургической коррекции в случае повторной операции. Также показана дистальная флеботонометрия, выполненная в двух разных условиях — при нагрузочной дыхательной пробе Вальсальвы и в состоянии покоя. Другое решение — выполнение операции Мармара для удаления варикоцеле. Эта малоинвазивная методика позволяет минимизировать риск и считается одной из наиболее успешных.
Частота повторного образования варикоцеле варьирует от 0,6% до 35%. В большинстве случаев это зависит от выбранного метода варикоцелэктомии. В меньшей степени вероятность рецидива варикоцеле зависит от навыков хирурга. Именно поэтому важно выполнять операцию варикоцелэктомии в специализированном медицинском учреждении, оснащенным современным оборудованием и где работают высококвалифицированные специалисты.
Наиболее частая причина повторного рецидива варикоцеле – это наличие внутренней семенной вены и других более мелких коллатеральных вен и множества соединений (анастомозов) между ними. Они имеют небольшой диаметр и при выполнении традиционных хирургических вмешательств без использования оптических приборов могут остаться незамеченными. В дальнейшем они могут расширяться и вызывать повторное образование варикоцеле. В литературе также описаны случаи, когда во время операции Иваниссевича из-за недостаточной визуализации вместо яичковых вен перевязывались другие сосуды, например, вены жировой клетчатки и т.д. Причиной повторного варикоцеле после эндоваскулярной эмболизации варикозно-расширенных вен семенного канатика может стать миграция приспособления или вещества, использовавшегося для закупорки сосуда. Использование микроскопа во время операции позволяет идентифицировать артерии и лимфатические сосуды яичка, при увеличении хорошо видны все венозные сосуды, что дает возможность полностью перевязать все семенные вены, что в свою очередь сводит к минимуму риск послеоперационных осложнений.
Наиболее высока частота рецидива варикоцеле после традиционных операций Иваниссевича и Поломо. Наименьшая вероятность повторного варикоцеле после микрохирургической операции.
Гурбанов Шамиль Шукурович
Статьи по данной теме
По различным данным, частота варикоцеле слева составляет от 90% до 98%. В 10% случаев варикоцеле может быть двусторонним. Изолированное правостороннее варикоцеле – крайне редкое…
Как мы уже говорили в предыдущей статье, варикоцеле – это расширение кровеносных сосудов, а именно вен, находящихся в мошонке. Эти вены расположены позади и…
Выделяют три степени заболевания. 1 степень варикоцеле: На этой стадии заболевание протекает бессимптомно. Даже при прощупывании невозможно выявить расширение вен. Первую степень расширения вен…
Диагностика варикоцеле относительно не сложна. Варикоцеле средних и больших размеров может быть выявлено при обычном физикальном осмотре в положении стоя и лежа. Для диагностики…
В большинстве случаев мужчины с варикоцеле не имеют никаких симптомов заболевания. Нередко оно обнаруживается случайно при обследовании мужчины, который обращается к врачу с жалобами…
По данным мировой статистики около 15% семейных пар, в которых партнеры находятся в репродуктивном возрасте, являются бесплодными. В 40-50% случаев причиной бесплодия являются проблемы…
Чего ожидать после операции варикоцеле? Первые два-три дня вы можете ощущать дискомфорт в области послеоперационной раны и мошонке на стороне, где ранее был патологический…
Чрескожная эмболизация варикоцеле в настоящее время считается надежной и эффективной минимально инвазивной процедурой лечения расширенных вен семенного канатика. Техника эмболизации варикоцеле Чрескожная эмболизация варикоцеле…
Лучший метод лечения варикоцеле? В настоящее время ответ на этот вопрос вызывает споры даже среди врачей и ученых. Несмотря на широкую распространенность микрохирургической методики,…
Несмотря на то, что в настоящее время существует множество техник варикоцелэктомии, микрохирургическая операция в настоящее время является "золотым стандартом" лечения варикоцеле. Микрохирургическая варикоцелэктомия может…
Операция Мармара – разновидность традиционного хирургического лечения варикоцеле. Операция Мармара также носит название субингвинальной варикоцелэктомии. Операция Мармара при варикоцеле выполняется в амбулаторных условиях, т.е.…
Традиционная операция при варикоцеле Традиционная операция может выполняться различными доступами. Удалению варикоцеле из пахового доступа носит название операции Иваниссевича, из ретроперитонеального доступа – операция…
Основная цель лечения варикоцеле – перевязка расширенных вен мошонки с целью нивелирования болевого синдрома и улучшения параметров спермограммы, нормализации функции яичек и восстановления фертильности…
Лечение варикоцеле можно разделить на консервативное и хирургическое. Консервативное лечение варикоцеле Не все урологи придерживаются мнения, что консервативное лечение эффективно при варикоцеле. Консервативное лечение…
Варикоцеле небольшого размера, как правило, не доставляет мужчинам никаких проблем и не вызывает тяжелых последствий. Варикоцеле второй и третьей степени может негативно влиять на…
Врачи направления

Ковченко Григорий Александрович

Колотинский Александр Борисович

Гурбанов Шамиль Шукурович

Кешишев Николай Георгиевич
Видеоотзывы пациентов




Аденома простаты. ТУР простаты (Трансуретральная резекция) 4 года назад

Рак простаты с метастазами: 8 лет борьбы за жизнь

Коралловидный камень почки. Чрескожная нефролитотрипсия 10 дней назад
Отзывы пациентов
Уважаемая Наталья Николаевна и весь персонал клиники! Безумно рада, что знаю вас и могу рассчитывать на профессиональное лечение, оперативную помощь и вежливое обслуживание, спасибо вам
Формирование и развитие гроздевидного сплетения вен мошонки, которое возникает из-за изменения оттока венозной крови, варикозного расширения в яичке или семенном канатике, называется варикоцеле. Патология провоцирует повышение температуры внутри органа, отек, ишемию. Последствием могут стать атрофия яичка и бесплодие. У 40% всех мужчин, страдающих нарушениями фертильности, проблемы спровоцированы варикоцеле.
Чаще всего патология поражает левое яичко, признаки варикоцеле на правом яичке или с обеих сторон проявляются в редких случаях.
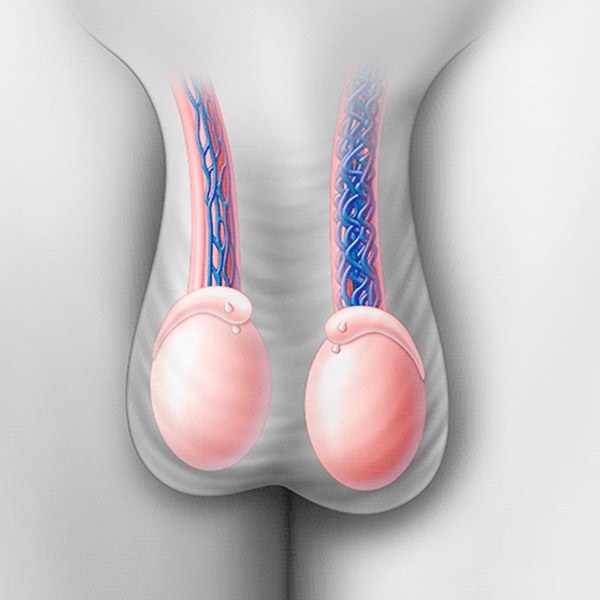
Специалисты Государственного института урологии с помощью новейшего оборудования быстро и точно установят диагноз и подберут наиболее подходящее лечение по индивидуальной схеме.
Степени и симптомы болезни
Патология развивается постепенно. Наука выделяет 3 стадии варикоцеле у мужчин, симптомы каждой из которых проявляются все более выражено.
На начальной стадии заболевание не беспокоит мужчину и не несет угрозы его здоровью. Как правило, его наличие выявляется случайным образом – во время планового или профилактического осмотра уролога. Так как нет явных симптомов варикоцеле у мужчин 1 степени, пациент может не подозревать о заболевании. Врач диагностируют начальную фазу патологии исключительно при пальпации, когда тело обследуемого находится в положении стоя.
В большинстве случаев запущенная начальная стадия развивается в более серьезную патологию.
Симптомы варикоцеле 2-ой степени:
асимметрия мошонки, пораженное яичко провисает;
заметны крупные вены на поверхности мошонки;
возникают тянущие или острые боли, жжение в области промежности при физических нагрузках, ходьбе, обычно болевые ощущения проходят в состоянии покоя;
дискомфорт при половом акте и снижение либидо, нарушение потенции.
Последняя степень имеет наиболее выраженные признаки варикоцеле, она легко диагностируется даже при беглом осмотре.
Как проявляется заболевание на 3 стадии:
болевые ощущения более острые, не проходят при смене положения тела;
повышение температуры внутри яичка, которое провоцирует проблемы со сперматогенезом.
Причины возникновения варикоцеле
Генетическая предрасположенность к варикозу.
Слабость клапанов и стенок венозных сосудов яичка.
Хронические запоры или диареи.
Излишнее напряжение мышц живота, например, при регулярном поднимании тяжестей.
Наличие опухолей в брюшной полости, забрюшинном пространстве, рак яичка.
Диагностический и терапевтический протокол
На начальных стадиях заболевание может быть диагностировано только врачом-урологом благодаря пальпации, исследования УЗИ и допплерографии. На более поздних фазах часто достаточно осмотра специалиста, так как клиническая картина достаточно яркая. На любом этапе пациенту назначается спермограмма.
Единственным путем решением проблемы при варикоцеле является операция. Врачи Государственного центра урологии подберут наиболее подходящий вид вмешательства, исходя из возрастных и индивидуальных особенностей пациента. Не пытайтесь лечить варикоцеле самостоятельно, пользуясь рекомендациями из интернета, советами знакомых и родственников. Такое лечение не будет иметь результата и возможно даже навредит вам. Обращайтесь в Клинику урологии за квалифицированной медицинской помощью.
17 июля 2020
Акопян Гагик Нерсесович - врач уролог, онколог, д.м.н., врач высшей категории, профессор
По будням Вы можете попасть на прием к урологу в день обращения.

Акопян Гагик Нерсесович – профессор, доктор медицинских наук, онколог, уролог в Москве
Прием ведет врач высшей категории, уролог, онколог, доктор медицинских наук, профессор. Автор более 100 научных работ.
Онкоурологический стаж – более 15 лет. Помогает мужчинам и женщинам решать урологические и онкоурологические проблемы.
Проводит диагностику, лечение и сложные операции при таких диагнозах, как:
- опухоли почек и верхних мочевых путей;
- рак предстательной железы и мочевого пузыря;
- мочекаменная болезнь;
- аденома простаты;
- гидронефроз, стриктура мочеточника и др.
Если не дают покоя затрудненное или учащенное мочеиспускание, боль в поясничной области, кровь в моче, а также другие симптомы, обратитесь за помощью к врачу урологу.
- знакомство врача с историей болезни пациента;
- осмотр;
- постановку предварительного диагноза, назначение анализов и необходимых процедур.
* Если вы планируете обследоваться сразу после встречи с врачом, отправляйтесь в клинику с наполненным мочевым пузырем.
Не оттягивайте посещение клиники – приходите на консультацию уролога в Государственный центр урологии в Москве - клинику урологии имени Р. М. Фронштейна Первого Московского Государственного Медицинского Университета имени И.М. Сеченова. Доверьте свое здоровье грамотному специалисту!
Чтобы встреча с врачом прошла максимально эффективно, подготовьтесь к первичной консультации
- Возьмите с собой больничные выписки; результаты всех обследований, которые Вы проходили в последние 2–3 года (включая рентгены и томографии); заключения специалистов.
- Из обязательных документов нужно принести паспорт, полис.
Записаться на прием к урологу в Москве можно несколькими способами:
Запись на прием
В будний день мы сможем назначить вам консультацию уже через несколько часов после обращения.
Варикоцеле — расширение вен семенного канатика, при котором нарушается отток венозной крови от яичка. Заболевание быстро прогрессирует, что приводит к уменьшению размера пораженного яичка, нарушается выработка спермы, что приводит к бесплодию и мужскому климаксу. Единственный эффективный метод лечения — хирургическое вмешательство. Только своевременная терапия поможет избежать развития осложнений.

Классификация и степени тяжести заболевания
От варикоцеле страдает 15-19% мужчин разного возраста, патологию часто диагностируют у подростков. Из-за анатомических особенностей чаще диагностируют варикозное расширение вен яичка с левой стороны. Правосторонняя форма встречается в 5-8% случаев, двусторонняя — 2-10%.
- Нулевая. При пальпации и внешнем осмотре признаки болезни не обнаруживают. Варикозное расширение вен выявляют случайно при проведении УЗИ или допплерографии.
- Первая. Расширение вен заметно только в горизонтальном положении.
- Вторая. Расширенные вены определяются в горизонтальном и вертикальном положении.
- Третья. Варикоз видно невооруженным взглядом.
Варикоцеле подразделяют на 3 гемодинамических типа. Реносперматический — наблюдается обратный ток венозной крови из почечной вены в вены яичка. Илеосперматический — обратный ток крови происходит из подвздошных сосудов в вены яичка. Смешанный — комбинация симптомов обоих типов болезни.
Варикоцеле развивается из-за дисфункции клапанов вен семенного канатика. Из-за нарушения обратного тока повышается венозное давление, стенки сосудов расширяются, постепенно образуются выступающие узлы.
Причины развития первичного варикоцеле:
- патологии соединительной ткани, которая образует стенку вены;
- недоразвитие, дисфункция клапанного аппарата региональных и магистральных вен;
- врожденные нарушения нижней полой вены.
Провоцирующие факторы — повышение внутрибрюшного давления при запоре, поднятии тяжестей, длительном пребывании в вертикальном положении.
Вторичное варикоцеле возникает при наличии объемных новообразований в почках, органах малого таза, забрюшинном пространстве. Из-за опухолей нарушается отток крови из вен семенного канатика.
При нулевой и первой стадии клинические проявления заболевания отсутствуют. Патологию выявляют во время профилактического осмотра.
Симптомы второй стадии:
- резкая, тянущая боль, ощущение жжения в паховой области;
- дискомфорт при ходьбе;
- повышенное потоотделение;
- нарушение половых функций;
- пораженное яичко опускается, наблюдается отвисание и асимметрия мошонки.
При третьей стадии боль становится хронической, не зависит от физических нагрузок, усиливается по ночам. Мошонка увеличена, асимметрия сильно выражена, проступают многочисленные венозные узлы.
Что делать при варикоцеле
Диагностикой заболевания занимается хирург-флеболог, но первоначальный диагноз может поставить уролог. Врач проводит осмотр, собирает анамнез, обращает внимание на недавние травмы поясничного отдела. Во время внешнего осмотра можно выявить и расширенные вены, узлы, дряблое пораженное яичко.
Пальпацию обязательно проводят в горизонтальном, вертикальном положении и при натуживании. Если расширенные вены определяются только слева в положение лежа, врач диагностирует первичное варикоцеле. Расширение вен справа или с обеих сторон в горизонтальном положении —проявление симптоматической формы заболевания.
Чтобы выявить или исключить наличие объемных образований, назначают УЗИ почек и органов брюшной полости. Тромбоз сосудов, патологии, которые вызывают вторичное варикоцеле выявляют при помощи КТ, МРТ. Совершеннолетним пациентам назначают спермограмму — при варикозе часто наблюдается снижение активности и уменьшение количества жизнеспособных сперматозоидов.
Дополнительные методы диагностики — термометрия, УЗИ мошонки, теплография, допплерография. Для определения эффективной тактики лечения проводят контрастные исследования. До, во время и после операции делают антеградную венографию.
Всегда ли нужна операция при варикоцеле?
Лечение варикоцеле проводят только хирургическое, никакие консервативные методы не помогут избавиться от болезни. Оперативное вмешательство необходимо при гипертрофии яичка, выраженной боли в мошонке, бесплодии.
Методы оперативного вмешательства:
- Операция Иваниссевича. Простая, но малоэффективная, травматичная операция. заключается в перевязывании или пересечении яичниковой вены. После операции остается шрам длиной 5-7 см, рецидив варикоцеле случается в 29% случаев, у 5-10% пациентов развивается гидроцеле или водянка мошонки.
- Лапароскопическая венэктомия. Для доступа к вене яичка применяют эндоскопический метод, делают 3 небольших разреза на передней стенки живота. Операция менее травматична, шрамы почти незаметны. Но рецидив болезни случается в 7% случаев, развитие гидроцеле — в 6%. Дополнительные осложнения — травмы кишечника, крупных нервов и сосудов, легочная эмболия, перитонит.
- Эндоваскулярная эмболизация яичниковой вены. Операцию проводят сосудистые хирурги. Под местным наркозом делают небольшой надрез на бедре для доступа в венозную систему. Затем вводят катетер сначала в почечную, затем в яичковую вену. В вене яичка устанавливают спирали для препятствия тока крови. Это малотравматичное хирургическое вмешательство, после которого нет риска развития гидроцеле. Но пациент получает лучевое облучение, поскольку операцию проводят под рентгенологическим контролем. В 9-27% случаев из-за анатомических особенностей не удается проникнуть в вену яичка. Рецидивы случаются в 10% случаев, у 11% пациентов наблюдаются гематомы, кровотечения, перфорация. Этот метод применяют только при рецидиве варикоцеле, когда другие методики неэффективны.
- Операция Мармара. Основной метод лечения варикоцеле. Разрез длиной 2-2,5 см делают над основанием пениса. Врач получает доступ к семенному канатику, под оптическим увеличением вскрывает его, разделяет сосуды, перевязывает вены, сохраняет артерии и лимфатические узлы. Операция малотравматичная, шрам незаметный. Вероятность рецидива, развития гидроцеле не более 1%. Но операция сложная, выполнить ее может не каждый хирург.
При варикоцеле нарушение сперматогенеза выявляют у 20-70% пациентов. Часто заболевание сопровождается болью различной степени интенсивности. Поскольку на начальном этапе болезнь протекает бессимптомно, важно проходить профилактический осмотр у уролога 1-2 раза в год.

Читайте также:
 webdonsk.ru
webdonsk.ru