Рентген подвздошной кости как сделать
Добавил пользователь Валентин П. Обновлено: 10.09.2024
Рентген суставов и костей - один из ведущих методов диагностики нарушений костно-суставного аппарата. Он широко применяется в ортопедии и травматологии для диагностики патологий этих структур и является одним из самых быстрых и информативных методов обследования.
Расшифровку снимков проводит врач-рентгенолог. Он изучает картину и составляет письменное заключение, которое впоследствии направляется лечащему врачу.
Рентгенографию применяют при подозрении на дегенеративные, воспалительные заболевания, а также при оценке последствий перенесённых травм. Снимки помогают врачу-травматологу поставить пациенту точный диагноз, провести дифференциальную диагностику, выявить осложнения или вторичные проявления заболеваний других органов и систем, определиться с тактикой оперативного или консервативного лечения, а впоследствии - и проконтролировать эффективность назначенного лечения.
Цена рентгена тазобедренных суставов и костей доступнее, чем стоимость проведения более сложных исследований (КТ, МРТ и др.), при этом данный метод исследования позволяет получить точную информацию о состоянии тканей в весьма короткие сроки.
Показания и противопоказания
Рентген костей и суставов назначается врачом при подозрении на следующие заболевания и последствия травм:
Заподозрить заболевания костной ткани и суставов специалист может на основании таких симптомов, как боль, покраснение и отёк, ограничение подвижности сустава, местное повышение температуры. Полученная травма также является поводом сделать рентген — важно оценить состояние костной ткани, исключить серьёзные повреждения и вовремя принять меры при их обнаружении.
Относительное противопоказание к рентгенографии — беременность, но бывают случаи, когда выполнение такой диагностической процедуры оправданно.
Виды рентгена в травматологии
Вид рентгенологического исследования костей и суставов выбирается в зависимости от клинических симптомов и диагностических потребностей и может включать изолированное исследование одного сустава или одной кости:
- Рентген локтевого, лучезапястного, коленного и тазобедренного суставов;
- Рентген кисти и стопы, пальцев;
- Рентген грудины, ключицы;
- Рентген костей таза;
- Рентген крестцово-подвздошных сочленений;
- Рентген трубчатых костей (бедренной кости, плечевой кости и т.д.).
В первую очередь, рентген костей и суставов позволяет проводить диагностику переломов, трещин костей, вывиха и подвывиха суставов, травм связочного аппарата. А также заболеваний суставов и костей, вторичных костно-суставных нарушений, профессиональных изменений, отклонений, связанных с нарушением питания.
Не всегда рентген костей и суставов показывает патологические изменения. Существует так называемый рентгенонегативный период, в котором поражение затрагивает только мягкие ткани опорно-двигательного аппарата, которые не обнаруживаются на рентгенограмме. В этом случае на помощь обычному рентгенологическому исследованию приходят более точные методы: компьютерная томография (КТ), магнитно-резонансная томография (МРТ).
Височно-нижнечелюстной сустав. Рентгенография этого сустава часто применяется в стоматологической практике и челюстно-лицевой хирургии. Она позволяет диагностировать заболевания суставов и травмы. Полученные данные также используются врачом при выявлении нарушений прикуса. Снимок челюстей позволяет сделать выводы об объёме, структуре костных тканей, эта информация необходима при планировании ортопедического лечения и имплантации зубов.
Плечевой сустав. Рентгеновский снимок может потребоваться при подозрении на плечелопаточный периартрит, а также опухолях, воспалительных и дегенеративных процессах, переломах и вывихах. Снимок позволяет также визуализировать ключицу и лопатку.
Локтевой сустав. Травмы этого сустава происходят достаточно часто, особенно они распространены у спортсменов. Могут возникать переломы плеча, лучевых костей, отростков локтевой кости, вывихи костей предплечья. Нередко встречаются случаи бурсита — воспаления синовиальной сумки.
Тазобедренные суставы – одни из самых крупных и сложно устроенных суставов в организме человека. Заболевания в этой области многочисленны и встречаются в любом возрасте.
Показания к рентгену тазобедренного сустава:
• Боль в суставах, их деформация;
• Дискомфорт при движении, ограничение подвижности сустава;
• Контроль за эффективностью лечения ;
• Травматические повреждения - переломы, вывихи и др.
Рентген тазобедренного сустава выявляет следующие заболевания:
• Врождённая патология: вывих, дисплазия в области тазобедренных суставов;
• Приобретённые вывихи и переломы (чаще случаются в пожилом возрасте);
• Первичные опухоли в области сустава, а также метастазы рака другой локализации;
• Остеопороз, некроз головки тазобедренной кости;
• Воспалительные поражения в суставе;
• Артроз тазобедренного сустава (коксартроз).
Рентген коленного сустава - является самым простым, быстрым и доступным методом диагностики патологических состояний коленного сустава. Коленные суставы испытывают немалую нагрузку из-за большого объема движений, поэтому болезни и травмы в области колена очень распространены и встречаются очень часто. Показаниями к проведению рентгенографии коленного сустава могут быть любые повреждения и травмы, болезненность колена в покое и при движении, припухлость сустава, изменение цвета кожи над коленом, ограничение подвижности, деформация колена.
Рентген колена имеет большую диагностическую ценность, прежде всего при травматических повреждениях, среди которых:
• Трещины костей;
• Переломы, подвывихи и вывихи сустава;
• Травмы связочного аппарата;
• Кровоизлияния в коленный сустав;
• Переломы мыщелков, травмы менисков и надколенника и др.
Также рентгенографическое исследование совместно с другими методами диагностики позволяет выявить ряд серьезных заболеваний, таких как:
• Артроз коленного сустава (гонартроз), ревматоидный артрит;
• Вторичные поражения суставов (например при туберкулезе);
• Опухоли в области колена.
Голеностопный сустав. Этот сустав испытывает колоссальные нагрузки, поэтому подвержен заболеваниям. Наиболее частыми патологиями выступают травмы, артроз, воспалительные заболевания сустава и суставной сумки. Для постановки диагноза снимок выполняется в трёх проекциях.
Рентген стопы – это часто применяемый метод диагностики в травматологии и ортопедии, который проводится для выявления заболеваний и травм. Рентгенография стопы может выполняться в нескольких проекциях, в зависимости от диагностических потребностей и симптомов, наблюдаемых у пациента, без нагрузки или с нагрузкой. Это позволяет составить более точное представление о структуре, функции всех её костно-суставных образований, поставить диагноз, провести дифференциальную диагностику, выявить вторичные нарушения, определиться с тактикой лечения и осуществить контроль его эффективности.
С помощью рентгенологического исследования стопы можно диагностировать:
• травмы, подвывихи, вывихи, переломы, трещины;
• артриты, артрозы, подагру, синовиты;
• дегенеративные изменения;
• врождённые нарушения костно-суставных структур;
• пяточные шпоры (остеофиты), плоскостопие;
• обменные нарушения, вторичные нарушения.
Боковой снимок стопы
Выполняется без нагрузки или с нагрузкой. Выполнение снимка с нагрузкой осуществляется при положении тела на одной ноге, которая подлежит исследованию. Сравнение снимка без нагрузки со снимком с нагрузкой даёт представление о функциональных возможностях стоп, например, при диагностике плоскостопия, а также о строении голеностопного сустава.
Косой снимок стопы
Стопа и голень устанавливаются на кассету рентгенаппарата в положении отклонения на 45 градусов во внутреннюю сторону. Возможно также проведение исследования под углом любой величины.
Рентген пяточной кости
Проводят для выявления переломов пяточной кости, пяточной шпоры.
Подготовка и порядок проведения
Специальной подготовки к исследованию не требуется. Пациент располагается на специальном столе, область паха защищают с помощью свинцового фартука. Для детей используется дополнительная защита для щитовидной железы и глаз, грудничка прикрывают фартуком полностью, оставляя открытой только конечность.
Снимок сустава или кости может проводиться в одной или нескольких проекциях. Чтобы получить точные данные, важно сохранять неподвижность. Исследование занимает считанные минуты. Состояние тканей врач видит сразу, заключение с расшифровкой выдается после процедуры.
Помехой может стать избыточная масса тела — жировые клетки искажают рентгеновские лучи. Это приводит к тому, что снимок получается недостаточно четким. В таком случае лечащий врач предложит альтернативные обследования. Иногда удается решить проблему снимками с нескольких проекций. Некоторые заболевания и травмы требуют выполнения только прямой проекции, другие — в боковой, с обеих сторон. Изредка прибегают к комбинированию нескольких вариантов. Это позволяет получить максимально точную картину состояния костной ткани.
Пациенты, которым необходимо сделать рентген суставов, часто задают вопрос о вредности процедуры. Вред облучения при такой диагностике минимален, если речь идет о применении современного оборудования. В клинике ВиТерра используется передовое рентгенологическое оборудование с минимальным излучением. Снимок выполняется быстро, что снижает нагрузку на организм. Например, при рентгене коленного сустава доза облучения составляет 0,001 мЗв — почти столько же человек получает ежесуточно в процессе своей жизнедеятельности. Поэтому повторять снимок можно уже спустя 2–4 недели, чтобы оценить эффективность назначенного лечения или динамику заживления тканей.
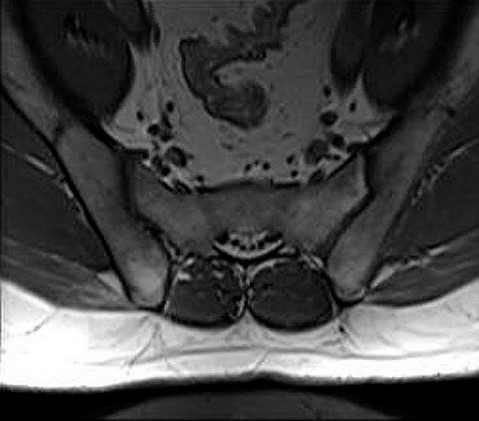
Заболевание, связанное с поражением крестцово-подвздошных сочленений (КПС), было описано более 100 лет назад. Но и по сей день своевременная диагностика затруднена. Это объясняется тем, что проявления поражения КПС, особенно на ранних этапах, носят разнообразный характер. Например, боль (один из признаков патологии) может отдавать в ногу, ягодицу, поясницу. Нередко ошибочно выставляют такие диагнозы, как остеохондроз позвоночника, артроз тазобедренного или коленного сустава и даже пиелонефрит. Без специальных инструментальных исследований правильно определить характер патологии очень сложно.

Один из первых МР-аппаратов.
Что покажет МРТ крестцово-подвздошных сочленений
История применения магнитного резонанса для получения изображения человеческого тела началась в 80-х годах прошлого столетия. С тех пор аппараты МРТ непрерывно совершенствуются, создаются новые компьютерные программы для улучшения качества снимков.
В настоящее время томографы показывают малейшие изменения в костях и хрящах, связках и мышцах. МРТ наилучшим образом подходит для диагностики заболеваний крестцово-подвздошных сочленений, так как патология может быть связана с поражением всех вышеназванных структур.
Где находится крестцово-подвздошное сочленение?
Анатомическое образование, расположенное в основании скелета человека, называется таз. Состоит из двух костей, крестца и копчика. Вышеназванные элементы формируют кольцо, служащее для прикрепления нижних конечностей к туловищу и содержащее ряд жизненно важных структур: репродуктивные органы, мочевой пузырь, части толстой кишки, лимфатические узлы, сосуды.
Тазовая кость представляет собой слияние подвздошной, седалищной и лобковой костей, которые, соединяясь, образуют вертлужную впадину. Последняя является местом прикрепления нижней конечности.
Соединение подвздошной кости и крестца называется крестцово-подвздошным сочленением. Это крупнейший парный сустав человеческого скелета, удерживаемый самыми прочными связками. КПС взаимодействует с многими мышцами: большой ягодичной, грушевидной и широчайшей мышцей спины. Объем движений в суставе маленький, главными его задачами являются поддержка тела и уменьшение нагрузки при ходьбе.
Основными функциями сочленения являются:
фиксация тела в положении сидя;
амортизация нижних конечностей и туловища при беге, прыжках.
Нарушение в пределах крестцово-подвздошного сочленения приводит к дисфункции всей биомеханической линии тазового кольца. В последующем происходит деформация других суставов этого комплекса, что необратимо вызывает нарушению возможности передвигаться.
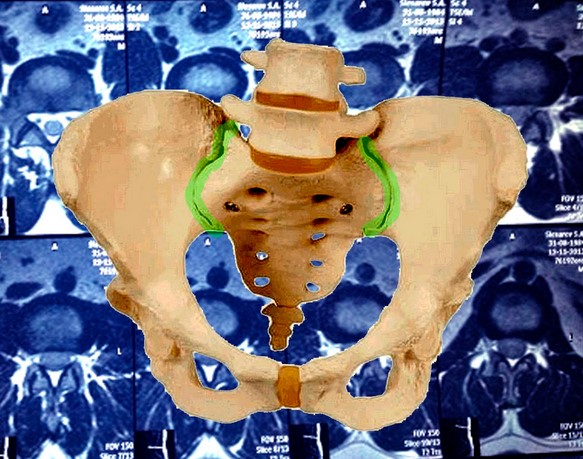
Модель таза. КПС обозначены зеленым цветом.
Болезни крестцово-подвздошного сочленения
Причины развития заболевания делятся следующим образом:
Первичный сакроилеит патологический процесс, развивающийся непосредственно в суставе. Причинами могут быть:
травмы мышечно-связочной системы и костей в поясничном и крестцовом отделах позвоночника;
местное инфицирование КПС;
опухоли позвоночника области сочленения, метастазирование.
Вторичный сакроилеит патологический процесс на фоне хронического аутоиммунного или инфекционного системного заболевания. Причинами выступают:
псориаз - хроническое заболевание с неинфекционным поражением кожи, ногтей, суставов;
ревматоидный артрит - аутоиммунное заболевание соединительной ткани;
анкилозирующий спондилоартрит, или болезнь Бехтерева, характеризуется развитием воспалительного процесса как в позвоночнике, так и крупных периферических суставах, пальцах.
воспалительные заболевания желудочно-кишечного тракта, например болезнь Крона;
специфические инфекции (сифилис, туберкулез, бруцеллез).
Основным симптомом сакроилеита является боль в нижней части спины, которая может появляться внезапно или иметь постоянный характер, усиливаться при движении или длительном покое. Все зависит от характера и стадии патологического процесса. Именно болезненные ощущения в районе крестца становятся причиной обращения к специалисту.
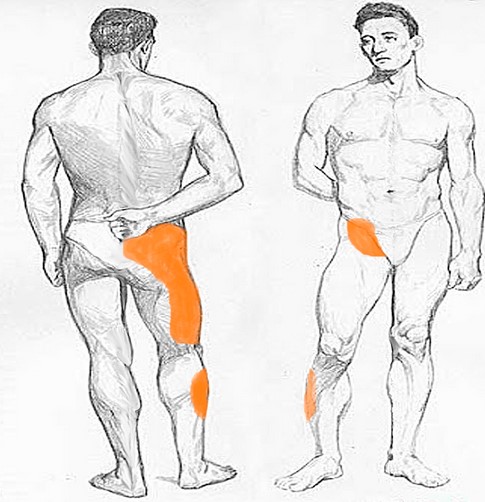
Зоны распространения боли при сакроилеите.
Показания и противопоказания для МРТ крестцово-подвздошных сочленений
Основными методами исследования данной зоны являются компьютерная и магнитно-резонансное томография. Первая позволяет выявить начальные признаки склеротических изменений и очагов разрушения костей таза (которые трудно определяются на рентгенограммах). Но данная методика недостаточно информативна.
Преимуществом МРТ является отсутствие рентгеновского излучения и возможность оценки состояния не только костных, но хрящевых и мягкотканных анатомических структур. Метод основан на использовании постоянного магнитного поля определенной напряженности и радиоволн. Точность диагностики составляет 97,9%.
Процедуру МРТ крестцово-подвздошных сочленений назначают в следующих случаях:
болевой синдром в нижней части спины, усиливающийся при длительном пребывании в одной позе (сидя или стоя), ходьбе;
ограничение объема движений в позвоночнике;
отек, уплотнение, симптомы воспаления в зоне сочленения;
диагностика и контроль течения и эффективности лечения заболеваний, характерных для развития вторичного сакроилеита.
Ограничений для проведения МРТ крестцово-подвздошных сочленений не существует, но имеется ряд общих противопоказаний:
кардиостимулятор или кохлеарный имплант (слуховой аппарат, подключенный непосредственно к слуховому нерву), инсулиновая помпа и другие медицинские устройства изготовленные из материалов, не совместимых с магнитным полем;
I триместр беременности, так как воздействие МРТ на плод в этом периоде недостаточно изучено;
наличие в организме металла, например стальных клипс на сосудах головного мозга, фрагментов поражающих элементов, стальной стружки;
клаустрофобия (проведение исследования возможно при применении успокаивающих средств либо в аппаратах МРТ открытого типа).

Томограмма сакро-илиальной зоны.
Подготовка к МРТ крестцово-подвздошных сочленений
Перед исследованием крестцово-подвздошных сочленений можно придерживаться обычной диеты и физической нагрузки, вести привычный образ жизни. Существует небольшое исключение из этого правила в случае, если предполагают исследование с применением контрастного вещества.
Иногда введение препарата сопровождается вегетативными реакциями (тошнота, рвота), возникающими при полном желудке или натощак. В день процедуры не стоит переедать, а за 30-40 минут до исследования рекомендуют перекусить фруктами или бутербродом.
Исключительно редко гадолиний (вещество, на основе которого сделан контрастный препарат) может вызывать аллергические реакции. Нужно подробно рассказать врачу-рентгенологу об имеющихся непереносимостях лекарств. По показаниям назначают аллергическую пробу на гадолиний. У людей с исходной тяжелой почечной недостаточностью препарат может утяжелить течение заболевания.
Поэтому при наличии указанной патологии подготовка к МРТ крестцово-подвздошных сочленений с применением усиления включает исследование уровня креатинина крови.
Противопоказаниями к выполнению МРТ с контрастным препаратом являются:
исследование с усилением, выполненное менее 36 часов назад;
аллергические реакции на гадолиний;
хроническая почечная недостаточность IV-V стадии;
бронхиальная астма тяжелой степени
поливалентная лекарственная непереносимость в анамнезе.
На исследование необходимо принести медицинскую документацию, которая имеет отношение к заболеванию крестцово-подвздошных сочленений:
направление от лечащего врача;
выписки из стационара;
данные предыдущих исследований, таких как МРТ, КТ, если они выполнены в другом лечебном учреждении.
Это поможет врачу сделать правильные выводы. Если в организме установлены металлические конструкции или искусственные суставы, нужно представить справку из стационара, где проводилось оперативное вмешательство с указанием материала, из которого сделана конструкция или записью, что противопоказаний для МРТ нет. Ограничение не имеет отношения к зубным брекетам и имплантатам.
В кабинет, где проводится томография, категорически нельзя вносить:
кредитные карты (они повреждаются магнитным полем) и т.д.
При работе МР-аппарат производит громкие звуки, не нужно пугаться. Необходимо воспользоваться наушниками, это снизит уровень шума. По окончании процедуры можно сразу вернуться к обычной жизни, если из-за клаустрофобии не применялись седативные препараты. При использовании успокаивающих средств нельзя водить автомобиль. Уточнить, в течение какого времени необходимо воздержаться от управления машиной, нужно у врача.
Современный высокопольный томограф - залог качественных результатов исследования.
Расшифровка МРТ крестцово-подвздошных сочленений
Исследование занимает 15-30 минут (в зависимости от необходимости введения контраста). После сеанса специалист-рентгенолог изучает изображения и анализирует увиденное.
МРТ крестцово-подвздошных сочленений показывает:
состояние хрящевой ткани сустава;
скопление жидкости там, где ее быть не должно;
ширину суставной щели;
Для более точной диагностики сакроилеита используют контрастное усиление с препаратами на основе гадолиния. Средство улучшения визуализации МРТ крестцово-подвздошных сочленений позволяет рассмотреть воспалительные изменения, обнаружить признаки жировой дегенерации костной и соединительной тканей.
После выполнения процедуры рентгенолог подробно описывает все обнаруженные патологические процессы и делает заключение по результатам исследования. На руки пациенту выдают информацию на электронном носителе, по желанию за отдельную плату на - фотопленке.
Окончательный клинический диагноз может поставить лечащий врач, который оперирует не только данными, полученными при МРТ, но всей совокупностью медицинских сведений. В случае необходимости рентгенолог порекомендует профильного специалиста.
Основной метод - рентгенография, выполненная в двух проекциях. При необходимости исследование может быть дополнено прицельными рентгенограммами и снимками в дополнительных проекциях.
- рентгенологическое исследование позвоночника проводят стоя или лежа (в зависимости от исследуемого отдела позвоночника). Снимки проводятся в прямой и боковой проекции.
- рентгенография шейного и поясничного отделов позвоночника с функциональными пробами: снимки проводятся в прямой и боковой проекции, а также в положении максимального сгибания и разгибания.
- рентгенография крестцово-подвздошного сочленения – производят прямые и косые рентгенограммы правого и левого крестцово-подвздошных сочленений.
- рентгенография 1-2 шейных позвонков в трансоральной проекции производится через открытый рот, в прямой проекции
Подготовка и время исследования:
При исследовании пояснично-крестцового отдела позвоночника по экстренным показаниям (травма) специальной подготовки также не проводится, при исследовании в плановом порядке требуется очистка кишечника и бесшлаковая диета.
Время исследования: 10-15мин.
Преимущества рентгеновского исследования позвоночника и костей таза:
- рентгенологический метод является ведущим в распознавании травматических и патологических процессов костной ткани.
- по рентгенографическим данным можно косвенно судить о состоянии межпозвоночных дисков – по высоте промежутков между смежными позвонками.
Недостатки рентгеновского исследования
- для детализации структуры костной ткани с успехом используется рентгеновская компьютерная томография
- при КТ есть возможность получать трехмерное изображение, что важно для полного представления о пространственном соотношении костей.
МРТ крестцово-подвздошных сочленений – метод выявления болезней крупных неподвижных суставов, соединяющих крестец с костями таза. Магнитно-резонансная томография – безопасная и точная процедура, которая использует вместо вредного рентгеновского излучения только магнитное поле и радиоволны. МРТ эффективнее и раньше других методов обнаруживает признаки сакроилеита – воспаления крестцово-подвздошных суставов.
Где находится крестцово-подвздошное сочленение
Крестцово-подвздошное сочленение – крупный малоподвижный сустав, образованный ушковидными поверхностями крестца и подвздошной кости, покрытыми плотным волокнистым хрящом. Наиболее подвижно крестцово-подвздошное сочленение у маленьких детей. С возрастом, из-за возрастающих вертикальных нагрузок, сустав становится крепче – на суставных поверхностях образуются гребни и впадины, заходящие друг за друга. Стабильность сустава также обеспечивается мощными связками, по прочности превосходящими кости таза.

Основная функция сочленения – поглощение ударных нагрузок, поддержка для позвоночника, вращение пояса нижних конечностей относительно позвоночника в пределах 2-18 градусов. Сустав также принимает непосредственное участие в ходьбе.
Болезни крестцово-подвздошного сочленения
Сакроилеит – воспаление крестцово-подвздошного сочленения. Служит характерным признаком ревматоидного артрита и других суставных патологий, болезни Бехтерева. Сакроилеит – это один из диагностических критериев болезни Крона и неспецифического язвенного колита. Воспаление также может быть признаком бруцеллеза, дегенеративно-дистрофических явлений (артроза, остеоартрита). Сакроилеит ведет к патологической подвижности (нестабильности) или анкилозу (патологическому сращению) крестцово-подвздошного сочленения. Нарушение функции сустава при этом становится источником постоянных болей.

Область крестцово-подвздошного сочленения может поражаться при опухолях, метастазах в кости таза, инфекционном процессе (остеомиелит).
Показания и противопоказания для МРТ крестцово подвздошных сочленений
МРТ крестцово-подвздошного сочленения рекомендуют при наличии следующих жалоб пациента:
- боль внизу спины, в ягодицах, крестце, отдающая в бедро – признак сакроилеита и нестабильности КПС;
- боль усиливается, когда человек долго стоит или сидит, при поворотах тела, длительной ходьбе, при попытках изменить положение, встать со стула;
- характерный симптом – возникновение или усиление болей при подъеме по лестнице, переносе тяжести тела с одной ноги на другую, попытке перевернуться лежа в постели;
- ограничение подвижности позвоночника;
- наличие объемных образований, отека, припухлости, узлов и шишек, определяющихся визуально или наощупь.
МРТ крестцово-подвздошных сочленения запрещено, если имеются противопоказания:
- кардиостимуляторы, дефибрилляторы, кохлеарные импланты и другие медицинские устройства, имплантируемые в организм пациента – абсолютное противопоказание, если только имплант не изготовлен из МРТ совместимых материалов;
- магнитно-резонансная томография не проводится у пациентов до 5 лет и у беременных в I триместре беременности;
- инородные тела из магнитного металла – также абсолютное противопоказание для МРТ (это особенно касается мелких кусочков металла в глазах, стальных клипс на сосудах головного мозга, осколков и фрагментов боеприпасов);
- вес пациента более 130 кг и/или окружность тела более 150 см – препятствие для исследования, из-за несоответствия антропометрических данных и размеров оборудования для МРТ;
- тяжелая клаустрофобия.
Подготовка к МРТ крестцово-подвздошных сочленений
Очень важно помнить, что магнитно-резонансное сканирование, несмотря на отсутствие необходимости в подготовке, имеет ряд требований. Пациенты перед исследованием должны оставить все лишние предметы в камере хранения – это особенно касается ювелирных изделий, пирсинга, любых металлических предметов, телефонов и гаджетов. Мощные магнитные поля, генерируемые во время МРТ, могут выводить из строя электронику и нагревать металл, вызывая ожоги.
Магнитно-резонансная томография крестцово-подвздошных сочленения с контрастированием
МР-томография КПС поддерживает использование контрастного усиления. Эта методика предусматривает введение в кровь пациента специального контрастного препарата, которые накапливается в патологически измененных тканях при воспалительных заболеваниях и опухолях. Применение контраста значительно облегчает диагностику заболеваний крестцово-подвздошных сочленений и повышает информативность исследования, особенно в спорных случаях.
МРТ крестцово-подвздошного сочленения в STIR-режиме
Магнитно-резонансная томография – не одно исследование, а целый комплекс алгоритмов, режимов и программ, применяющихся для диагностики заболеваний. Режим STIR – один из таких алгоритмов, подавляющий сигнал от жировой ткани и выявляющий сакроилеит на ранних стадиях, когда воспаление проявляется только отеком костного мозга. Другие методы диагностики не способны выявлять сакроилеит в самом начале, что в конечном итоге ухудшает прогноз и препятствует эффективной профилактики осложнений.

Как проводится магнитно-резонансная томография крестцово-подвздошного сочленения
МР-томография проводится с помощью томографа – аппарата в виде цилиндра, лежащего на боку, с коротким и широким туннелем в центре. Этот туннель – рабочая часть установки, в нем во время исследования находится пациент. Для этого в туннеле имеются направляющие, по которым передвигается стол для больного.
Перед началом исследования необходимо убедиться, что вы оставили все посторонние предметы, а особенно предметы из металла, в камере хранения. Затем, пройдя в помещение с томографом, с помощью медперсонала пациента укладывают на стол. На уши рекомендуется надеть наушники – они приглушают достаточно громкие звуки работающего томографа. Чтобы сделать исследование комфортнее, через них также транслируют спокойную музыку и передают указания оператора.
Длительность МР-томографии КПС – 15 минут. При необходимости в контрастном усилении процедура длится 30 минут. После завершения исследования вам необходимо подождать не более 30 минут, пока врачи не расшифруют снимки.
Что покажет МРТ крестцово подвздошных сочленений
Любой пациент хочет узнать, что видно на МРТ крестцово-подвздошных сочленений. Поэтому мы дарим консультацию врача-рентгенолога каждому нашему пациенту – специалист в области МРТ-диагностики покажет вам ваши снимки, расскажет, какие изменения и признаки были обнаружены, каким болезням они могут соответствовать. Если вы делали МРТ ранее, захватите старые снимки с собой – это позволит сравнить их с новыми и выяснить, есть ли положительная или отрицательная динамика развития болезни.

Расшифровка МРТ крестцово-подвздошных суставов
На серии послойных снимков, сделанных в нескольких проекциях через область крестца и таза, легко увидеть сами КПС, их суставные поверхности и суставные хрящи, полость сустава, окружающие его связки и сухожилия, а также кости таза. Врач МРТ диагностики, просматривая снимки, обращает внимание на отклонения от нормы, признаки воспалительных изменений, сужение суставной щели, наличие выпота в суставную полость. В STIR-режиме могут обнаруживаться признаки сакроилеита в виде отека костного мозга. При использовании контраста оценивается динамика его накопления и высвобождения из тканей. Исключается наличие грубых изменений в виде опухолей, остеомиелита, остеопороза и т.д. Полученная информация после расшифровки снимков заносится в заключение.

Читайте также:
 webdonsk.ru
webdonsk.ru