Ортез для пятки своими руками
Добавил пользователь Владимир З. Обновлено: 31.08.2024
Самая часто встречающаяся травма голеностопа – перелом лодыжки.
Такое повреждение ограничивает двигательную активность и нарушает привычный жизненный уклад, к тому же несвоевременное лечение и безответственный подход к реабилитации могут послужить причиной серьезных осложнений.
Во избежание неблагоприятных последствий стоит незамедлительно принимать меры, правильно организовать ортопедическое лечение и начать реабилитацию.
Где находится лодыжка?
Лодыжка – двухсторонний костный отросток голени, состоящий из наружной (латеральной) и внутренней (медиальной) щиколотки.
Наружная щиколотка является дистальным окончанием малой берцовой кости, которая формирует голень. К внутренней прилегает большая берцовая кость.
Они проходят параллельно друг другу и образуют “угол”, расположенный на сочленении этих частей. Визуально лодыжка представляет собой костный бугорок с обеих сторон голеностопа.
Лодыжка – самая важная часть голеностопа, выполняющая функции стабилизатора. Из-за высоких механических нагрузок она наиболее уязвима к повреждениям.
Что может послужить причиной перелома лодыжки
- сильный удар или ушиб
- подвернутая стопа
- падение с высоты или на неустойчивой поверхности
Симптомы перелома лодыжки
- сразу после получения травмы появляется резкая боль, частично ограничивающая подвижность ноги или вовсе ее блокирующая
- на месте травмы образуется отечность
- появляется гематома и деформация
- максимальные болевые ощущения в районе 3-4см выше лодыжки
- наблюдаются разлитые кровоподтеки при смещении костных отломков
- появляется "угол" между голенью и дистальным отделом конечности
- возникает патологическая подвижность
- отчетливо слышен характерный хруст при движении конечностью
Виды переломов лодыжек
Большеберцово-малоберцовый синдесмоз – это костное соединение состоящее из трех голеностопных связок.
- изолированное повреждение
- нарушение целостности медиальной лодыжки
- нарушение целостности заднемедиального края
- изолированный перелом
- с медиальными повреждениями
- повреждение медиальной части и переломом заднелатерального края
- простой диафизарный перелом малоберцовой кости
- многооскольчатый диафизарный перелом малоберцовой кости
- проксимальный перелом малоберцовой кости
Диагностика перелома
- Рентген голеностопа в двух проекция
- Компьютерная томография
- Ангиография
- МРТ (самая информативная и безопасная технология)
Лечение
Консервативное лечение переломов лодыжек
Лечение заключается в ручном анатомическом восстановлении поврежденного сустава, полной иммобилизации и лечении поврежденных связок.
Консервативное лечение показано при переломах лодыжек без смещения, а также при тяжелых сопутствующих заболеваниях или неудовлетворительном состоянии мягких тканей, когда операция противопоказана.
- ручную репозицию отломков
- наложение фиксирующих гипсовых повязок
- иммобилизацию жесткими ортезами
- ношение ортопедических брейсов
Операция должна происходить не позднее, чем через 8 часов после травмы, до образования отечности тканей. В противном случае, операция должна отложиться до спадения отека. До операции перелом должен быть зафиксирован рассеченной гипсовой повязкой или с помощью скелетного вытяжения.
В обоих случаях реабилитация сопровождается приема медикаментов, с целью обезболивания, снятия воспаления и профилактики тромбоза.
Реабилитация
Благодаря реабилитационным мероприятиями удается вернуть подвижность суставов, восстановить форму и исключить развитие осложнений. Грамотный и ответственный подход к реабилитации, хорошо составленный план специально подобранных упражнений поможет значительно быстрее восстановиться и вернуться к прежнему полноценному образу жизни после такой серьезной травмы.
Пренебрежение этими рекомендациями грозит неправильным сращением отломков, которое грозит серьезными последствиями: ложными сочленениями, частыми последующими вывихами, хромотой, плоскостопием, а также возможными неутихающими болями и развитием деформирующего псевдоартроза.
- перелом без смещения – 1 неделя
- травмы со смещением и ручное вправление перелома – 2 недели
- после операции по вправлению отломков – 3 недели
- 2 месяца после отрыва края большеберцовой кости
Разрабатывать ногу без костылей можно начинать через 3 месяца после перелома. Вопрос о возврате к привычному образу жизни решается индивидуально. Например, к занятию спорта можно возвращаться только через два года после травмы.
Альтернатива гипсу при переломе лодыжек
Много лет использование гипса являлось золотым стандартом в травматологии, но тяжелый и совершенно не дышащий материал практически не пропускает рентгеновские лучи, а это значительно затрудняет контроль процесса реабилитации. Ношение гипса сопровождается сильным зудом, а большой вес излишне нагружает и без того пострадавшую конечность. Совокупность этих факторов дали толчок для поиска новых технологий в лечении подобных травм.
Ортезы при переломе лодыжки
В современной медицинской практике все чаще применяется альтернативный гипсу метод фиксации поврежденных конечностей – ортезы.
Метод основан на ношении специального ортопедического изделия на месте перелома костей, вывихе, травм мягких тканей, для восстановления их прежней работоспособности.
Выбор голеностопного ортеза при переломе лодыжек зависит от стадии течения процесса. В острый период выбор врача остановится на жёстком ортезе, который со временем заменится на полужёсткий, а затем и эластичный.
- полная или частичная иммобилизация
- направление или ограничение движения
- уменьшение нагрузки на поврежденный участок
- профилактика вторичного повреждения при раннем снятии гипса
- коррекция формы
- облегчение передвижения или снятие болевого синдрома
- переломы в области голеностопа
- вывихи и подвывихи в области голеностопа
- повреждения связок различной сложности
- целый комплекс воспалительных и дегенеративных заболеваний
- нестабильность голеностопного сустава
- детские врожденные аномалии, рахит и прочие
- профилактика травм у спортсменов и людей с избыточной массой тела
- Жёсткие (степень фиксации: полная)
Ортез представляет собой удобную, дышащую конструкцию, визуально напоминающую сапог с молниями или липучками.
Применятся при травмах Ахилла и повреждениях связок.
Такой ортез влезает в повседневную обувь.
Бандаж поможет обеспечить дополнительную поддержку связкам и суставам во время интенсивных нагрузок, благодаря чему вероятность повредить их станет минимальной. Если Вы часто бегаете, занимаетесь футболом, волейболом или другими активными видами спорта, подобные приспособления для Вас являются просто незаменимыми.
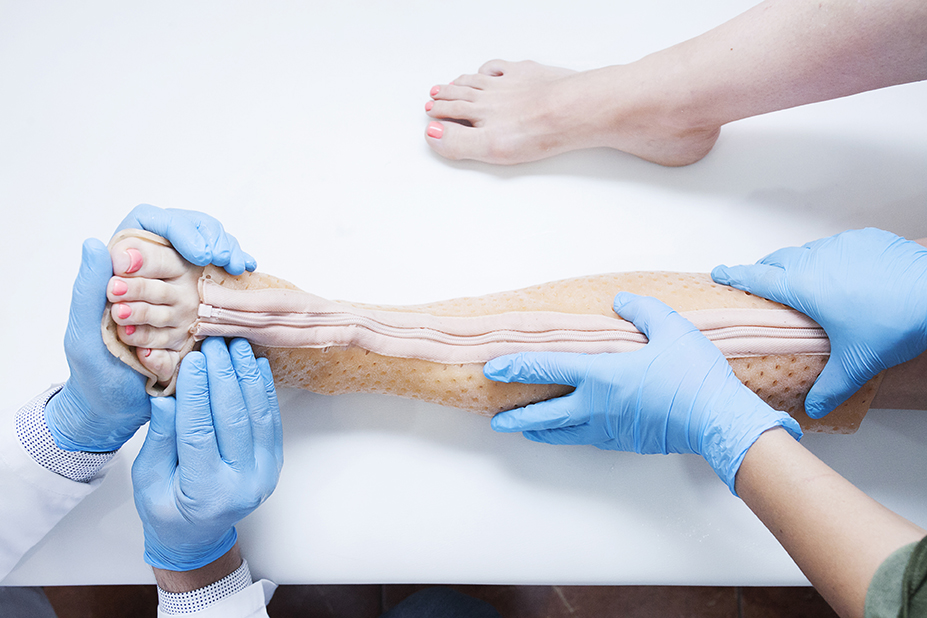
Голеностопный ортез - это ортопедическое изделие, охватывающее анатомические структуры участвующие в движении голеностопного сустава - тыльную поверхность стопы (подошву), пяточную кость, лодыжки и кости голени для прочной фиксации сустава в правильном положении. Они назначаются травматологом-ортопедом и необходимы для иммобилизации, лечения и профилактики травм и заболеваний голеностопного сустава.
По степени фиксации выделяют мягкие, полужесткие и жесткие ортезы. Они отличаются по материалу и строению. Ортезы ORDEKT представляют собой фиксаторы из низкотемпературного термопластика. Это современный, легкий, гипоаллергенный и дышащий материал. Он становится мягким и пластичным при нагревании до 60-100 °C, в течение 2 минут и через несколько секунд после извлечения его из кипятка принимает температуру комфортную для тела человека. Травматолог или ортопед за это время моделируют ортез на теле пациента и фиксируют его. Дополнительный плюс в том, что конструкцию можно нагревать повторно и изменять их форму столько раз, сколько это требуется пациенту.
Для чего используются
Ортезы фиксируют сустав, снижают нагрузку на него и ограничивают его движения. Это аналог гипсовой повязки, только носится он с большим комфортом. В результате болевые ощущения снижаются, кости, связки и мышцы находятся в анатомически правильном положении, что снижает риск прогрессирования патологического процесса.
- Переломах внутренней или наружной лодыжки, нижней трети костей голени;
- Повреждении связок и сухожилий голеностопного сустава;
- Переломах костей стопы (таранной, пяточной, костей предплюсны и плюсны);
- Консервативном лечении разрывов связок голеностопа;
Ортез выполняет роль гипса, но отличается легкостью и удобством использования.
Рекомендации по подбору
Ортез из низкотемпературного термопластика надежно фиксирует голеностопный сустав за счет своей анатомической формы, то есть он повторяет естественные изгибы сустава и разгружает его. Благодаря этому нога обездвижена и находится в правильном для неё положении до полного выздоровления.
Существует большое количество моделей голеностопных ортезов, нужную подбирает врач-ортопед. Он учитывает анатомо-физиологические особенности сустава у конкретного человека и степень повреждения тканей. Самостоятельно подбирать ортез не рекомендуется, так как при неподходящей модели лечение затянется.
От чего зависит выбор голеностопного ортеза:
- Вид травмы или заболевания (степень тяжести, длительность);
- Размер ноги и анатомические особенности;
Наличие хронических и сопутствующих заболеваний;
Изделия ORDEKT универсальны. Они легкие и компактные. Они не мешают вести свой обычный образ жизни, заниматься спортом и даже принимать ванну. Они прочные и тонкие, поэтому их можно носить с обычной обувью. Нашу продукцию выбирают те, кто привык в максимальному комфорту!
Как подобрать размер
Для ориентации в размерной сетке необходимо измерить окружность надлодыжечной области. Сантиметровую ленту следует плотно прикладывать к коже, но не утягивать. По полученным результатам окружности щиколотки в сантиметрах и подбирается размер голеностопного ортеза:
- XS (14-22 см);
- S (22-24 см);
- M (24-27 см);
- L (более 27 см).
Как правильно носить
Надевает ортез пациенту врач - травматолог-ортопед. Специалист проведет полноценную консультацию и даст рекомендации для использования изделия.
При ношении обуви рекомендуется брать пару на 1-2 размера больше, чем Ваша, чтобы стопу не сдавливало.
Термопластиковые ортезы ORDEKT можно мочить, в нем можно принимать ванну или душ и даже купаться в море и бассейне. Поверхность фиксатора легко чистится с помощью губки и проточной воды с добавлением мыла или моющего средства. Нельзя использовать жесткие приспособления, чтобы не поцарапать поверхность изделия.
Сколько носить ортез на голеностоп
Время ношения зависит от диагноза и может составлять от нескольких часов в день до круглосуточного использования. Режим ношения ортеза определяет врач! В соответствии с рекомендациями специалиста, нагрузка постепенно увеличивается. Если повреждение тяжелое, время ношения ортеза увеличивается. Рекомендуется соблюдать гигиену и снимать ортез несколько раз в сутки, чтобы обработать антисептиком.
Нагружать сустав следует постепенно — он должен привыкнуть к физической нагрузке. Некоторые приспособления имеют шнурки, застежки и ремни, которые по мере восстановления ослабляются. Таким образом увеличивается подвижность, восстанавливается кровообращение, укрепляются мышцы. Длительность терапии зависит от патологии и может длиться от недели до нескольких месяцев.
Верно подобранный ортез на голеностоп обеспечит нужную степень поддержки, сделает процесс восстановления правильным и быстрым. Если ортез подобран неправильно, то затянется не только восстановительный процесс, но и есть риск получения повторной травмы. Самостоятельно выбирать можно только ортезы легкой фиксации, которые используют для профилактики травм, при артрозах и артритах.
Почему стоит выбрать голеностопный ортез из низкотемпературного пластика
Врачи любят этот материал за удобство в использовании. С тем же гипсом возни в два раза больше, а эффективность от него ниже.
Преимущества голеностопных ортезов из низкотемпературного пластика:
- форма фиксируется менее 10 минут;
- легкий материал удобно носить;
- подходит для спортсменов;
- позволяют пациенту принимать ванну, душ и прочие водные процедуры;
- гипоаллергенный материал не раздражает кожу и не вызывает её зуд даже при длительном ношении изделия;
- не нужно снимать при рентгенологическом исследовании (конструкция не видна на рентгенограмме);
- мы создаем ортезы разных цветов, что очень нравится детям;
- доступная цена.
Чтобы заказать голеностопный ортез из качественного низкотемпературного пластика в нашем магазине, оформите заказ на сайте, по телефону 8 800 500 8333.

Статью проверил Страхов Максим Алексеевич - кандидат медицинских наук, доцент кафедры травматологии-ортопедии и военно-полевой хирургии ФГАОУ ВО РНИМУ им. Н.И. Пирогова Минздрава России, доцент кафедры травматологии и ортопедии ФГБУ ФНКЦ ФМБА России (г. Москва).

Строение
Рис. 1. Пронация и супинация стопы, подтаранный сустав, вид снаружи
Подтаранный сустав образован двумя костями: таранной и пяточной. Таранная кость имеет в своем составе тело, или задний отдел и головку или передний отдел. Между передним и задним отделами находится шейка кости. Верхняя часть тела образует блок, который контактирует в голеностопном суставе с большеберцовой и малоберцовой костями. Спереди головка тарана сочленяется с ладьевидной костью. На нижней поверхности таранной кости есть суставные фасетки: передняя, медиальная и задняя, самая большая из всех фасеток. Она отделена от медиальной и передней фасеток бороздой. Фасетки являются суставными поверхностями, которыми таранная кость сочленяется с пяточной костью. Пяточная кость состоит из тела или задней части и переднего отростка или передней части и отростка, который поддерживает таранную кость. На отростке есть суставная поверхность для контакта с кубовидной костью. На отростке сверху расположена верхняя и средняя суставная поверхность. На теле кости находится задняя суставная поверхность, самая большая по размерам. Между суставными поверхностями пяточной кости расположена глубокая борозда. Сустав может состоять из трех или двух фасеток, что является наиболее частым вариантом, который встречается в почти в половине случаев. Фасетки могут сливаться в одну или могут быть разделены бороздой, которая имеет разную глубину. Описаны случаи асимметричного строения фасеток сустава слева и справа. Между таранной пяточной костями находится тарзальный синус. Это полость конической формы, которая проходит наискось от латерального к медиальному краю стопы. По внутреннему краю стопы синус переходит в тарзальный канал, который оканчивается рядом с поддерживающим отростком пяточной кости и содержит связки. Это межкостная таранно-пяточная связка, шейная связка, передняя таранно-пяточная связка, латеральная таранно-пяточная связка и нижний ретинакулум разгибателей. Связки отделяют фасетки таранной кости друг от друга, поддерживают дистанцию между таранной и пяточной костями, препятствуют супинации в подтаранном суставе, больше, чем пронации, обеспечивают стабильность заднего отдела стопы в стоянии и при движении, удерживают таранную и пяточную кости от смещающих усилий, которые действуют на пятку снаружи внутрь. Шейная связка - самая прочная из связок, которые соединяют таранную и пяточную кости, ограничивает инверсию заднего отдела стопы. Ретинакулум удерживает сухожилия разгибателей и препятствует их избыточному натяжению, ограничивает инверсию заднего отдела стопы. Наибольшая подвижность блока таранной кости в вилке голеностопа отмечается в положении стопы между нейтральным и углом сгибания 15°.

Рис. 2. Подтаранный сустав, суставные фасетки таранной и пяточной костей
(Kr?henb?hl N, Horn Lang T., Hintermann B., Knupp M. The subtalar joint. 2017, EFFORT, Open Reviews 2(7):309-316).

Рис. 3. Рентгенограмма подтаранного сустава
Врожденная патология и травма
В подтаранном суставе существует ряд патологических состояний, которые оказывают влияние на его функцию.
• Дисплазия подтаранного сустава. Наиболее частым диспластическим дефектом подтаранного сустава является уплощение суставных фасеток, нарушение расположения и уменьшение их числа. Обычно при дисплазии происходит деформация задней фасетки, что вызывает нарушение стабильности сустава. Деформации способствует эксцентричная нагрузка на стопу. Нестабильности подтаранного сустава способствует дисплазия сустава, диспластический двухфасеточный сустав, который обладает малой устойчивостью.
Нестабильность переднего отдела сустава, который механически более устойчив, чем задний, встречаются реже. При дисплазии из нескольких суставных поверхностей образуется одна большая фасетка. Единая фасетка нарушает стабильность сустава сильнее, если в нем, вместо двух-трех фасеток, имеется одна цельная. Дисплазия фасеток нарушает конгруентность подтаранного сустава, вызывает появление новой степени свободы движения в сочленении и облегчает одновременное смещение в голеностопном и подтаранном суставах. Смещение выражено больше во фронтальной плоскости и меньше в сагиттальной плоскости. Нестабильность не может быть компенсирована работой мышц, которые не в состоянии удержать таранную кость от патологической подвижности.
• Нестабильность подтаранного сустава развивается в результате травмы переломо-вывиха, вывиха или острого растяжения связок, хронической перегрузке стопы, перерастяжения связок у пациента с гипермобильностью суставов. К потере стабильности подтаранного сустава ведет повреждение латеральных связок, шейной связки, межкостной таранно-пяточной связки. Вывих подтаранного сустава бывает чаще медиальный и, реже, латеральный. При вывихе в таранно-ладьевидном суставе, или в таранно-пяточном суставе стопа принимает положение сгибания и супинации. Латеральный вывих происходит, в основном, при высокоэнергетической травме. Для наступления медиального вывиха достаточно повреждающей силы с обычным уровнем энергии. При этом стопа принимает положение пронации и теряет опороспособность. Нестабильность сустава чаще всего возникает при разрыве передней таранно-малоберцовой связки. При нестабильности появляется патологическая подвижность суставных концов во время сгибания и супинации стопы. У больного с повреждением межкостной таранно-пяточной и шейной связок происходит увеличение подвижности в подтаранном суставе во всех направлениях. Амплитуда разгибания стопы возрастает наполовину. У больного с сочетанием повреждения межкостной пяточно-таранной связки с пяточно-малоберцовой связкой увеличивается суставная щель и амплитуда смещения костей возрастает на 1/3. При повреждении межкостной таранно-пяточной, пяточно-малоберцовой и передней таранно-малоберцовой связки таранная кость смещается наружу. При повреждении связок подтаранного сустава и медиальных связок голеностопа развивается нестабильность стопы. У пациента появляются боли в стопе, нарушается устойчивость сустава. На ранних стадиях нестабильности защитное напряжение мышц позволяет компенсировать нестабильность сустава на далеко зашедших стадиях заболевания доминирует патологическая подвижность тарана. Пациент жалуется, что во время ходьбы стопа неустойчива и при постановке стопы на опору возникает неуверенность. При нестабильности подтаранного сустава диагностируют синдром тарзального канала, причиной которого является повреждение одной или нескольких связок. Разрыв или растяжение связок происходит при подворачивании стопы во внутрь. При осмотре у больного определяется гематома, а также неустойчивость стопы в заднем отделе во время нагрузки на ногу. При синдроме тарзального канала пациент жалуется на боль в середине стопы, которая иррадиирует в заднем направлении. При застарелых, нелеченных повреждениях подтаранного сустава развивается артрозо-артрит. Дегенерация сустава осложняет переломы и вывихи таранной кости. На костях разрастаются остеофиты, происходит ограничение движений не только в подтаранном, но и в голеностопном суставах. Боль становится тупой и носит постоянный характер. Пациент становится метеозависимым. Перед пациентом с артрозом встают проблемы с обувью.
 |  |
| Рис. 4. Артроз подтаранного сустава после перелома таранной кости | Рис. 5. Артрозо-артрит подтаранного сустава |
Лечение
При травматическом вывихе подтаранного сустава его вправляют. Для репозиции колено и стопа сгибают под прямым углом. Делают тягу за передний отдел стопы для того, чтобы пяточная, таранная и ладьевидная кости разошлись между собой. После растяжения стопу пронируют, отводят и разгибают к тылу. При трудной репозиции давят на головку таранной кости. Если вывих стабильный накладывают гипсовую иммобилизацию сроком на 3-4 недели. При переломо-вывихе, когда сломана шейка таранной кости без смещения, делают закрытую репозицию и накладывают гипсовую повязку сроком на 4 недели. При остром изолированном повреждении связок применяют консервативное лечение с иммобилизацией сустава. При хронической нестабильности подтаранного сустава к консервативному лечению прибегают, когда имеется патологическая подвижность в суставах, слабость мышц голени, а также неустойчивость стопы в ходьбе. Делают упражнения ЛФК, которые направлены на укрепление мышц голени и растяжение ахиллова сухожилия. Тренируют удержание равновесия на балансировочной платформе для уменьшения подворачивания стопы. Проводят курс электростимуляции мышц. При теносиновите для снятия воспаления применяют пероральный курс НПВП, в тарзальный канал вводят кортикостероиды. При синдроме тарзального канала рекомендуют покой, щадящие движения, криоаппликации, стелечные ортезы для ограничения пронации стопы, подбор обуви. Для уменьшения отека и боли делают тейпинг и бинтование заднего отдела стопы.
Лечение нестабильности подтаранного сустава, при которой причиной боли является повышенная подвижность сустава, заключается в его стабилизации. Для стабилизации применяют обувные ортезы, стельки с супинацией заднего отдела и пронацией переднего отдела, что позволяет уменьшить подвижность при разгибании и пронации стопы. Ортез устанавливает стопу в нейтральном положении, уменьшает пронацию стопы. Ортез делают с пронатором под латеральный край стопы. Угол пронации составляет около 6° , что дает возможность ограничить супинацию стопы и уменьшить натяжение латеральных связок. В ортезе поднимают задний отдел для того, чтобы уменьшить натяжение большеберцового нерва и амортизировать ударные нагрузки.

Рис. 6. Стельки Персей с пронатором в переднем отделе стопы и выкладкой продольного свода

Рис. 7. Стельки Персей с дозированным подъемом в заднем отделе
• Артродез делают в далеко зашедших случаях недостаточности подтаранного сустава. Показанием к подтаранному артродезу является нестабильное плоскостопие, постоянный болевой синдром, отсутствие опороспособности нижней конечности. При операции очищают полость тарзального синуса от мягких тканей, делают релиз связок, удаляют хрящевое покрытие таранной и пяточной костей, пространство между костями заполняют костным аллотрансплантатом. Пятку устанавливают во фронтальной плоскости по оси голени, через пяточную и таранную кости проводят винты, которые осуществляют компрессию сустава и препятствуют ротации пятки. Гипсовая иммобилизация продолжается в течение 3 месяцев, на протяжении которых больной пользуется костылями.
 |  |
| Рис. 8. Артродез подтаранного сустава с перекрестным положением фиксирующих винтов | Рис. 9. Артродез подтаранного сустава с параллельным положением фиксирующих винтов |
После операции больному рекомендуют ношение ортопедической обуви. Для удержания стопы в правильном положении, для того, чтобы избежать травм стопы делают обувь, в которой предусмотрены особенности функции стопы, вызванные как заболеванием, так и оперативным вмешательством. Для удержания заднего отдела стопы необходима конструкция с высоким задником и берцами. При тенденции к вальгусной деформации делают внутренний берец, при варусной деформации берец устанавливают снаружи стопы. Своим верхним краем берец достигает вершины лодыжки. У взрослого мужчины высота ладьевидной кости над поверхностью опоры колеблется в пределах 4 – 4, 5 см, высота внутренней лодыжки достигает 5,5 – 6 см. Резекция части подтаранного сустава вызывает укорочение конечности, которое, обычно не превышает 1-1,5 см. Такое укорочение компенсируется на ортезе. При выраженной нестабильности пациенту изготавливают тутор, который помещают внутрь обуви для того, чтобы удержать как голень, так и стопу. Повседневную обувь делают такой конструкции, чтобы она могла удержать задний отдел стопы в правильном положении с помощью берцев и задника.

Рис. 10. Стельки Персей с берцем при деформации стопы

Рис. 11. Тутор на голеностопный сустав и стопу.



Рис. 12. Обувь Персей с усиленным задником и внутризаготовочной поддержкой
Литература:
Kr?henb?hl N., Horn Lang T., Hintermann B., Knupp M. The subtalar joint. 2017, EFFORT, Open Reviews 2(7):309-316
Рассказываем, чем отличается бандаж для фиксации голеностопного сустава от гипса и других способов фиксации, зачем он нужен и как за ним ухаживать.

Голеностоп — хрупкий сустав, почти не защищённый мышцами. Его можно повредить при занятии спортом, поскользнувшись на льду, или просто случайно споткнувшись и неудачно оперевшись на ногу. Бандаж для фиксации голеностопного сустава используют как для лечения полученных травм, так и для их профилактики.
Чем отличается бандаж от гипса?
Бандаж — это устройство, помогающее зафиксировать часть тела. Для незначительных травм он изготавливается из плотной ткани, для более серьёзных — может содержать пластиковые или металлические вставки. Бандаж для фиксации голеностопного сустава по виду похож на носок: он надевается на ступню, оставляя открытыми пальцы ног, надёжно фиксируя пятку и лодыжку.

Хотя гипс и бывает довольно компактным, бандаж удобнее
Главное отличие от гипса и шин — это, конечно, удобство. Бандаж занимает мало места, на него можно надеть обувь, а мягкие варианты из ткани практически незаметны под одеждой. Кроме того, можно приобрести готовый вариант в аптеке с предварительной примеркой, или заказать через интернет.
Бандажи для голеностопа есть как готовые и универсальные (у некоторых типов можно изменить размер шнуровкой), так и по личному заказу. Для выбора бандажа в первую очередь полностью измерьте ногу: нужны обхват голени, длина лодыжки и точный размер ноги. Зная эти размеры, можно без труда подобрать готовое устройство. Если у вас нестандартная форма или размер ноги, правильнее будет обратиться за изготовлением бандажа по вашим собственным параметрам.
Травмы, при которых нужен бандаж для фиксации
Вариантов травм, при которых используют бандаж, очень много. Он помогает при растяжении связок, артрозе, вывихе, переломе и восстановлении после операций. Степень плотности повязки зависит только от серьёзности травмы.
При лёгких растяжениях, ушибах и при артрозе в стадии ремиссии врач назначит вам мягкий эластичный бандаж. Он изготавливается из эластичной плотной ткани, поэтому жёстко не фиксирует стопу — при слабых травмах в этом нет смысла.
Более плотный вариант фиксации голеностопа бандажом требуется при разрыве связок, сильных ушибах и расшатавшихся суставах. Отличается такой бандаж от мягкого наличием пластмассовых или силиконовых элементов, а также застёжками и шнуровками, позволяющими подогнать устройство по размеру ноги. Вам могут порекомендовать именно его, если до этого вы использовали мягкий вариант, и он не принёс ожидаемого эффекта.

Так выглядит жёсткий бандаж на голеностоп.
Жёсткий бандаж состоит из металлических и пластиковых вставок. Только он обеспечивает полную неподвижность голеностопного сустава, и потому применяется для самых тяжёлых травм: переломов, артрита, обширных разрывов связок и серьёзных вывихов. Это самые дорогие модели, но только они обеспечат полную неподвижность больному суставу и позволят костям и связкам восстановиться в кратчайшие сроки.
Есть ли противопоказания?
Подобный вариант фиксации подойдёт не всем. Главное противопоказание: заболевания кожи и вен нижних конечностей. Открытый перелом или серьёзные раны на месте повреждения сустава не позволяют надеть плотную повязку. Разнообразные кожные проблемы, такие как сыпи, аллергии, язвы (в том числе при сахарном диабете) также не позволяют использовать бандаж. Так как к коже долгое время будет плотно прижата повязка, заболевание может усугубиться.
В противопоказания по заболеванию вен входят тромбозы, язвы вен и артериальная окклюзия. При тяжёлых заболеваниях сосудов противопоказано перетягивать конечность и нарушать кровообращение в поражённом участке. Бандаж слишком сильно облегает ногу, и для повреждённых вен и артерий будет опасен.
Правила применения и ухода
Надевать повязку следует в положении сидя, на плотный хлопковый носок. В первые дни носите её не более часа, чтобы нога привыкла к своему новому положению. Постепенно можно увеличивать время носки, но не забывайте регулярно снимать бандаж, чтобы проверить состояние кожи. Если на ней нет покраснения или раздражения, можно увеличивать нагрузку на ноги.
Каждые 6 часов снимайте фиксацию, чтобы стопы могли отдохнуть, и обрабатывайте кожу антисептиком.
Назначить ношение бандажа может только врач. Без консультации специалиста вы вряд ли сможете правильно подобрать подходящую модель и уровень фиксации.
Сам бандаж также требует ухода. Регулярно очищайте его от загрязнений, мягкие повязки можно стирать в тёплой воде с мылом. Сушат их после этого вдали от батарей и горячего воздуха.
Бандаж для профилактики и тренировок
Мягкий эластичный бандаж может применяться не только для лечения, но и для профилактики травм. Особенно это важно для любителей подвижного образа жизни: в некоторых видах спорта без него просто не обойтись. Можно выбрать специальные спортивные модели, а можно обратить внимание на медицинские, мягкой и средней жёсткости.
Если вы занимаетесь футболом, баскетболом или волейболом, то бандаж защитит ваши лодыжки от вероятных вывихов и растяжений. Поможет он и при танцах, гимнастике или беге — иначе говоря, во всех видах спорта, где на голеностоп приходится высокая нагрузка и есть риск опасной неправильной постановки ног.
При силовых нагрузках плотная повязка на суставы используется и как профилактика травм, и для повышения нагрузки. Кроме того, бандаж средней жёсткости необходим, если вы недавно оправились от травмы голеностопа, и хотите поскорее вернуться к тренировкам.
Если вы занимаетесь физическим трудом или любите ходить на каблуках, мягкий бандаж также будет вам полезен. Он позволит избежать травм, укрепить сухожилия и снизить усталость после долгого дня на ногах. Главное — выбрать нужное устройство вместе с врачом, правильно подобрать размер, и бандаж существенно улучшит ваше самочувствие и здоровье в целом.

Читайте также:
 webdonsk.ru
webdonsk.ru