Медный пояс для поясницы своими руками
Добавил пользователь Дмитрий К. Обновлено: 09.10.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Пояснично-крестцовый радикулит: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Пояснично-крестцовый радикулит, или радикулопатия – это симптомокомплекс, который возникает в результате защемления и воспаления корешков спинномозговых нервов в поясничном и/или крестцовом отделах позвоночника.
Обычно данное состояние развивается у людей старше 45, но последние годы на радикулит стали жаловаться и молодые.
Развитию радикулопатии подвержены люди, чья работа связана с тяжелым физическим трудом либо длительным пребыванием в одной позе, профессиональные спортсмены; больные аутоиммунными заболеваниями; те, у кого наблюдается избыточный вес и/или метаболические заболевания.
Для радикулита характерны боль в пояснице в сочетании с простреливающей или тянущей болью по боковой или задней поверхности ноги (иногда вплоть до стопы), онемение и парестезии, слабость мышц, усиление боли при подъеме прямой ноги.
Разновидности радикулита
Радикулопатия может стать следствием механического повреждения либо инфекционного процесса. Повреждение может развиться как в межпозвонковых дисках, так и непосредственно в теле позвонка или его отростках.
Боль при радикулите может быть острой (люмбаго), стреляющей или колющей (ишиас) жгучей или ноющей (люмбоишиалгия).
- Грыжа или протрузия (выпячивание) межпозвонкового диска.
- Спондилез - хроническое дегенеративное поражение позвоночника, развивающееся вследствие старения организма, перегрузок или травм.
- Спинальный стеноз.
- Остеофиты - разрастания костной ткани, напоминающие по форме крючки или шипы.
- Сакрализация или люмбализация крестца.
- Спондилоартроз - хроническое заболевание межпозвоночных суставов, проявляющееся дегенеративными изменениями в хрящевых тканях и приводящее к уменьшению высоты межпозвоночных дисков, уплотнению связок, деформации межпозвоночных суставов.
- Анкилозирующий спондилит (болезнь Бехтерева).
- Переломы позвонков (в том числе компрессионные на фоне остеопороза).
- Гормональные изменения, снижающие прочность хрящевой и костной ткани.
Диагностика и обследования при радикулите
Для диагностики заболеваний позвоночника назначают:
-
рентген пояснично-крестцового отдела позвоночника с функциональными пробами;
Рентгенологическое исследование в трех проекциях пояснично-крестцового отдела позвоночника для определения состояния и структурной целостности позвонков.
Человек существо подвижное, для поддержания необходимого энергетического баланса и сохранения здоровья и хорошей физической формы, ему необходимо активно двигаться.
Но, к превеликому сожалению, современный образ жизни часто противоречит достижению желаемых результатов. Большинство профессий вынуждают большое количество времени проводить в офисном кресле, стоя на ногах или за рулем автомобиля. Технологический прогресс привел к автоматизации труда, а следовательно к стремительному росту количества сидячих рабочих мест и видов времяпрепровождения в сидячем положении, таких как: просмотр телевизора, онлайн-игры и просмотр социальных сетей.
Гиподинамия – это недостаточное количество физических нагрузок относительно рекомендуемого уровня.
К чему может привести гиподинамия?
При длительном пребывании в статичном положении, будь то сидя, лежа или стоя, амортизационные свойства позвоночника ощутимо ухудшаются, мышечные ткани атрофируются и теряют свою былую эластичность.
Такие изменения неизбежно ведут к мышечным спазмам, частым мышечным воспалениям, солевым и кальциевым накоплениям в межмышечных пространствах, отечности. Следовательно, нарушается микроциркуляция крови. Недостаточность нормального кровообращения — основная причина болей дискомфорта в различных отделах позвоночника.
Если разобраться, то окажется, что вреден не столько факт сидячей работы, сколько длительное пребывание в неправильной позе.
Сложная физическая работа
Подъем тяжестей, долгое пребывание в стоячем положении и хронический стресс также могут приводить к ухудшению состояния мышечных тканей пояснично-крестцового отдела позвоночника.
Зачастую эти обстоятельства приводят к “блоку” межпозвонковых суставов. В этом состоянии спинные мышцы пребывают в состоянии болезненного спазма, что сильно снижает двигательную активность, а иногда и вовсе обездвиживает.
Как помочь своей спине?
Правильно подобранный ортопедический корсет может стать спасением в ситуациях, когда нет возможности кардинально изменить свой образ жизни, а хронические боли и дискомфорт мешают нормальной жизни.
Корсет фиксирует и поддерживает позвоночник в правильном физиологическом положении, снижает нагрузку спину и тонизирует мышцы.
Что такое поясничный корсет?
Все корсеты представляют собой ортопедическое устройство для фиксации поясницы из воздухопроницаемой, эластичной ткани со специальными ребрами жесткости и стягивающими ремнями. Основное отличие бандажа от ортеза заключается в степени жесткости и фиксации: бандаж эластичный и мягко фиксирует и поддерживает спину во время рутинных занятий и работы. Ортезы блокируют подвижность, чаще всего их носят при серьезных травмах спины.
Какие функции выполняет корсет?
- фиксирует поясничный отдел позвоночника
- применяется с целью комплексного лечения и профилактики в послеоперационный и посттравматический период
- избавляет от болей в пояснично-крестцовом отделе позвоночника
- минимизирует дискомфорт, боли и нагрузку при миозите, остеохондрозе, остеоартрозе
- используется в роли грыжевого бандажа
- снижает нагрузку на поясничный отдел позвоночника
- применяется после мануальной терапии и лечебной гимнастики
- поддерживает позвоночник при физических и спортивных нагрузках
- повышает мышечный тонус
- освобождает позвоночник от выполнения функции опоры путем уменьшения нагрузок
- исключает дисфункцию мышц спины
- стабилизирует положение позвонков во время движения
Как правильно подобрать ортопедический корсет?
Выберете необходимую степень жесткости и поддержки
Жесткость корсета и степень фиксации напрямую зависит от серьезности проблемы, которую предстоит решать.
- сильных болевых ощущениях
- мышечных спазмах
- скованности в движениях
- диагностированной межпозвонковой грыже
- послеоперационной и посттравматической реабилитации
- остро выраженной, стреляющей боли в пояснично-крестцовом отделе (люмбаго) фасеточном синдроме
Подбирать такое приспособление самостоятельно строго не рекомендуется, это может не только снизить эффективность изделия, но и навредить!
- Острых и хронических болях в пояснично-крестцовом отделе позвоночника на фоне:
- выраженного радикулита, корешкового синдрома
- остеохондроза поясничного отдела позвоночника
- грыж и протрузий межпозвонковых дисков
- смещений позвонков (спондилолистезов)
- сакроилеитов
- реабилитации после травм и операций на поясничном отделе позвоночника
- регулярной и продолжительной физической нагрузке на спину
- вынужденности часто наклоняться
- при поднимании большого веса
- работа в саду и огороде
- занятия и игры с детьми
- активная уборка
- и т.п.
- кая обострении радикулита
- остеохондрозе
- ревматизме
- незначительном растяжении мышц спины
Обладает множеством лечебных свойств: способствует уменьшению болей при ревматизме и радикулите, обеспечивает нормальный теплообмен тела, регулирует влажность, очень износоустойчив.
- увеличения интенсивности потовыделения при физических нагрузках с целью уменьшения объемов талии и живота
Как выбрать размер ортопедического корсета?
Поддерживающий корсет должен подбираться в соответствии с анатомическими особенностями человека.
Прежде чем приступать к выбору модели, стоит ознакомиться с размерными таблицами производителя. Чтобы не ошибиться, перед выбором размера следует измерить окружности талии и бедер. Измерения стоит проводить на голое тело и непосредственно перед покупкой.
Для правильного подбора ортопедического бандажа также важно учесть рост. Нижняя часть корсета должна фиксироваться на тазовых костях, а верхняя – заходить на ребра. Корсет должен подходить по размеру, концы корсета должны с трудом фиксироваться в состоянии натяжения.
Остеохондроз в настоящее время чрезвычайно распространен. В России от него страдает более 60% людей старше 50 лет, сегодня он часто диагностируется даже у детей и подростков. При этом заболевании происходит развитие дегенеративных процессов в межпозвонковых дисках, что приводит к патологическим изменениям в опорно-двигательной и нервной системах. Каждодневные боли в спине и шее ограничивают двигательную активность и трудоспособность больного остеохондрозом. Этот недуг может вызывать постоянное психологическое напряжение, мигрень, онемение конечностей, повышенную утомляемость. К счастью, в настоящее время страдающим остеохондрозом доступно высокоэффективное лечение позвоночника по методике кинезитерапии, включающей в себя комплексы упражнений для развития костно-мышечной системы, адаптивную и суставную гимнастику и специальный массаж.
Что можно и нужно делать при остеохондрозе, чтобы повысить качество жизни и успешно бороться с данной патологией?
Людям, страдающим этим заболеванием, весьма полезны и рекомендуются специалистами такие процедуры и занятия:
Такие упражнения ликвидируют или уменьшают последствия остеохондроза, сколиоза, гоноартрита, коксартроза, ишиаса, кифоза, эпиконделита. Также специальный комплекс упражнений позволяет произвести успешное лечение межпозвоночной грыжи без проведения операции. Вышеперечисленные процедуры и занятия можно практиковать только по назначению вашего лечащего врача после постановки точного диагноза.
Страдающим остеохондрозом необходимо правильно и полноценно питаться. Крайне важно получать необходимое количество протеина, для чего следует употреблять яйца, нежирное мясо птицы, телятину, ягнятину, рыбу, сыр и творог. Также нужно получать полноценные белки растительного происхождения, которых много в грибах, бобовых (особенно в сое), орехах, семенах, крупах, баклажанах. Необходимо достаточное поступление в организм таких витаминов и элементов: А, С, D и группы В, кальция, магния, фосфора, марганца. Стоит минимизировать употребление сладостей, солений, маринадов, копченостей, полуфабрикатов и выпечки. При остеохондрозе непременно следует каждый день употреблять не подвергнутые термической обработке овощи и фрукты, регулярно пить свежеприготовленные соки. Нужно часто есть салаты из капусты, моркови, свеклы, зелени и листовых овощей, заправленные высококачественным подсолнечным или оливковым маслом. Принимать пищу лучше четыре-пять раз в день небольшими порциями, не переедая. Следует выпивать не менее двух литров воды в сутки.
Что недопустимо практиковать при остеохондрозе?
Людям, у которых диагностирована данная патология, следует воздерживаться от следующих действий:
- Подъем и перенос тяжестей, особенно на спине. Если полностью отказаться от такой работы нет возможности, то при поднятии массивных вещей не следует наклонять голову и сильно сгибать спину.
- Долговременный труд в согнутом положении (например, на земельном участке или при уборке помещения).
- Резкие, порывистые и неосторожные движения, сопровождающиеся хрустом в суставах и позвоночнике. Они могут вызвать осложнения остеохондроза, повредить контактные поверхности позвонков.
- Использование для ночного отдыха высокой или неудобной подушки. Это еще более опасно при шейном остеохондрозе. При неправильной и напряженной позе во время сна мышцы спины напрягаются, болевые ощущения усугубляются, а позвоночник, будучи искривленным, продолжает деформироваться.
- Сон на слишком мягких кровати (диване) и матрасе. Ложе у больных остеохондрозом должно быть достаточно жестким.
- Переедание. Масса тела выше нормы при остеохондрозе является значительно отягощающим течение заболевания фактором. Поэтому следует как можно быстрее сбросить лишний вес.
- Ношение неудобной обуви на высоких каблуках. Она не позволяет полноценно опираться на стопы, что усугубляет искривление позвоночника и приводит к развитию остеохондроза. При данном недуге необходимо обеспечить правильную осанку, для этого, в частности, следует использовать удобную обувь на низком каблуке.
- Перегрузка спины на занятиях в тренажерном зале. Стоит заметить, что силовые упражнения при терапии остеохондроза или в период реабилитации после него нужно проводить под контролем специалиста.
Страдающим данным заболеванием нельзя увлекаться продуктами и напитками с высоким содержанием кофеина, так как этот алкалоид выводит кальций из организма. Также при остеохондрозе не следует злоупотреблять алкогольными напитками, которые способствуют возникновению отеков в области позвоночника и выведению из костей минеральных веществ.

Остеохондроз пояснично-крестцового отдела позвоночника является заболеванием с достаточно яркой симптоматикой, которая проявляется на поздних этапах развития недуга. Патологические изменения начинают происходить в межпозвоночных дисках, но потом они распространяются и на другие части – суставы, связки и тела позвонков.
Пояснично-крестцовый остеохондроз редко проявляется у лиц младшего возраста, а его симптомы и лечение всегда строго индивидуальны, в зависимости от конкретного клинического случая. Тем не менее, существует ряд определенных признаков, на основании которых можно диагностировать эту патологию. Крайне важно распознать заболевание на ранних стадиях, чтобы исключить вероятность полного разрушения межпозвоночного диска и проведения хирургического вмешательства.

Характерная симптоматика при болях в позвоночнике
Остеохондроз пояснично-крестцового отдела позвоночника приводит к постепенному разрушению диска, поэтому для него характерны достаточно яркие симптомы. К наиболее распространенным проявлениям можно отнести:
- Интенсивные болевые ощущения, которые локализуются в области поясницы.
- Чувство распирания и скованности.
- Боль может носить простреливающий характер, а также локализоваться по всей длине нижних конечностей.
- Ощущение онемения в спине и ногах.
Существуют и другие, менее очевидные признаки остеохондроза пояснично-крестцового отдела позвоночника.
Анатомические особенности строения женского организма влияют на проявления этого недуга, которые несколько отличаются от симптоматики у мужчин. Помимо болевых ощущений можно отметить следующие признаки:
- Недержание мочи.
- Частые позывы к опорожнению мочевого пузыря.
- Обострение заболеваний мочеполовой системы.
Основные особенности патологии болезни при остеохондрозе

Остеохондроз поясничного крестцового отдела позвоночника является крайне опасным заболеванием, поэтому важно знать его симптомы и лечение, которое позволит не допустить проведения операции.
Данный недуг обладает следующими особенностями:
- Этот вид патологии является наиболее распространенным среди всех видов остеохондроза. Он диагностируется примерно у 65% от общего количество зафиксированных случаев.
- Наблюдается явная связь между этим заболеванием и естественными возрастными изменениями. Как показывает статистика, после 70 лет практически 80% людей страдают от проявлений этого недуга.
- Болезнь может проявиться и в гораздо более юном возрасте. В группу риска входят лица, занимающиеся интенсивным физическим трудом или длительно находящиеся в однообразном положении.
- Причиной остеохондроза могут быть врожденные аномалии, а также провоцирующие факторы различных видов.
Причины появления заболевания позвоночника

Прежде чем ответить, как лечить пояснично-крестцовый остеохондроз, важно знать основные причины, которые повлияли на прогрессирование патологического процесса:
- Лишние килограммы. Полные люди входят в группу риска, потому что на их позвоночник оказывается повышенное давление их же лишним весом.
- Травмы и повреждения спины.
- Сидячий образ жизни. Есть даже определенный перечень профессий, представители которых страдают от этого недуга более часто – это водители, офисные работники и другие виды работ, для которых характерно длительное нахождение в одинаковых позах.
- Подъем тяжестей и грузов. Существуют определенные правила, при несоблюдении которых может развиться данное заболевание.
- Частые нагрузки на спину. Они могут быть связаны не только с профессиональной деятельностью человека, но и занятием спортом.
- Употребление неправильных продуктов питания. Если в рационе отсутствуют питательные элементы, которые важны в нормализации обменных процессов и улучшении костной структуры, то болезнь будет прогрессировать. Именно поэтому, диета является одним из способов комплексной терапии.
- Генетические факторы.
- Переохлаждение организма.
- Низкая физическая активность человека.
- Плоскостопие и сколиоз.
Потеря эластичности межпозвоночных дисков может быть вызвана также различными заболеваниями сердечно-сосудистой системы и болезнями инфекционной природы.
Крестцового-поясничный остеохондроз
Основные стадии заболевания:
Он имеет явную тенденцию к значительному ухудшению клинической картины, если вовремя не начать соответствующее лечение. Яркость симптоматики зависит от стадии заболевания, которых всего четыре:
- Первая стадия. На раннем этапе происходит появление болевых ощущений , которые возникают под действием различных нагрузок. Для этого состояния характерны люмбалгия и люмбаго – это определенные виды болей, которые могут быть стабильными или стреляющими.
- Вторая стадия. Наблюдается нарушение стабильности межпозвоночного диска, что приводит к мышечному спазму. Происходит разрушение структуры фиброзного кольца и выпячиванию студенистого содержимого. Болевой синдром становится более постоянным и выраженным.
- Третья стадия. Происходит выпадение диска, что приводит к защемлению нервов. Это состояние приводит к появлению выраженных болей в спине и ногах, нарушению чувствительности, может возникнуть нарушение функции тазовых органов и атрофия мышц.
- Четвертая стадия. На этом этапе диагностируются костные разрастания в очагах поражения и изменение структуры позвоночника. Пациенту уже становится значительно труднее передвигаться, боли становятся постоянными, нестерпимыми, что в дальнейшем может привести к полной инвалидизации.
Методы диагностики болезни спины

Лечение остеохондроза пояснично-крестцового отдела позвоночника основывается на постановке точного диагноза. Если у вас появились первые симптомы данного заболевания, то рекомендуется немедленно обратиться к врачу за соответствующей помощью, что поможет избежать усугубление состояния.
Постановка диагноза начинается с предварительного сбора анамнеза, после чего пациенту назначают ряд диагностических мероприятий:
- Рентгенологическое исследование. С его помощью можно оценить состояние позвонков на предмет наличия аномалий. Можно увидеть снижение высоты межпозвонковых дисков, выявить остеофиты и сужение пространства между суставами.
- Компьютерная томография. Она позволяет увидеть состояние структуры всего позвоночника и отдельных его составляющих. Позволяет определить стадию заболевания, наличие патологии костных структур.
- МРТ. Этот метод является наиболее информативным из всех вышеперечисленных. С его помощью можно увидеть межпозвоночную грыжу, определить сдавливание нервных корешков и другие патологии. Если пациенту противопоказан этот метод диагностики, то применяется КТ.
Также может быть показана консультация профильных специалистов для уточнения диагноза.
Основные способы лечения пояснично-крестцового отдела позвоночника
Если вы хотите знать, как лечить остеохондроз пояснично-крестцового отдела позвоночника, то следующая информация будет вам полезна. Для этой патологии характерно постепенное течение болезни, которая может сменяться периодами ремиссии и обострения.
Первоначально нужно избавиться от болей и снять воспалительный процесс. Для этих целей используется соответствующая медикаментозная терапия с применением современных инъекционных и пероральных средств. Первая категория препаратов применяется в том случае, если необходимо быстро избавиться от сильного болевого синдрома.
Что касается пероральных препаратов, то используются нестероидные противовоспалительные средства.
Вышеуказанные препараты хорошо снимают болевой синдром разной степени интенсивности.
В терапии заболевания эффективны препараты и других групп:
- Хондропротекторы. Они оказывают положительное воздействие на хрящевую ткань, способствуют процессам регенерации.
- Миорелаксанты. Они направлены на избавление от спазмов мышц.
- Наружные средства. Кремы, гели и мази направлены на избавление от яркой симптоматики заболевания, но их эффективность не так высока по сравнению с инъекционными и пероральными средствами.
Физиотерапия
Лечение поясничного остеохондроза – это длительный процесс, требующий комплексного подхода. После того, как вы избавились от первичной симптоматики, можно переходить к использованию различных физиотерапевтических процедур:
- УВЧ-терапия. Воздействие электромагнитным полем высокой частоты. Оказывает противовоспалительное, анальгезирующее действие, а также способствует запуску регенеративных процессов.
- Амплипульс. Происходит воздействие низкочастотными токами на проблемные участки тела. Наблюдается расширение сосудов, избавление от болевых ощущений и спазмов.
- Фонофорез и электрофорез. Введение в глубоко расположенные ткани лекарственных препаратов с помощью ультразвука и постоянного тока.
Также широко применяются массажные процедуры, которые возможны только после снятия воспалительного процесса. Массаж способствует мышечному расслаблению, избавлению от спазмов.
Диета — комплексное лечение остеохондроза
При данном заболевании нужно воздействовать комплексно, поэтому изменение рациона питания является вполне действенным методом лечения. Диета вполне соответствует общепринятому пониманию концепции здорового питания, поэтому старайтесь добавлять в свой рацион следующие виды продуктов:
- Цитрусовые фрукты (при отсутствии аллергии).
- Оливковое масло.
- Свежая зелень и овощи.
- Минеральная вода.
- Рыба и продукты, содержащие большое количество фосфора, белка, магния и кальция.
- Молочные и кисломолочные продукты.
Отличным вспомогательным средством будут готовые витаминные комплексы, которые в большом ассортименте можно встретить в аптечных сетях. Помните, что все лекарственные препараты нужно принимать только по назначению врача.
Методы профилактики при болях в спине
Всем известно, что предотвратить заболевание намного легче, чем его лечение и избавление от последствий. Тем более, что действенные меры профилактики достаточно легко осуществить на практике, если действительно этого захотеть.

К основным рекомендациям можно отнести:
- Правильная организация рабочего места. Следите за положением вашего тела, стараясь исключать неудобные положения. Если вы проводите большое количество времени за компьютером, то приобретите удобное кресло со спинкой, которая будет поддерживать ваш позвоночник.
- Делайте перерывы в работе. Чаще вставайте со своего места, разминайте свое тело с помощью обычных поворотов корпуса. Также полезны приседания и наклоны.
- Нормализуйте свой день. В первую очередь, речь идет об отдыхе, поэтому старайтесь ложиться спать пораньше, исключая длительное сидение за компьютером. Важно правильно подобрать ортопедический матрас, который бы поддерживал ваш позвоночник во время сна.
- Окажитесь от вредных привычек.
- Исключите интенсивные тренировки и поднятие тяжестей. Прекрасной альтернативой будет занятие плаванием, йога и обычные пешие прогулки на свежем воздухе.
Вывод:
Теперь вы знаете, как лечить остеохондроз пояснично-крестцового отдела, не прибегая к использованию хирургического вмешательства. Операция является самым радикальным способом лечения, когда болезнь уже запущена и не остается иного выхода. Но в ваших силах сделать так, чтобы не запустить свое здоровье до такого состояния.
Защемление нерва (ишиас) – это процесс сдавливания нерва, вызывающий раздражение нервных волокон и иннервацию. Наиболее часто защемление нерва происходит в области крестцовых позвоночных дисков или в щели грушевидной мышцы.
Команда докторов Юсуповской больницы в своей медицинской практике используют только современные и актуальные методики лечения, а также проверенные препараты, эффективность которых не раз подтверждена европейскими исследованиями.
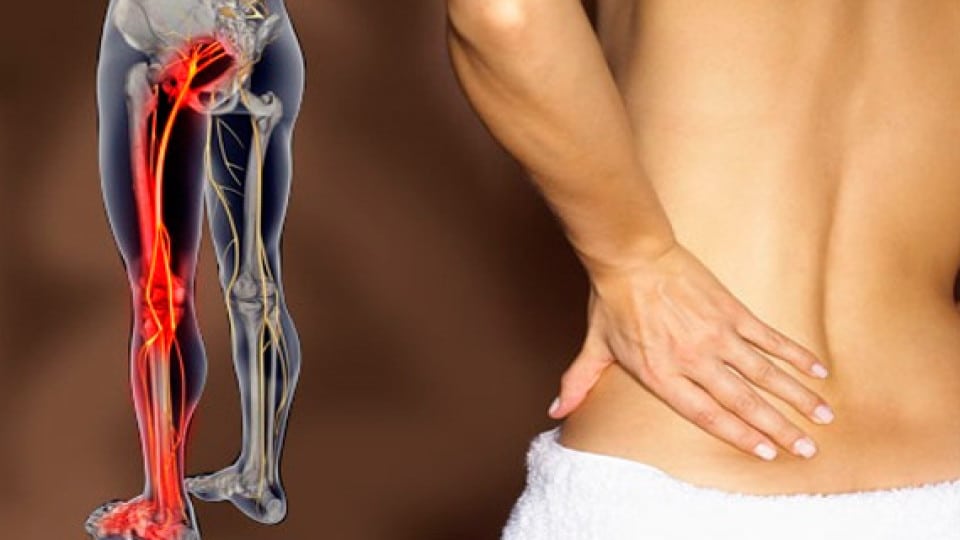
Причины защемления седалищного нерва
Ишиас вызывает сильный болевой синдром, причина которого может скрываться в наличии следующих патологий:
- остеохондроз;
- грыжа межпозвонкового диска поясничного отдела позвоночника - является наиболее распространенной причиной защемления седалищного нерва. Протрузия, переходя в стадию грыжи, начинает оказывать давление на нервный корешок в межпозвоночном отверстии, и в результате развивается болевой синдром;
- остеохондроз. Это серьезное заболевание, характеризующееся дегенеративными изменениями межпозвонковых дисков. Деформированные межпозвонковые диски в определенном положении способны сдавливать корешки седалищного нерва, вызывая болевые ощущения;
- стеноз спинномозгового канала поясничного отдела. Данная патология предусматривает сужения канала, где располагается спинной мозг. Как следствие сдавливания канала, а вместе с ним и нерва, развиваются побочные патологии, неврологические симптомы и болевые ощущения. Заболевание более характерно для людей возраста от 60 лет;
- спондилолистез. Смешение позвонков, вызванное клинически повышенной подвижностью позвоночника, может стать причиной ишиаса;
- синдром грушевидной мышцы. В данном случае компрессия нерва происходит на фоне чрезмерного давления или спазма грушевидной мышцы, находящейся в районе ягодиц над седалищным нервом;
- инфекционные заболевания органов малого таза;
- абсцесс в области седалищного нерва.
Внезапная боль любого характера в области позвоночника может свидетельствовать о развитии серьезных патологий. При дискомфортных болевых ощущениях в районе спины следует обратиться к грамотному специалисту, который сможет точно определить диагноз и назначить корректное лечение.
Лечение седалищного нерва медикаментами – гимнастика и массаж, медикаментозная терапия и физиотерапевтические мероприятия
Как правило, лечение защемленного седалищного нерва является комплексным. Основными терапевтическими практиками является лечебная гимнастика при защемлении седалищного нерва, точечный массаж при воспалении седалищного нерва и физиотерапевтические процедуры.
Медикаментозную терапию назначает исключительно врач, так как самолечение в данной ситуации может лишь усугубить проблему, а не устранить ее. В первую очередь назначаются нестероидные противовоспалительные и болеутоляющие препараты, которые могут вводиться как инъекционно, так и применяться перорально. С их помощью уменьшатся компрессия, отступает боль и снимается воспаление на самом нерве. Однако прием этих препаратов является лишь изначальной или ургентной стадией лечения, поскольку при длительном использовании они могут вызвать проблемы с функционированием печени, почек, снизить свертываемость крови, а также в некоторых случаях могут спровоцировать появление язвенной болезни желудка.
При очень сильных болях пациенту могут назначаться стероидные препараты, задачей которых является не только снять болевой синдром, но и убрать отек. Однако прием данных медикаментов также ограничен по времени вследствие большого количества побочных эффектов и противопоказаний. Дополнительно могут быть назначены препараты для улучшения кровотока или разогревающие мази, которые наносятся локально.
Физиотерапия при защемлении седалищного нерва способствует общему улучшению состояния пациента, нормализации микроциркуляции крови и снятия спазма или отека с воспаленной области. Как правило, физиопроцедуры проводятся после восстановления двигательной функции человека и при условии его свободного передвижения. Современное техническое оснащение Юсуповской больницы позволяет сделать любую физиотерапевтическую процедуры результативной и максимально комфортной для наших пациентов.
Основными физиотерапевтическими мероприятиями при лечении воспаления седалищного нерва являются:
- фонофорез и электрофорез с новокаином на седалищный нерв. Данный метод заслужил признание многих врачей благодаря как быстрому, так и накопительному эффекту. Электрофорез часто применяется с новокаином или другими лекарственными препаратами для скорейшего купирования боли и снятия отека;
- УВЧ-терапия. Данный метод заключается в воздействии на болевой очаг электромагнитным полем ультразвуковой частоты. Такая терапия обладает высоким противоспазмовым действием, что обеспечит снятие острого болевого синдрома с седалищного нерва;
- магнитотерапия. Эта физиотерапевтическая методика основывается на воздействии на воспаленную зону магнитными полями. Данный метод обладает сильным обезболивающим действием, усиливает оксигенизацию крови, также прекрасно справляется с отечностью;
- парафиновые аппликации. Эта методика заключается в длительном воздействии тепловой процедуры на очаг воспаления. Тепло способствует снижению отечности, уменьшению болевого синдрома, а также улучшает обменные процессы;
- кинезиотейпирование седалищного нерва. Этот метод является достаточно современным и широко применяется в медицине с целью восстановления поврежденных мышц, суставов, а также для восстановления кровотока в воспалённые области. Тейпы имеют вид пластырей, сделанных из хлопка, что позволяет носить их 24 часа в сутки от 3 до 6 дней;
- иглоукалывания. Данный метод нетрадиционной медицины применяется достаточно редко в случаях, если имеются определенные показания;
- точечный массаж. Точечный массаж седалищного нерва является древним и проверенным методом. Сутью данной методики является мануальное воздействие на определённые точки на теле человека, отвечающие за разные органы и системы в организме человека. Массаж при ишиасе седалищного нерва способствует устранению воспалительного процесса и улучшению кровотока и микроциркуляции в область отека;
- упражнения при воспалении седалищного нерва. Ежедневная зарядка при защемлении седалищного нерва показана только после обследования у врача. Усиленная, однако умеренная физическая нагрузка способствует скорейшему выздоровлению и возобновлению моторных функций. Существует специально разработанная гимнастика при защемлении седалищного нерва, которая направленна на проработку мышц ягодиц и ног. Данная гимнастика назначается врачом, так как является не профилактическим, а терапевтическим методом и может нанести вред при неуместном или неправильном занятии.
Упражнения для лечения седалищного нерва
Некоторые упражнения при защемлении седалищного нерва в ягодице могут выполняться самостоятельно после обследования в больнице. Гимнастика при воспалении седалищного нерва как правило направлена на растяжение спазмированных мышц. Людям со слабой физической подготовкой такая зарядка для седалищного нерва может легко даться не сразу, однако регулярные тренировки обязательно принесут желаемый результат. Зарядка для седалищного нерва за 6 минут поспособствует не только угасанию болевого синдрома, но и общему укреплению тонуса мышц.
Для лечения воспаления седалищного нерва выполняются следующие упражнения:
- лягте на пол, колени подожмите к груди. Пролежите в таком положении 30 секунд, после чего выпрямитесь и повторить снова 2 раза;
- сядьте на пол, ноги согните в коленях и сядьте на них. Положите лоб на пол, руки вытягивайте вперед как можно дальше. Не прекращая вытягивать руки, не смещайте корпус с исходного положения. Пробудьте в такой позе 30 секунд. Повторить 3 раза;
- станьте прямо, руки вытяните вверх, ноги расставьте на ширине плеч. Начните наклонять корпус в одну сторону с вытянутой рукой, ноги при этом остаются неподвижными. Повторите 10 раз в каждую сторону;
- лягте на спину, руки, согнутые в локтях, заведите за голову. Поднимите ноги перпендикулярно полу, чтобы образовался угол 90 градусов. Начните разводить обе ноги в разные стороны, не допуская болевых ощущений. Повторить 15-20 раз;
- лягте на пол, ноги согните в коленях, обняв их руками. Старайтесь максимально прижать колени к груди, сворачиваясь в клубок. Продержитесь в таком положении 15-20 секунд;
- исходное положение – лежа на спину, руки вытянуты вдоль тела. Начните попеременно прижимать к корпусу колени, обхватив их руками. Повторите 15-20 раз;
- станьте на четвереньки, запястья находятся под плечами. Начните аккуратно выгибать спину дугой, затем медленно выгибать ее вовнутрь. Проделайте эту манипуляцию 20 раз.
Некоторые упражнения при защемлении седалищного нерва при боли могут существенно помочь. Однако стоит помнить, что данная гимнастика против защемления седалищного нерва имеет своим противопоказания. Данная гимнастика при ишиасе седалищного нерва подлежит обсуждению с лечащим врачом Юсуповской больницы в случае наличия грыжи или опухоли позвоночника, а также острых воспалительных или инфекционных заболеваний.
Седалищный нерв - лечение массажем и ЛФК в Москве
Лечением пациентов с защемлением седалищного нерва занимаются специалисты центра реабилитации Юсуповской больницы в Москве.
Команда докторов Юсуповской больницы обеспечивает надежное и корректное проведение всех терапевтических мероприятий, направленных на восстановление после ущемления седалищного нерва, в том числе и лечебного массажа. В своей работе мы используем самые актуальные методики лечения, составляя план сообразно анамнезу и потребностям пациента. Записаться на прием к доктору можно, позвонив по телефону Юсуповской больницы, либо обратившись к врачу-координатору на нашем сайте.

Читайте также:
 webdonsk.ru
webdonsk.ru