Как сделать чтобы все тело болело
Добавил пользователь Евгений Кузнецов Обновлено: 06.09.2024
Когда нужно проверять сердце и сосуды
Когда есть симптомы. Основными симптомами сердечно-сосудистых заболеваний считаются одышка, головокружение, повышенная потливость и отёки. Если эти симптомы регулярны, то стоит обращаться к врачу.
Когда нужно принять решение насчет занятий спортом. Речь не о легкой зарядке по утрам, а о плавании, беге, серьезных силовых тренировках, то есть нагрузках средне-высокой интенсивности. То есть заниматься можно и без рекомендации врача, но перед подготовкой к марафону нужно посетить кардиолога. Особенно, если вы хотите заниматься спортом ради результатов.
Когда есть факторы риска. Среди основных факторов риска: диабет, курение, стрессы, малоподвижный образ жизни, высокий уровень холестерина, высокое давление, сердечно-сосудистые заболевания родственников. Обо всех этих факторах нужно обязательно рассказывать врачу.
Какие есть методы диагностики сердца
Пробы Мартине и Штанге. С этими тестами можно дома измерить пульс и понять, нужно ли идти к врачу для дальнейшей диагностики. Особенно, если выраженных симптомов нет, а понять состояние здоровья хочется.
Проба Мартине проводится следующим образом: пациент должен присесть 20 раз за 30 секунд. После замерить пульс и зафиксировать результат. Далее нужно сделать минутный перерыв и замерить пульс повторно. Нормальным результатом считается разница в 60-80% между показателями пульса в состоянии покоя и после приседаний.
Для пробы Штанге нужно сделать 2-3 глубоких вдоха-выдоха и задержать дыхание. Если удается не дышать больше 40 секунд, то, скорее всего, проблем нет. Если меньше 40, нужно идти к кардиологу.
Осмотр кардиолога. Диагностика сердца начинается в кабинете кардиолога. Врач спросит о симптомах, перенесенных инфекциях, применении лекарств, употреблении алкоголя и табака, психологическом напряжении и стрессах. Также он узнает семейный и личный анамнез, выяснит, нет ли хронических заболеваний.
Кардиолог оценивает цвет кожи, чтобы исключить анемию и другие нарушения функций сердца, проверяет пульс, чтобы оценить кровоток, измеряет артериальное давление и температуру тела. Также осматривает вены шеи, перкутирует грудную клетку и выслушивает сердце стетоскопом.
При необходимости кардиолог обращается к окулисту, чтобы тот осмотрел сосуды и нервные окончания сетчатки глаза. Это также позволяет определить склонность к сердечно-сосудистым заболеваниям.
Электрокардиография. Электрокардиограмма помогает проверить работу водителя ритма сердца, оценить проводимость электрических импульсов, частоту и ритм сердечных сокращений. Также ЭКГ может показать повреждение сердечной мышцы после инфаркта. Этот метод один из самых простых безболезненных — для него нужен только электрокардиограф, проводят его, как правило, быстро.
Лабораторные анализы. Комплексные программы анализов показывают риск развития атеросклероза, который в свою очередь, может привести к развитию нарушений сердечного ритма, стенокардии, инфаркту миокарда и внезапной остановке сердца. Программы исследований показаны как мужчинам, так и женщинам. Врачи рекомендуют сдавать такой анализ всем пациентам старше 20 лет не реже, чем раз в 5 лет. При наличии факторов риска и после 40 лет исследование может назначаться чаще.
Нагрузочные тесты. Если знать, как человек выдерживает физические нагрузки, можно понять, есть ли у него ишемическая болезнь сердца, насколько поражены сосуды, а также выявить другие признаки заболеваний, которые не проявляются в состоянии покоя.
Пациента подключают к электрокардиографу и/или тонометру, он выполняет разные виды физической нагрузки, чаще всего идет по беговой дорожке или крутит педали велотренажера. Если артериальное давление становится слишком высоким или критически изменяются сегменты на ЭКГ, процедуру прекращают.
Непрерывная амбулаторная регистрация ЭКГ. Такое исследование проводят, чтобы обнаружить кратковременные и непредсказуемые нарушения сердечного ритма. Пациенту надевают холтеровский монитор, который регистрирует ЭКГ в течение 24 часов. Данные передаются на компьютер врача. Также во время исследования пациент должен фиксировать все симптомы, связанные с работой сердца.
Рентгенография. Ее делают почти любому человеку с подозрением на болезни сердца. По рентгеновскому снимку грудной клетки оценивают размер и форму сердца, структуру сосудов в легких и грудной полости. Также по снимку можно оценить состояние легких, выявить избыточную жидкость — это может указывать на выраженную сердечную недостаточность.
Эхокардиография или УЗИ. В этом методе используется ультразвук — через специальный датчик, приложенный к телу, ультразвуковые волны распространяются в тканях, изменяют свои характеристики в зависимости от состояния внутренних органов и возвращаются к датчику, преобразуясь в электрический сигнал. Метод, как и предыдущий, дает информацию об анатомии сердца, позволяет выяснить причины шумов, оценить работу сердца.
Магнитно-резонансная томография. Этот метод позволяет получить точные изображения сердца с помощью магнитного поля. Плюсы исследования в его точности, минусы — в дороговизне, большом количестве времени на получение изображения, вероятных приступах клаустрофобии у пациентов, помещенных в большой электромагнит.
Радионуклидное исследование. Этот метод используют как альтернативу рентгенологическим исследованиям: используют радиоактивные индикаторы, но с вероятностью гораздо меньшего облучения. Индикаторы вводят в вену, и они, попадая в сердце, передают сигнал на экран компьютера.
С помощью этого метода ищут источники болей в груди неизвестного происхождения. Например, можно обнаружить, как именно сужение сосудов влияет на работу сердца.
Катетеризация сердца. В ходе такого исследования тонкий катетер с измерительным прибором на кончике вводят через артерию или вену. Его ведут до главных сосудов и сердечных камер. Катетеры позволяют измерять давление, исследовать сердечные клапаны и сосуды.
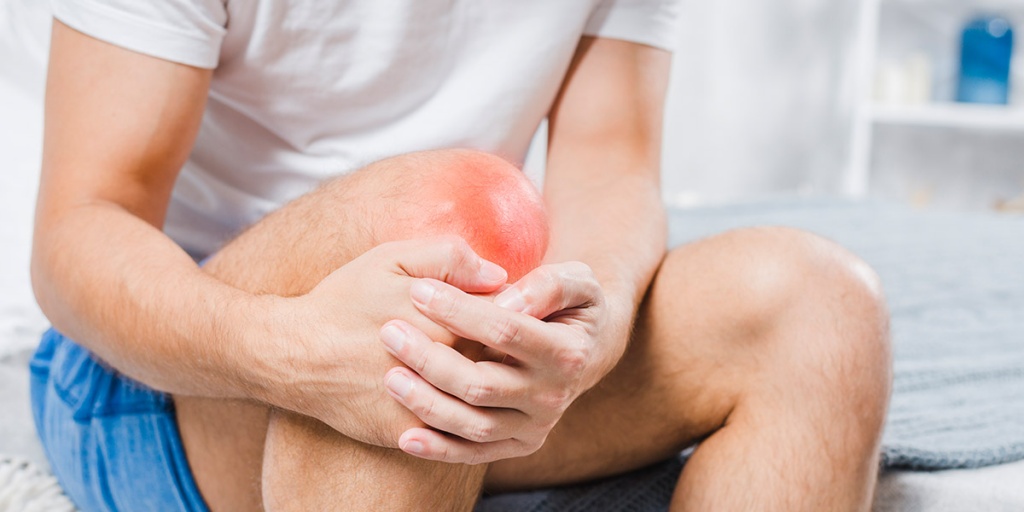
Ушиб – это закрытая травма мягких тканей и органов без нарушения их целостности. В зависимости от тяжести повреждения, может затрагивать только кожные покровы, реже – мышечную ткань, нервные окончания, структуры внутренних органов. Обычно проявляется в легкой форме в виде синяков и кровоподтеков в области разрыва мелких сосудов и капилляров. При повреждении жизненно важных органов – головы, позвоночника, печени, легких, почек – может приводить к серьезным патологиям, вплоть до угрозы для жизни.
Симптомы и степени ушиба
Главная опасность ушиба – отсроченное проявление нарушений и сложность дифференциальной диагностики с такими повреждениями, как разрывы и переломы. Поэтому важно своевременно обратиться в травмпункт для прохождения диагностики и предупреждения осложнений.
- Припухлость, позднее – отек. Нарастает в течение первых 2 суток после травмирования, после чего идет на спад.
- Боль – появляется сразу после травмы и постепенно ослабевает. Повторно возвращается при нарастании отека, который сдавливает нервные окончания в поврежденной ткани. В зависимости от положения травмированного участка, боль может длиться от нескольких дней до нескольких месяцев.
- Покраснения, которые впоследствии переходят в гематомы – возникают при разрывах сосудов. При подкожном проявлении, в виде обычного синяка, как правило, безобидны, однако кровоизлияния в головной мозг или внутренние органы могут быть опасны для жизни.
- Нарушение функции пострадавшего участка. При сильных ушибах, особенно с неправильным лечением или в его отсутствие, пострадавший орган частично или полностью утрачивает способность выполнять свои задачи: суставы теряют подвижность, снижается четкость зрения, при травмах почек нарушается их фильтрующая способность. Иногда эти симптомы проявляются отсроченно, нередко после заживления травмированного участка.
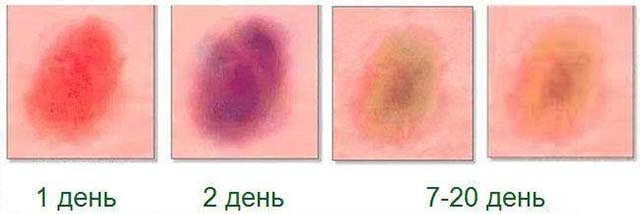
Различают 4 степени ушиба, в зависимости от которых следует принимать те или иные меры по восстановлению:
- Первая степень: кожа не повреждена или повреждена незначительно (ссадины, царапины), возможны незначительные подкожные кровоизлияния в виде синяков, небольшая припухлость. Такой ушиб проходит самостоятельно в течение 2–3 дней.
- Вторая степень: имеется легкое повреждение мышц с выраженной отечностью тканей. Сильное покраснение покровов, разрывы сосудов со временем формируют ярко выраженную гематому.
- Третья степень: глубокий ушиб с разрывом мышц и сосудов, повреждением прилежащих структур – сухожилий, суставов, костей, нервных окончаний.
- Четвертая степень: сильная травма выводит из строя функцию ближайших органов, что может привести к потере зрения, нарушению работы головного мозга, иммобилизации конечности, патологии почек и т.п.
Первая и вторая степень не требуют обязательного врачебного вмешательства. Исключение составляют травмы глаз и головы в целом – в этом случае желательно пройти диагностику для исключения отсроченных осложнений. Третью и четвертую степень лечат только под контролем врачей и после полного обследования поврежденных участков тела.
Причины возникновения
Получить ушиб можно в самых различных жизненных ситуациях:
- бытовые травмы;
- занятия спортом и активные игры;
- профессиональные повреждения;
- нападения и драки;
- автомобильные аварии.
Во всех этих случаях он формируется в результате падения, столкновения или удара тупым предметом. При этом ушиб может быть как самостоятельным повреждением, так и в сочетании с другими видами травм – переломами, вывихами, растяжениями.
Первая помощь

Общие принципы ее оказания универсальны:
- Лед на пострадавшее место – охлаждение уменьшает отек и купирует болевые ощущения.
- Иммобилизация – при подозрении на серьезные травмы желательно полное обездвиживание участка и полный покой до проведения диагностики.
- Наложение давящей повязки чуть выше области повреждения – сокращает отечность и предотвращает распространение гематомы.
- Обработка антисептиком – актуальна при наличии ссадин и ранок на поверхности кожи. При сильных кровоподтеках йод использовать нежелательно – он оказывает согревающий эффект и усиливает проявление гематом.
- Прием обезболивающих средств – проводится только при длительной выраженной боли. Если болезненные ощущения можно терпеть – от приема лекарств лучше отказаться, это даст возможность врачам лучше оценить состояние при первом осмотре.
- Обращение в травмпункт – необходимо при подозрении на серьезные повреждения, в первую очередь при ушибах головы, грудной клетки, живота, позвоночника. Обычные синяки на поверхности тела можно вылечить без последствий в домашних условиях.
Внимание! При наличии сильного ушиба ни в коем случае нельзя массировать или прогревать поврежденный участок, а также промывать и тереть травмированные глаза. Нежелательно употреблять алкоголь (он расширяет сосуды и ускоряет развитие гематомы), а если повреждение пришлось на область живота, пациенту до прибытия скорой помощи вообще нельзя давать есть и пить.
В дальнейшем особенности оказания первой помощи зависят от анатомического расположения травмированной зоны.
При ушибах ноги
При сильных ушибах с подозрением на перелом нельзя двигать конечностью, сгибать или разгибать ее. Чтобы установить характер повреждения, следует обратить внимание на характерные симптомы перелома:
- подвижность сильно ограничена, и каждая попытка вызывает сильную боль;
- при движении в области повреждения слышен характерный хруст;
- амплитуда при разгибании выглядит неестественно.
На заметку! При отсутствии внешних отличий главным критерием становится боль. В случае с переломом она не утихает, движения затруднены и болезненны, в то время как для ушибов характерно ее постепенное уменьшение после травмы и повторное нарастание по мере формирования отека.
Основные приемы первой помощи:
- Пострадавшему обеспечивают полный покой, размещают в горизонтальном положении с приподнятой и зафиксированной с помощью шины конечностью.
- При ушибах в области сустава накладывают давящую повязку для предотвращения вывиха.
- Охлаждающий компресс на область наибольшего повреждения.
- Поверхностные травмы (ссадины, царапины) обрабатывают антисептиком.
- При сильной боли дают обезболивающее средство.
При ушибах руки
При травмах плеча или предплечья первую помощь оказывают по тому же принципу, что и при травмах ноги. Иммобилизацию при этом проводят, привязывая конечность к телу или с фиксацией на перевязи.
Сходные действия выполняют при повреждения кистей. В этом случае предплечье и кисть фиксируют в горизонтальном положении, что позволяет избежать усиленного притока крови к поврежденному участку и обеспечивает максимальный покой. Для этого на кисть накладывают шины или тугую повязку эластичным бинтом и с помощью косынки закрепляют на перевязи.
При ушибах позвоночника
Самостоятельно транспортировать пострадавшего с подозрением на повреждение позвоночника строго воспрещено. Оказывая первую помощь следует учитывать, что каждое неосторожное движение может усугубить состояние и спровоцировать появление неврологической симптоматики. До того момента, пока не будет исключена вероятность перелома или смещения позвонков, пациенту показана полная иммобилизация всего тела – жесткая поверхность (щит) под спиной, голову фиксируют специальным головодержателем.
Внимание! Даже при отсутствии перелома может наблюдаться компрессия нервных корешков спинного мозга, что требует осторожного обращения даже при, казалось бы, незначительных травмах спины.
При ушибах головы
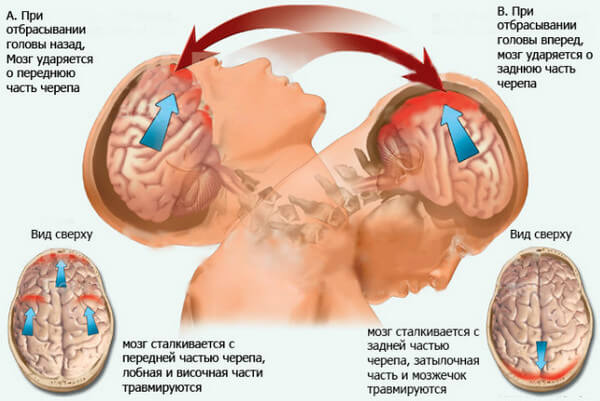
Экспресс-диагностика на сотрясение мозга показана при любых повреждениях головы, в том числе при легких ушибах. Если имеются соответствующие симптомы (тошнота. рвота, головная боль, нарушение координации, речи, слуха, головокружение), обследование обязательно.
На заметку! Экспресс-диагностика сотрясения мозга включает проверку плавности зрительного контакта. Пострадавшего просят проследить за движениями пальца: если глаза при этом двигаются плавно, сотрясения нет, если наблюдаются рывки, подергивания, неспособность сконцентрировать взгляд – есть.
Сотрясение требует специализированной диагностики и лечения, поэтому пациента необходимо как можно быстрее транспортировать в травмпункт или травматологическое отделение местной больницы. В период до прибытия скорой помощи его нельзя оставлять одного, так как состояние может ухудшиться в любой момент. Следует выполнить следующие действия:
- обеспечить полный покой – человека размещают в положении лежа на спине;
- повернуть голову на бок – чтобы предотвратить попадание рвотных масс в дыхательные пути (при наличии симптомов сотрясения);
- обработать антисептиками внешние раны;
- постоянно разговаривать с пострадавшим, не давая ему уснуть до приезда врачей.
При травмах носа с кровотечением необходимо наклонить голову человека вниз и вставить в ноздри ватные тампоны, смоченные в перекиси водорода. Если кровотечение отсутствует, голову, наоборот, запрокидывают назад, а на переносицу накладывают лед для уменьшения отека. При правильном оказании помощи состояние стабилизируется в течение 15–20 минут.
Отдельного внимания заслуживают глаза. Проверка у окулиста желательна даже при легких сотрясения головного мозга. Если же ушиб пришелся непосредственно на сам глаз, необходимо наложить на него чистую (желательно стерильную повязку) и срочно отправляться к офтальмологу. Наличие нарушение в этой тонкой структуре, особенно при отеке тканей и наличии кровоизлияния, способен выявить только узкий специалист с соответствующим образованием. При тяжелых травмах, чем раньше будет оказана помощь, тем выше шансы сохранить зрение.
Лечение и профилактика
После выполнения дифференциальной диагностики назначают лечение, которое направлено на устранение основных симптомов (боли, отечности), а также на восстановление поврежденных тканей и функциональности травмированного участка.
- обезболивающие препараты;
- противовоспалительные и противоотечные средства;
- составы для стимуляции передачи нервных импульсов (при повреждениях позвоночника или головы);
- средства для восстановления микроциркуляции крови в тканях;
- препараты для устранения спастического синдрома при травмировании нервных отростков (травмы позвоночника).
Поврежденному участку показан длительный покой. При ушибах позвоночника, живота и грудной клетки показан 3-дневный постельный режим. Для иммобилизации конечностей и позвоночника используют систему ортезов и других ортопедических средств по показаниям врача.
Физиотерапия показана со 2–4 дня после травмы. Назначают:
- магнитотерапию;
- лазеротерапию;
- электрофорез;
- ультразвук;
- УВЧ-терапию;
- массаж.
Хороший эффект дает гирудотерапия. Пиявки стимулируют отток крови, предотвращая образование гематомы или ускоряя ее рассасывание. В отличие от других методов физиотерапии, их следует назначать как можно раньше, в идеале – сразу после травмы.

Ишемический инсульт
Острое нарушение кровообращения мозга не возникает внезапно, существуют определенные признаки надвигающейся сосудистой катастрофы:
- частая головная боль;
- необычная для этого человека сонливость и апатия;
- головокружение;
- значительные скачки индивидуальных показателей артериального давления;
- нарушения памяти;
- шумы в ушах;
- онемение конечностей и лицевых мышц;
- стереоскопичность зрения;
- расстройство в координации движений.
Указанные состояния могут пропадать и снова появляться в более выраженной форме.
При наличии одного или более признаков следует проконсультироваться с врачом неврологом и провести (оценку) состояния сосудов головного мозга.
Симптомы у мужчин
У мужчин обычно первые признаки нарушения кровообращения мозга наступают после 40 лет и проявляются следующими состояниями:
Симптомы у женщин
Признаки приближения инсульта у женщин практически такие же как и у мужчин:
- шум и звон в ушах;
- необъяснимые головокружения;
- затрудненная речь;
- головная боль, не проходящая после приема лекарств;
- онемение конечностей;
- расстройство памяти и речи;
- непривычная сонливость и(или) апатия;
- галлюцинации (зрительные, обонятельные);
Первые симптомы патологии сосудов мозга у женщин могут быть нетрадиционными, что затрудняет раннюю диагностику.
Геморрагический инсульт
При геморрагической форме инсульта наблюдаются следующие состояния:
- резкий скачок артериального давления;
- побледнение или покраснения кожи лица;
- потеря сознания;
- резкое изменение температуры тела;
- расстройства работы сердца и дыхания.
Эти состояния развиваются внезапно и за очень короткий отрезок времени, поэтому признаки приближения геморрагического инсульта практически незаметны.
Предрасположенность к острым нарушениям кровоснабжения мозга наблюдается у гипертоников, курильщиков со стажем, лиц, страдающих от сахарного диабета, заболеваний сердца и сосудов, ожирения, а также у тех, чей уровень показателей холестерина в крови превышает норму.
Что делать, если есть признаки нарушения мозгового кровообращения
При появлении ранних симптомов инсульта требуется правильное лечение, назначить которое может только врач-невролог. Самолечение может привести к ухудшению состояния больного и даже к летальному исходу.
Ранние симптомы инсульта требуют обязательного проведения адекватного лечения современными лекарственными препаратами. Их вид, дозировку и кратность использования определяет только специалист-невролог. Самолечение при таком диагнозе абсолютно противопоказано. Оно способно существенно ухудшить состояние больного, а также привести к летальному исходу.
Кроме приема лекарственных средств, врач обязан посоветовать своему пациенту изменить образ жизни:
- скорректировать рацион питания и исключить употребление в пищу продуктов, перенасыщенных холестерином и жирами;
- уделить особое внимание адекватным физическим нагрузкам;
- проводить больше времени на улице, посещать бассейн, заниматься фитнесом;
- регулярно измерять артериальное давление;
- контролировать уровень сахара в крови.
Признаки инсульта
Для обучения сотрудников скорой помощи в США был разработан простой тест FAST (Face Arms Speech Time):
Еще один признак инсульта:
предложите человеку показать язык (если он повернут, искривлен или находится в неестественном положении, то это признак инсульта).
Если проблемы возникнут даже с одним из этих заданий — сразу звоните в скорую медицинскую помощь и описывайте симптомы по телефону.
Если в течение 3 часов с момента приступа острого нарушения мозгового кровообращения прибудет бригада врачей и окажет помощь, то последствия приступа будут менее тяжелыми и могут даже не проявиться.
Территория санатория с волшебной природой, в котором растут многовековые деревья, чистый воздух и тишина.

- Восстановление после коронавирусной инфекции
- Восстановление
- Лечение
- Отдых
- Кардиодиагностика
- Кардиодиагностика выходного дня
- Кардиопрофилактика
- Пакетные туры
- Щитовидная железа
- Сахарный диабет
- Избыточная масса тела
- Здоровые сосуды
- Здоровые суставы
- Здоровая печень
Информация по приказу 956Н
Сведения о регистрации
Сведения об учредителях
Руководство
Режим работы
График приема граждан руководителем и уполномоченными лицами
Адреса и контакты органов в сфере охраны здоровья
Информация о правах и обязанностях граждан в сфере охраны здоровья
Программа госгарантий
Правила оказания платных услуг
Медицинский персонал
График работы и часы приема медработников
Перечень ЖНВЛП
Перечень ЛП, назначаемых по решению комиссии
Лицензия
Приказы
Тарифы
Политика конфиденциальности
1. Общие положения
Оператор ставит своей важнейшей целью и условием осуществления своей деятельности соблюдение прав и свобод человека и гражданина при обработке его персональных данных, в том числе защиты прав на неприкосновенность частной жизни, личную и семейную тайну.
2. Основные понятия, используемые в Политике
3. Оператор может обрабатывать следующие персональные данные Пользователя
4. Цели обработки персональных данных
Цель обработки персональных данных Пользователя — информирование Пользователя посредством отправки электронных писем; предоставление услуг.
Обезличенные данные Пользователей, собираемые с помощью сервисов интернет-статистики, служат для сбора информации о действиях Пользователей на сайте, улучшения качества сайта и его содержания.
5. Правовые основания обработки персональных данных
6. Порядок сбора, хранения, передачи и других видов обработки персональных данных
Безопасность персональных данных, которые обрабатываются Оператором, обеспечивается путем реализации правовых, организационных и технических мер, необходимых для выполнения в полном объеме требований действующего законодательства в области защиты персональных данных.
Оператор обеспечивает сохранность персональных данных и принимает все возможные меры, исключающие доступ к персональным данным неуполномоченных лиц.
Персональные данные Пользователя никогда, ни при каких условиях не будут переданы третьим лицам, за исключением случаев, связанных с исполнением действующего законодательства.
Срок обработки персональных данных является неограниченным. Пользователь может в любой момент отозвать свое согласие на обработку персональных данных, направив Оператору уведомле
7. Трансграничная передача персональных данных
Оператор до начала осуществления трансграничной передачи персональных данных обязан убедиться в том, что иностранным государством, на территорию которого предполагается осуществлять передачу персональных данных, обеспечивается надежная защита прав субъектов персональных данных.
Трансграничная передача персональных данных на территории иностранных государств, не отвечающих вышеуказанным требованиям, может осуществляться только в случае наличия согласия в письменной форме субъекта персональных данных на трансграничную передачу его персональных данных и/или исполнения договора, стороной которого является субъект персональных данных.
Современный образ жизни с его спешкой и обилием нездоровой пищи зачастую является одной из главных причин наших болезней. Согласно данным Минздрава, заболеваниями органов пищеварения страдают около 50-60% взрослого населения 1 .
Симптомы расстройства желудочно-кишечного тракта (ЖКТ) знакомы многим: тяжесть после еды, дискомфорт в животе, диарея, тошнота и проблемы со стулом.
Болезни ЖКТ могут привести к крайне неприятным последствиям, таким, как общее обезвоживание организма, влияющее на работу головного мозга, интоксикация всего организма или злокачественные новообразования пищеварительной системы. И, конечно, любое хроническое заболевание без должного лечения грозит болезнями других органов, ведь человеческий организм – сложная природная система, в которой все элементы связаны между собой.
Причины заболеваний желудочно-кишечного тракта
Причины заболеваний ЖКТ разнообразны. Все болезни органов пищеварения можно условно разделить на две группы: инфекционные и неинфекционные.
Возможны следующие причины инфекционных заболеваний ЖКТ 2 :
- бактериальное инфицирование;
- паразитарные инфекции;
- вирусные и грибковые поражения.

В отличие от инфекционных болезней ЖКТ, которые, как правило, начинаются остро и имеют выраженные признаки, неинфекционная группа характеризуется сглаженными симптомами (за исключением острой хирургической патологии).
Болезни могут быть хроническими, протекать с обострениями и ремиссиями. К развитию неинфекционных заболеваний ЖКТ могут привести: 2
- неправильный режим питания;
- малоподвижный образ жизни, что нарушает физиологическую перистальтику тонкого и толстого кишечника;
- заболевания эндокринной системы;
- неблагоприятное воздействие внешних экологических и производственных условий жизнедеятельности;
- хронические стрессовые ситуации и депрессии, которые резко снижают уровень защитных свойств организма;
- генетическая предрасположенность и врожденные аномалии развития органов ЖКТ.
Симптомы заболеваний желудочно-кишечного тракта
Признаки заболеваний ЖКТ зависят от вида заболевания и причины его возникновения. Одним из основных симптомов, который ярче всего сигнализирует о наличии болезней ЖКТ, является болевой синдром.
Место локализации боли может свидетельствовать о следующих проблемах 2 :
- тяжесть после еды или дискомфорт в животе могут быть связаны с нехваткой пищеварительных ферментов в кишечнике;
- боль в верхней трети живота может быть связана с воспалением стенок желудка, кишечника и нижнего отдела пищевода или появляться при язвенном поражении желудка и двенадцатиперстной кишки. Дополнительным симптомом этих заболеваний являются тошнота и рвота;
- боль в правом подреберье нередко сигнализирует о воспалении желчного пузыря - холецистите;
- боль в левом подреберье может быть признаком гастрита и других воспалительных болезней ЖКТ. Если боль сильная и носит опоясывающий характер, то при обследовании врач обращает особое внимание на состояние поджелудочной железы;
- болевой синдром в нижней части живота может быть признаком аппендицита и кишечных инфекций.
Большинство болезней ЖКТ не ограничивается только болью в животе. Человека также могут беспокоить 2 :
-
. В хронической форме может указывать на гепатит, холецистит, панкреатит и колит;
- Запор. Запором гастроэнтерологи называют стул реже чем 3 раза в неделю. Этот симптом часто сопровождает дисбактериоз, синдром раздраженного кишечника;
- Метеоризм. Чрезмерное скопление газов в кишечнике и желудке может быть связано с колитом, панкреатитом и дисбактериозом;
- Тошнота и рвота;
- Частые приступы изжоги, которые вызваны гастроэзофагеальным рефлюксом или гастритом с повышенной кислотностью.
Диагностика заболеваний желудочно-кишечного тракта
Точная диагностика – основа будущего эффективного лечения болезней ЖКТ. Не зная точную причину неприятных симптомов, нельзя подобрать правильную программу лечения. Вовремя проведенная диагностика может предотвратить развитие серьезных заболеваний и осложнений.
Диагностика болезней ЖКТ может включать 2 :
- Общий осмотр у врача. Прощупывание, прослушивание внутренних органов, визуальная оценка состояния кожи и слизистых позволят врачу получить основную информацию о состоянии органов, их размере и местоположении;
- Лабораторный анализ крови, мочи и кала;
- Для определения уровня активности поджелудочной железы (которая отвечает за производство пищеварительных ферментов) проводят анализ на эластазу-1;
- Гастроскопия и колоноскопия. Визуальный осмотр внутренней стенки пищевода, желудка и кишечника позволяет тщательно исследовать состояние слизистой оболочки ЖКТ;
- УЗИ (ультразвуковое исследование) – один из наиболее распространенных способов диагностики заболеваний, во время которого специалист на экране монитора в режиме реального времени обследует строение органов ЖКТ;
- Рентгенография. С помощью специального контрастного вещества врач может выявить на рентгенологическом снимке все изменения или нарушения структуры желудка и кишечника;
- Компьютерная томография и магнитно-резонансная томография – послойное сканирование, которое формирует 3D изображение исследуемого органа. Это очень эффективный инструмент диагностики, но иногда общих анализов и осмотра бывает достаточно для того, чтобы установить диагноз;
- Биопсия. Гистологический анализ небольшого участка патологической ткани осуществляется при возникновении подозрения на злокачественное новообразование.
Лечение заболеваний желудочно-кишечного тракта
Тактика лечения заболеваний ЖКТ определяется индивидуально и зависит от общего состояния человека, характера болезни и стадии развития. Чаще всего заболевания желудочно-кишечного тракта лечат консервативным способом, то есть без хирургического вмешательства.
В зависимости от природы заболевания – инфекционное или неинфекционное поражение – могут применяться следующие группы препаратов 2 :
- антибактериальные средства, рекомендуемые, например, при язве желудка, гастрите, кишечной инфекции;
- препараты, стимулирующие восстановление поврежденной слизистой оболочки ЖКТ;
- противодиарейные препараты;
- ферментные препараты для восполнения нехватки собственных пищеварительных ферментов;
- антациды или ингибиторы протонной помпы, которые уменьшают кислотность желудка;
- адсорбентные препараты;
- слабительные препараты.
Важным элементом лечения заболеваний ЖКТ является диета. При нарушениях в работе органов пищеварения очень важно придерживаться принципов здорового образа жизни (ЗОЖ).
Питание должно быть дробным, до 5-6 раз в день с небольшими перерывами. Необходимо полностью отказаться от ресторанов быстрого питания, жирной, жареной и острой пищи, газированных напитков – словом, всего, что может раздражать слизистые пищеварительных органов. Пища должны быть максимально щадящей. Основу рациона при болезнях ЖКТ должны составлять следующие блюда: 2
- каши на воде;
- супы на нежирных рыбных и мясных бульонах;
- омлеты;
- кисломолочные продукты;
- нежирное мясо, приготовленное на пару, отварное или запечённое.
Следует свести к минимуму продукты, содержащие грубую клетчатку и провоцирующие излишнее газообразование: бобовые, капусту, редис, кукурузу. Исключены также консервы, соусы, специи и приправы.
Профилактика заболеваний желудочно-кишечного тракта
Предотвратить развитие заболеваний ЖКТ не так уж и сложно. Достаточно придерживаться простых принципов здорового образа жизни. Вот несколько правил, на которые стоит ориентироваться в профилактике заболеваний ЖКТ: 2
- позаботьтесь о правильном и сбалансированном питании;
- предпочтите свежие овощи и фрукты консервам, фастфуду и высококалорийной пище;
- откажитесь от курения и злоупотребления крепкими алкогольными напитками;
- регулярно занимайтесь физкультурой и придерживайтесь активного образа жизни;
- проходите периодические профилактические осмотры;
- при обнаружении первых симптомов нарушений пищеварительной системы сразу обращайтесь к врачу.
Препарат Креон® при заболеваниях желудочно-кишечного тракта
Некоторые поражения ЖКТ сопровождается расстройством пищеварения и дефицитом ферментов, который приводит к неприятным симптомам – дискомфорт, тяжести в животе, метеоризму, диарее. При заболеваниях желудочно-кишечного тракта препарат Креон ® восстанавливает дефицит ферментов поджелудочной железы. Активное вещество препарата – натуральный панкреатин, заключенный в множестве минимикросфер, которые помещены в желатиновую капсулу. Капсула быстро растворяется в желудке, а минимикросферы перемешиваются с пищей, облегчая процесс пищеварения и способствуя усвоению питательных веществ 3 .
Маленький размер частиц помогает препарату обработать большее количество съеденного в отличие, например, от таблетированных средств 4 . Кроме того, научно доказано, что размер частиц определяет эффективность ферментного препарата 5 . В соответствии с современными мировыми и российскими научными работами размер частиц препарата не должен превышать 2-х мм 5,6 .
Таблетированные препараты представляют собой цельную форму, ее нельзя делить, поскольку это может нарушить защитную оболочку, и действующее вещество попросту погибнет в желудке.
Креон ® подходит не только для лечения диагностированных заболеваний. Креон ® 10000 также имеет показание для применения при погрешностях в питании, при употреблении жирной пищи, если возникают такие симптомы как тяжесть после еды, дискомфорт в животе, вздутие или бурление 3 . Как правило, для снятия симптомов достаточно 1 капсулы на прием. При этом важно отметить, что организм не перестает сам переваривать пищу 7 , поскольку Креон ® лишь дополняет собственную работу организма. В связи с этим препарат можно применять каждый раз при появлении симптомов. Более того в инструкции по медицинскому применению также отмечено, что препарат важно принимать во время каждого приема пищи или сразу после 3 . Это объясняется исключительно физиологией: в организме ферменты вырабатываются каждый раз во время еды.
Подробнее о препарате Креон ® 25 000 можно узнать здесь.
читайте также
Креон ® или другие капсулы?
Преимущества Креон ®
Креон ® для детей
Креон ® или проверенная таблетка?
ВАМ МОЖЕТ БЫТЬ ИНТЕРЕСНО
Ночное переедание: удовольствие, привычка или зависимость?
Что такое панкреатин и в чём его секрет?
18+ Информация, представленная на сайте, предназначена для просмотра только совершеннолетними лицами.
Материал разработан при поддержке компании ООО "Эбботт Лэбораториз" в целях повышения осведомлённости пациентов о состоянии здоровья. Информация в материале не заменяет консультации специалиста здравоохранения. Обратитесь к лечащему врачу.

Простуда – это общее название для комплекса респираторных заболеваний воспалительного характера. Однако непосредственно переохлаждение их причиной не является. Оно, скорее, создает благоприятные условия для инфицирования организма вирусом или бактерией.
Взрослый человек болеет ОРЗ от одного до трех раз в год. Недуг этот – неопасный, однако ощутимо мешает ведению полноценной жизни. Редко кто может позволить себе потратить неделю, а то и больше на простуду. Предлагаем доступную инструкцию по выздоровлению за один день. Для начала познакомимся с основными симптомами ОРЗ.
Симптомы простуды
Первые признаки заболевания могут появиться через пару часов после заражения, а могут не давать о себе знать до двух суток. Возникают симптомы обычно в таком порядке:
- День 1. Боль в горле, вызванная фарингитом – воспалением слизистой глотки.
- День 2-3. Насморк, чихание, ощущение заложенности, вызванные ринитом – воспалением слизистой носа.
- День 4-5. Кашель, возникающий под действием першения в горле, что раздражает кашлевые рецепторы. По мере продвижения вируса к бронхам кашель становится реакцией на повышенную секрецию и необходим для удаления мокроты.
Слабость и ломота в теле могут сопровождать больного все время, а могут уйти уже на третий день. Это обычные проявления астенического синдрома. Он может также включать светобоязнь, эмоциональную подавленность, обостренную чувствительность к звукам и запахам. Все это указывает на повышенную нагрузку, которой подвергается нервная система во время болезни.
Как отличить простуду от других заболеваний?
Простуда – явление неприятное, но относительно безопасное. Однако точно такими же симптомами могут проявляться другие, более серьезные, заболевания. Поэтому нужно знать следующее:
- Температура при простуде бывает не всегда. Она никогда не превышает 39 градусов и спадает максимум через два дня. В противном случае речь идет уже не об ОРВИ, а о гриппе.
- Боль в горле не всегда указывает на простуду. Если она долго не проходит, сопровождается увеличением лимфоузлов и появлением гнойного налета на миндалинах, это указывает на тонзиллит (ангину). Здесь уже требуется антибактериальная терапия.
- Кашель при ОРЗ длится не дольше двух недель. Если он продолжается, возможно, в организм попали пневмоцисты, грибки или микоплазмы.
Так что не стоит любое недомогание списывать на простуду. Иначе велик риск не обратить внимание на зарождающийся опасный недуг. В дальнейшем лечить его будет сложнее.
Общие рекомендации
Редко кто при появлении первых симптомов сразу обращается к врачу. Первые два-три дня можно просто отлежаться. Но если по истечении четырех дней самочувствие не начнет улучшаться или ухудшится, без медицинской помощи не обойтись.
Если вы убедились, что у вас ОРВИ, можно воспользоваться такими способами облегчения течения болезни:
- больше пить (особенно если есть повышенная температура);
- воздержаться от курения;
- отдыхать (в идеале – спать) как можно дольше;
- комфортно одеваться (кутаться в одеяла можно, только если вам холодно);
- проветривать помещение;
- увлажнять воздух.
Помощниками послужат и витамины. Кроме цитрусовых, необходимый простуженному организму витамин C дают черная смородина, облепиха и имбирь. Укрепить иммунитет поможет мед.
Лечим простуду за один день
В этом нам помогут медикаменты, которые свободно продаются во всех аптеках. Наша задача – быстро устранить симптомы.
| Симптом | Что нужно | Примеры действующих веществ |
|---|---|---|
| Общая слабость и повышенная температура | Жаропонижающие, противовоспалительные, обезболивающие | Ибупрофен Парацетамол |
| Боль в горле | Антисептики | Гексэтидин Биклотимол Амбазон |
| Насморк | Антисептики, противоотечные, сосудосуживающие | Ксилометазолин Морская вода Фенилэфрин |
| Кашель | Секретолитики, муколитики | Амброксол Бромгексин Трава термопсиса Экстракт корневища имбиря Ацетилцистеин |
Есть ли лекарство именно от простуды?
Перечисленные группы медикаментов оказывают комплексный эффект на все воспалительные очаги. Но не лишним будет пройти и противовирусную терапию. Для этого применяются такие действующие вещества, как:
Перед их приемом рекомендуется посоветоваться с врачом. Простудные заболевания легко поддаются симптоматическому лечению. Но если в течение нескольких дней положительных изменений не последовало (или даже стало хуже), вероятно, это не ОРЗ. Грипп, ангина и другие заболевания, начинающиеся, как простуда, могут иметь серьезные последствия. Поэтому при ухудшении самочувствия важно своевременно обратиться ко врачу.
Дополнительные меры
При лечении детей до трех лет противопоказаны эфирные масла. Если взрослому они помогают выздороветь, у малыша течение болезни, напротив, может стать тяжелее. К тому же нельзя исключать риск аллергической реакции со стороны не до конца сформировавшего иммунитета.
Мифы о простуде
Хотя ОРЗ известно медицине давно, о способах его лечения и мерах предосторожности до сих пор ходят мифы. Мы собрали самые популярные из них:
| Миф | На самом деле |
|---|---|
| При простуде нужно держать окна закрытыми и нельзя выходить на улицу. | Свежий воздух – враг вируса. Регулярное проветривание избавляет дом от инфекций. |
| Больному нужно утепляться. | Потребность организма в нормальной терморегуляции никто не отменял. Перегрев опасен не меньше, чем переохлаждение. |
| Простуженному нельзя мыться. | В холодной воде – действительно не стоит, ведь переохлаждение ослабляет иммунитет. В теплой – можно и даже нужно. Больной потеет, а с потом выходят токсины. Их необходимо смывать. |
| Мороженое – верный путь к простуде. | Причина заболевания – вирус, а не холод. Съест ли человек столько мороженого, чтобы ослабить иммунитет – большой вопрос. Когда болит горло, этот десерт и вовсе полезен. Он снимает отек, тормозит воспалительный процесс и уменьшает неприятные ощущения. |
Как остановить распространение ОРВИ?
Простудой обычно болеют коллективно – всей семьей, классом, трудовым составом. Распространяется респираторная вирусная инфекция двумя путями – воздушно-капельным и контактно-бытовым. Необязательно взаимодействовать с зараженным напрямую, чтобы простудиться.
Предотвращаем заражение воздушно-капельным путем
Вирус концентрируется в слюне и мокроте больного. Когда он чихает или кашляет, частицы отделяемого попадают в воздух. Стоит вдохнуть его – и происходит заражение воздушно-капельным путем.
Вне организма вирус может существовать несколько недель. Поэтому заболеть могут даже те, кто побывал в помещении, где ранее находился носитель.
Отсюда вывод: маски, вокруг которых разыгрался ажиотаж во время пандемии коронавируса, нужны только больным. Они не позволяют капелькам слюны попадать в воздух, тем самым препятствуя распространению вируса. Здоровому человеку они не помогут, поскольку не мешают вдыхать воздух.
Активный воздухообмен не позволяет болезнетворным микроорганизмам долго задерживаться на одном месте. Поэтому проветривание помещения – лучшая профилактика, а нахождение на свежем воздухе не несет угрозы заражения.
Предотвращаем заражение контактно-бытовым путем
Контактно-бытовой путь, вопреки заблуждению, не сводится к прикосновениям к больному. Острое респираторное заболевание – это не контактный дерматит. От попадания вируса на кожу насморк не появится, и горло не заболит.
Для заражения таким способом нужно, чтобы:
- носитель вируса чихнул на какую-либо поверхность;
- здоровый человек соприкоснулся с ней;
- тот, на чьих руках осел вирус, коснулся слизистой (рта, носа или глаз).
Допустим, простуженный откашлялся, прикрыв рот рукой. Потом этой же рукой он взялся за перила. Они стали источником инфекции. Если один подержится за эти перила голой рукой, не будет касаться лица и вымоет руки, он останется здоровым. А другой возьмется за перила в перчатках, но сразу же почешет нос – и вот вирус уже в его организме.
Отсюда вывод: перчатки не спасут, если у вас есть привычка трогать лицо на улице. Гигиена – главный барьер для инфекции.
Гаталова Дагмара Сулимовна, терапевт, эндокринолог, врач медицинских кабинетов 36,6
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, ПЕРЕД ПРИМЕНЕНИЕМ НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ

Читайте также:
 webdonsk.ru
webdonsk.ru