Как сделать чтобы отходили газы после операции кесарево сечение
кровотечению после родов. Как выглядит послеродовой период и сколько он длится?
Что такое послеродовой период?
Послеродовой период – это период около 6 недель (он может быть короче, хотя бывают случаи, когда он длится дольше) после рождения
ребенка, когда организм пытается отменить большинство изменений, произошедших в теле за последние 9 месяцев. Продолжительность
послеродового периода зависит от индивидуальности организма женщины и его способности к регенерации. Как это получится пережить,
зависит от организма. Некоторые женщины переносят это время вполне нормально, другие предпочитают забыть о нем. Кровотечение в
послеродовой период также является индивидуальной проблемой. Говорят, что этот период похож на длительную менструацию.
Однако кровотечение, особенно в первые несколько дней, намного сильнее, а сокращения матки, которая вернулась к своим нормальным размерам,
Стоит также отметить, что послеродовой период – это не только кровотечение, но и лактация. Многие женщины отказываются от грудного
вскармливания в первый месяц после родов, потому что никто не подготовил их к тому, что им предстоит. А грудное вскармливание, в самом начале,
является трудным и болезненным. Организм только учится вырабатывать молоко для ребенка. Поэтому в начале, из-за гормональных колебаний,
наблюдается избыток молока. К этому добавляется боль, которая сопровождает этот период. Именно поэтому многие женщины, осознав происходящее,
не имеют физических или душевных сил для кормления грудью и поэтому решают давать ребенку модифицированное молоко.
Хорошее самочувствие матери – еще один важный аспект послеродового периода. Восстановительный период – это также время гормональной регуляции.
В это время женщина чувствует себя плохо не только физически, но и психически.
Тревожные симптомы, и чего не следует делать
Может показаться, что в послеродовой период все происходит само собой и нужно просто пережить этот период. Ничего не может быть дальше от истины.
Послеродовой период – трудное и потенциально опасное время для женщин. Врачебный уход и гигиена в это время очень важны.
Следует обратить внимание на любые тревожные симптомы, такие как:
• белые точки на сосках, уплотнения и боль – это может свидетельствовать о закупорке молочных протоков, что впоследствии может привести к воспалению молочной железы,
• внезапное прекращение послеродовых выделений, в этом случае следует обратиться к врачу.
• высокая температура и неприятный запах испражнений,
• проблемы с раной после кесарева сечения, напр. гнойные выделения,
• отек нижних конечностей,
• боль в суставах, многие женщины страдают ревматоидным артритом после родов,
• промежностная рана гноится,
• значительные перепады настроения, затрудняющие работу.
Кроме того, гигиена в послеродовой период очень важна. Как при естественных родах, так и при кесаревом сечении нужно подмываться каждый
раз после посещения туалета. Использовать не стандартные жидкости для интимной гигиены, а нейтральные или гипоаллергенные средства.
Также не следует пользоваться тампонами или менструальными чашами и регулярно проветривать промежность. Кровотечение в послеродовом
периоде может быть не единственным источником дискомфорта. Из-за мышечной слабости также возникают трудности с мочеиспусканием и
опорожнением кишечника. Поэтому надо остерегаться любых инфекций мочевыводящих путей и следить за регулярным опорожнением кишечника.
Женщины, перенесшие кесарево сечение, должны регулярно промывать рану и осторожно массировать область вокруг рубца, чтобы избежать образования спаек.
Послеродовой период, а что потом?
Примерно через 6 недель дискомфорт пройдет, и женщина должна посетить своего гинеколога для осмотра, чтобы убедиться в том, что все прошло хорошо.
В это время также необходимо сделать анализы крови, подумать о возможной контрацепции и возвращении к половой жизни. Спешить некуда, но к этому стоит подготовиться.

Какие же патологии беременности и родов могут вызывать обсуждаемые нами заболевания?
Появление и обострение геморроя — частый спутник беременности, который может вызывать серьезное беспокойство и в послеродовом периоде. Причин достаточно — неправильное питание, нарушение работы кишечника, запоры, повышение внутрибрюшного давления у беременной женщины, давление увеличенной матки на главную вену брюшной полости (нижнюю полую вену), изменение структуры соединительной ткани у беременной женщины.
Также заболеваниям промежности и прямой кишки могут способствовать осложненные роды — затяжные или чрезмерно быстрые, разрывы промежности, длительный безводный промежуток, крупный плод, слишком молодой возраст, физиологически узкий таз, различная сопутствующая патология, особенно эндокринная.
У большей части женщин травмы и разрывы промежности корректируются акушер-гинекологом прямо во время родов, но все-таки многие нуждаются в помощи проктолога или специалиста по проблемам тазового дна.
Такие проблемы, связанные с послеродовой травмой, могут быть совсем незначительными и не требовать вмешательств, например опущение органов тазового дна 1-2 степени (тазовый пролапс), грубые рубцы в области разрыва, геморрой 1-2 степени. Но стоит проконсультироваться со специалистом, который сможет порекомендовать совершенно щадящие процедуры — иссечение грубого рубца с гигиенической и косметической целью. Часто эта маленькая операция позволяет устранить дискомфорт в области промежности.
При незапущенном геморрое можно использовать латексные кольца или ультразвуковое склерозирование геморроидальных узлов. Для уменьшения малых форм опущения тазовых органов и укрепления мышц промежности стоит порекомендовать специальную гимнастику, процедуру Биофид бэк (biofidbak) или так называемую тибиальную тазовую электростимуляцию, которая, кстати, не только уменьшает проявления тазового пролапса, но и улучшает функцию удержания мочи, часто встречающуюся в раннем послеродовом периоде.
Клинические проявления этих заболеваний
Для геморроя в данной стадии будут характерны выпадение геморроидальных узлов, боли и зуд в прямой кишке, прямокишечные кровотечения после стула, пачкание белья.
Женщины с серьезными проблемами тазовых органов могут обнаружить опущение шейки матки на уровне или ниже входа во влагалище, необходимость ручного пособия через влагалище при стуле, боли в промежности, зуд во влагалище, недержание мочи при натуживании, появление патологических выделений из влагалища.
Современная проктология располагает большим арсеналом высокотехнологичных методов, которые могут помочь женщинам в такой ситуации. Для послеродового геморроя 3-4 степени хорошо подходит малоинвазивная процедура дезартеризацией геморроидального узла с мукопексией. После этой процедуры на 1-2 дня рекомендована госпитализация, но для жительниц Ростова возможен режим амбулаторного лечения.
При послеродовой тазовой травме (особенно после нескольких родов) при клинике серьезного опущения тазовых органов коррекция выполняется через разрез влагалища и прямую кишку. Мы предпочитаем вариант комбинированной пластики, которая наиболее подходит молодым женщинам, ведущим половую жизнь. При этом варианте операции восстанавливается нормальная анатомия органов малого таза с одномоментной коррекцией функции дефекации и мочеиспускания. Последнее вмешательство требует 4-5-дневной госпитализации в стационар, а также общее обезболивание. Однако процесс реабилитации достаточно быстрый, например бассейн можно посещать уже через неделю, вождение автомобиля возможно через 2 недели, однако от половой жизни придется воздержаться около 2 месяцев. Снятия швов и перевязок не требуется, но рекомендуется спринцевание влагалища 4-5 раз в сутки и использование антибактериальных и противовоспалительных свеч. При всей кажущейся простоте операция относится к высокотехнологичным и требует высокого профессионализма.
Наиболее сложной задачей является хирургическое лечение ректовагинальных свищей. Дело в том, что результаты лечения в медицинской литературе сильно разняться. Имеются диаметрально противоположные мнения. Так, одни эксперты в хирургическом лечении данной патологии рекомендуют для достижения положительного эффекта наложение противоестественного заднего прохода, другие сообщают о хороших результатах при проведении простых операций, при этом предложено около 100 методов при ректовагинальных свищах.
Охрана здоровья женщин репродуктивного возраста, особенно в послеродовом периоде, является одной из приоритетных задач здравоохранения и уровень современных технологий позволяет им стать выполнимыми, надежными и безопасными.

Абдоминопластика – это операция, направленная на коррекцию передней брюшной стенки. В ходе нее можно подтянуть живот, убрать лишний жир и мягкие ткани.
Сразу после операции
Восстановление после абдоминопластики – это долгий процесс за счет масштабного травмирования тканей, и в раннем послеоперационном периоде всегда присутствует боль. Чтобы ее купировать, врач может назначить нестероидные противовоспалительные или наркотические препараты. Выбор средства зависит от интенсивности болевого синдрома и индивидуального порога чувствительности. Пациенты, помимо боли в мышцах, отмечают ощущение стягивания, которое тоже купируется обезболивающими, а через несколько недель проходит. Также присутствуют отеки, гематомы.
В первые несколько дней:
- пациент находится в стационаре под круглосуточным наблюдением медицинского персонала;
- живот будет твердым и болезненным при прикосновении;
- на местах разрезов будут повязка и дренажи, которые чистят несколько раз в день;
- нужно соблюдать постельный режим, вставать с помощью медицинского персонала или родственников.
Ранняя реабилитация после абдоминопластики живота
Как правило, абдоминопластика – это стандартная операция. Пациент остается в стационаре на 3-4 дня, а после выписки регулярно приходит к врачу для осмотров и обработки швов.
Когда снимают швы после абдоминопластики?
Если швы накладывались нерассасывающимися нитями, то их снимают через 5-10 дней. Однако врач может принять решение оставить швы на две недели или даже больше. При этом одни зоны могут заживать быстрее, другие медленнее, поэтому швы могут снимать постепенно – сначала в одном месте, потом в другом, и так постепенно, пока все не заживет. Процедура снятия полностью безболезненна, после нее место разреза уже не нужно обрабатывать.
Обработка швов
Швы нужно обрабатывать два раза в день и регулярно менять повязку, чтобы рана быстрее зажила и был исключен риск попадания инфекции. Нельзя самостоятельно удалять корочки – они должны постепенно отвалиться сами. Если их повредить, то на коже останутся углубления и шрамы.
Дренаж после абдоминопластики удаляют через 2-4 дня. Если были введены резиновые выпускники, то их могут оставить на 10 дней. Все зависит от объема отходящей жидкости.
Отеки после абдоминопластики
Отечность – это нормальное явление, реакция организма на хирургическое вмешательство. В первые дни отек может нарастать, а затем он постепенно исчезнет. Это может занять несколько недель. Чтобы облегчить дискомфорт и скорее снять отечность, можно прикладывать сухой холодный компресс, если нет противопоказаний врача. Иногда доктор может назначить другие рекомендации.
Если у пациента есть заболевания сердечно-сосудистой системы, то отек будет больше. Также на него влияет фаза менструального цикла, рацион, режим физических нагрузок и общая активность пациента. Чтобы отек быстрее сходил, нужно соблюдать водно-солевой баланс, рекомендованный врачом.
Сколько носить компрессионное белье после абдоминопластики?
Компрессионное белье – это специальные элементы нижнего белья, которые поддерживают прооперированные мягкие ткани. Изделия изготавливаются из эластичных, но дышащих тканей, поэтому в них комфортно и нет опрелостей. Суть компрессионного белья в том, что оно, покрывая определенный участок тела, создает на нем равномерное и постоянное давление со всех сторон. Это обеспечивает поддержку живота и улучшает циркуляцию крови, что ускоряет заживление. Цифры давления варьируются в пределах 17-20 мм рт. ст., чего достаточно, чтобы сохранить смоделированный хирургом силуэт. Белье снижает отек и общий дискомфорт, стабилизирует ткани в периоде заживления. Когда пропадают отеки, основной функцией белья остается поддержка живота. По отзывам пациентов, если не носить компрессионное белье, в первые недели после операции сохраняется стойкий болевой синдром.
Основные преимущества белья:
- эффективная поддержка;
- благотворное общее влияние на процесс выздоровления;
- под ним скрыты бинты и повязки, они не сместятся и не испачкаются, а значит, не будет инфекции;
- оказываемое давление ускоряет процесс рубцевания;
- равномерность давления снижает риск появления гипертрофических и келоидных рубцов;
- одна из рекомендаций после абдоминопластики – диета, и белье, которое давит на живот, помогает контролировать насыщение.
Первые 10-14 дней компрессионное белье нельзя снимать круглые сутки. В течение первого месяца после абдоминопластики, если на время стирки и сушки белья нет возможности надеть другой комплект, то все это время нужно находиться в горизонтальном положении.
Сколько носить бандаж после абдоминопластики?
В первые две недели – постоянно. Затем можно снимать на время мытья или стирки/сушки комплекта. В целом же то, сколько после абдоминопластики нужно будет носить корсет, определяется индивидуально. В среднем это 1,5-2 месяца.
Восстановительный период в домашних условиях
Если операция была серьезной, то пациент выписывается из стационара на четвертый день. Если же вмешательство было незначительным, то на второй. Успех периода восстановления и качество заживления напрямую зависят от соблюдения рекомендаций врача. Иногда от привычного образа жизни приходится отказываться на один год. Примерно через это время также полностью исчезают следы от швов.
Основные правила восстановления дома:
- Обязательно носить компрессионное белье в том режиме, в каком рекомендовал врач. Обычно еще 2-3 месяца после постоянного ношения его надевают в моменты высоких физических нагрузок.
- В первые несколько недель ходить, сидеть и спать нужно, немного согнувшись, чтобы не было натяжения швов. Так ткани лучше срастутся.
- Спать лучше всего на спине с согнутыми в коленях ногами. Самое большое время нужно уделять отдыху.
- В первые три месяца под запретом любые физические нагрузки, в том числе подъем предметов тяжелее трех килограммов, фитнес, легкая атлетика. Упражнения можно делать только те, которые назначил врач.
- Если работа не предполагает физических нагрузок, больничный лист можно закрыть уже через неделю. В противном случае – через месяц.
- До снятия швов можно принимать душ, но не мочить их.
- На протяжении двух месяцев нельзя перегреваться – ходить в баню, сауну, принимать горячую ванну.
- В первые шесть месяцев зону живота нельзя подвергать воздействию ультрафиолета, поэтому нельзя загорать на пляжах или в солярии.
- В послеоперационном периоде важен режим питания. Есть нужно пять-шесть раз в день малыми порциями. В первую неделю нужно исключить продукты, вызывающие метеоризм: капусту, бананы, бобовые, свежие овощи и фрукты, сдобную выпечку, газированные напитки.
- Пока не снимут швы нужно исключить интимную близость, а после – быть аккуратными и не допускать болезненности в зоне живота.
- Прием любых препаратов должен быть согласован с врачом, даже простейшего обезболивающего.
Часто задаваемые вопросы

Когда можно сидеть после пластики живота?
Категорически нельзя вставать с кровати только в первые сутки после пластической операции. Далее с помощью медперсонала можно начинать садиться, вставать и ходить. Только тело должно быть чуть наклонено вперед.

Как спать? Когда можно спать на боку и на животе?
В первые две недели нужно спать на спине с согнутыми в коленях ногами и приподнятой головой и плечами. Для этого под спину и плечи можно подкладывать дополнительные подушки. Поворачиваться на бок может разрешить только врач с учетом объема операции, состояния швов, динамики выздоровления. Если операция была средней сложности, а раны заживают нормально, то на бок обычно разрешают поворачиваться через три недели. На живот можно ложиться только после полной стабилизации результата, то есть через 6-12 месяцев и после консультации с врачом.

Когда можно мыться после операции?
Через 2-3 дня после операции можно принимать душ, но не мочить швы. Полноценно мыться можно после снятия швов, но с учетом режима ношения компрессионного белья. Делать это нужно аккуратно.

Когда можно выходить на работу?
Через неделю, если работа не связана с физическими нагрузками, или через месяц, если предполагается легкий физический труд.

Можно ли рожать после абдоминопластики и через сколько?
- деформация кожи и растяжки;
- недержание мочи, изжога, запоры из-за повышенного внутреннего давления и потери способности прямых мышц живота расходиться;
- если рубец не сформировался, то его края могут разойтись по мере роста живота.

Когда можно заниматься спортом после абдоминопластики?
Если нет осложнений и реабилитационный период идет нормально, то постепенно возвращаться к занятиям спортом под контролем врача можно через 3 месяца.

Когда можно делать массаж после абдоминопластики?
Массаж, особенно LPG, полезен для снятия отечности. Делать его можно с разрешения врача, в зависимости от состояния швов.
Эндометриоз - одно из самых часто встречаемых заболеваний женской репродуктивной системы; при его возникновении клетки эндометрия (слоя, выстилающего матку изнутри) разрастаются за его пределами.
Эндометриоз обнаруживается не только отделах репродуктивной системы, но и вне ее (брюшная стенка, мочевыделительная система, пищеварительный тракт, брюшина, легкие и пр.). Клинические проявления разнообразны и зависеть от расположения патологического процесса. Могут выражаться: болью, нарушениями менструального цикла (кровянистых выделений перед началом менструации, контактных кровянистых выделений).
Бесплодие, нарушения менструации, поликистоз яичников могут быть следствием генитального эндометриоза. По исследовательским данным, каждое третье гинекологическое заболевание (исключая воспалительные заболевания и миомы) у женщины - это эндометриоз или патологический процесс, вызванный им.
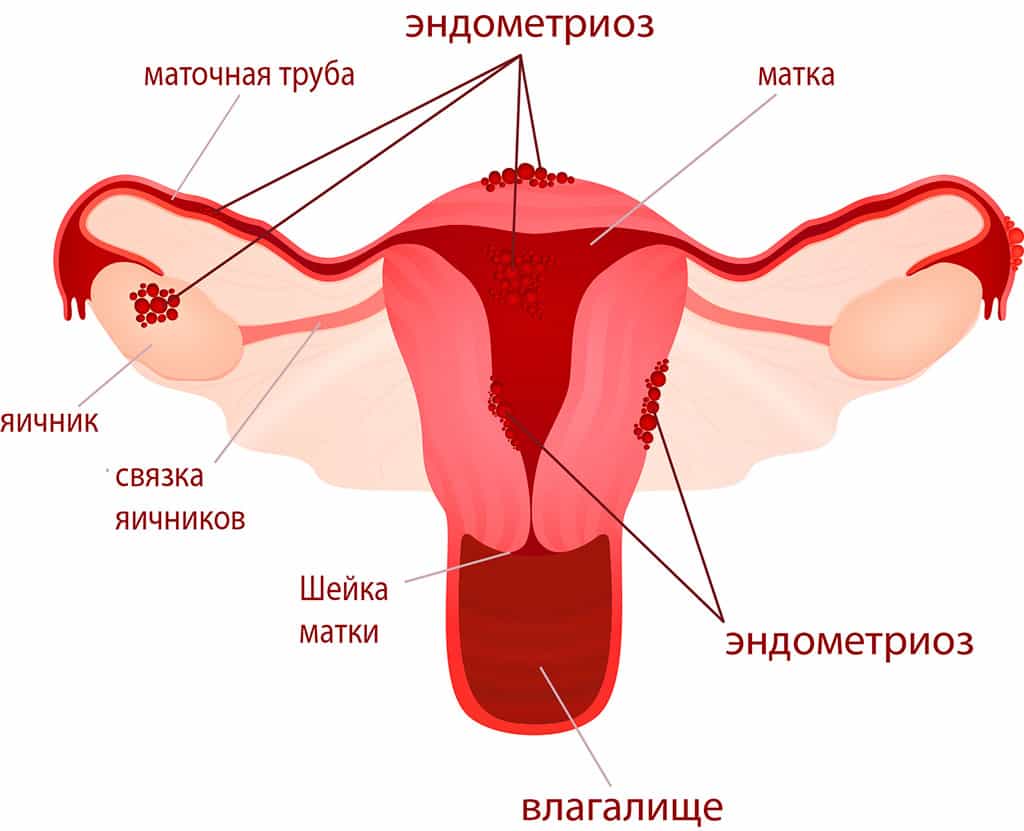
Подозрение на заболевание при обследовании ставиться женщинам в детородном возрасте (20-45 лет), в 10% случаев может встречаться у девочек после начала первой менструации (менархе) и до становления нормального менструального цикла, а также в 2-5% у женщин в менопаузе. Зачастую диагностика бывает затруднена из-за своего бессимптомного течения заболевания, что возможно позволяет предположить и большую его распространенность. За последние годы при внедрении новых методов диагностики и лечения - гистероскопии и лапароскопии процент выявляемости эндометриоза значительно повысился.
Причины эндометриоза
Единой версии причин возникновения эндометриоза на сегодняшний день нет.
У некоторых женщин имеется склонность к такой особенности как ретроградная менструация (когда мышечный слой матки сокращается в обратном направлении от шейки матки). В период месячных (регул) кровь с элементами эндометрия за счет перистальтических движений гладкомышечной мускулатуры матки заносится в брюшную полость и фаллопиевы трубы, где эндометрий имплантируется в ткани различных органов. В течение обычного менструального цикла внутренний слой матки (эндометрий) отделяется и выводится из полости матки, в то время как в других органах, пораженных эндометриозными очагами, происходят микрокровоизлияния и возникает асептическое воспаление. Вероятность появления эндометриоза может увеличиться от таких причин как: особенности строения маточных придатков, иммунные патологические процессы, аборты, операции на матке, кесарево сечение, оперативное лечение заболеваний шейки матки, наследственная предрасположенность.
Особенно высока роль наследственности при рассматриваемой патологии и предполагает весьма высокую возможность возникновения болезни у дочери, если её мать ранее перенесла такое заболевание. Зная о предрасположенности к данной патологии, женщина, соблюдая меры профилактики, может предотвратить возникновение болезни. Так, например, после оперативных вмешательств на органах репродуктивной системы женщине необходим систематический контроль состояния здоровья для предотвращения возможных осложнений.
Однако, последние две теории не получили повсеместной популяризации в связи с малой базой доказательности. Классификация эндометриоза разделяется по локализации.
Классификация эндометриоза
Генитальный. Из самого названия следует, что при течении болезни в этой форме эндометриозные очаги располагаются в тканях детородных органов пациентки.
Перитонеальный (брюшинный) эндометриоз - поражает яичники, брюшину малого таза, фаллопиевые трубы.
Экстраперитонеальный (внебрюшинный) эндометриоз возникает в органах не покрытых брюшиной: в нижних частях половых органов, вульве, в шейке матки (ее влагалищном сегменте), позадивагинальной перегородке и пр. В мускульном слое матки может сформироваться внутренний эндометриоз (аденомиоз), при этом матка обретает шаровидную форму и достигает величины до 5-6 недели беременности.
Экстрагенитальный эндометриоз. При этой форме эндометриозные очаги находятся за пределами репродуктивной системы (пищеварительный тракт, дыхательная система, мочевыделительная система, послеоперационные рубцы).
При серьезных, осложненных случаях болезни эндометриоз бывает смешанный.
В зависимости от глубины и распространения очагов эндометриоза различают 4 степени:
- I степень - поверхностные и единичные очаги;
- II степень - очаги более глубокие и в большем количестве;
- III степень - глубокие множественные эндометриозные очаги, а также эндометриоидные кисты яичников, отдельные спайки брюшины;
- IV степень - множественные и глубокие очаги, большие эндометриоидные кисты обоих яичников, обширный спаечный процесс. Эндометрий может прорастать в стенки вульвы и прямую кишку. Как правило, данная степень эндометриоза тяжело лечится, характеризуется масштабностью и степенью инвазии процесса.
Аденомиоз матки классифицируется отдельно - по глубине инвазии патологического процесса в мышечный слой матки (миометрия):
- I стадия начальное прорастание миометрия;
- II стадия очаги эндометриоза прорастают до половины глубины миометрия;
- III стадия полностью прорастает миометрий до серозной оболочки матки;
- IV стадия прорастание стенок матки с распространением очагов на серозную оболочку (брюшину).
Эндометриозные очаги характеризуют также по иным параметрам. Например, они могут приобретать различную форму: от округлых до новообразований, не имеющих четких контуров, и быть различными по размерам - от нескольких миллиметров до нескольких сантиметров. Как правило, новообразования от прилежащих к ним структур обособлены спайками или рубцовым процессом и имеют бурую окраску.
В зависимости от цикличности регул эндометриозные очаги большей частью проявляются в преддверии месячных. Очаги имеют самую различную локализацию и обнаруживаются не только на поверхности органов, но и проявляют тенденцию к глубокой инвазии в ткани. При вовлечении яичников в процесс эндометриоза кисты сгруппированы и наполнены кровянистым содержимым. Исходя из размеров и глубины эндометриозных поражений, а также локализации образований, степень эндометриоза определяют по бальной системе.
Симптомы эндометриоза
Тазовая боль. Возникает у 16-24% пациенток. Может иметь как точечную, так и разлитую локализацию, возникает и усиливается в корреляции от менструального цикла, может быть и постоянной. Зачастую она вызвана с воспалением и спаечным процессом, развивающимися при поражении эндометриозом.
Дисменорея - боль во время менструации. Наиболее частая жалоба, которая доставляет больше всего страданий и дискомфорт, возникает у 40-60% женщин. Максимальный проявления выражены в первые несколько дней регул. Эндометриозные очаги часто кровоточат в полость кисты яичника, усиливая них давление, раздражая брюшину, вызывая сокращение гладкой мускулатуры маточных кровоснабжающих сосудов.
Болезненный половой акт. Болезненность при опорожнении мочевого пузыря или прямой кишки. Наблюдается у 2-16% больных. При локализации эндометриозных очагов в органах малого таза в вульве, маточно-прямокишечном пространстве, в области крестцово-маточных связок, в стенке прямокишечно-вагинальной перегородки - может вызывать дискомфорт и даже боль во время полового акта или при опорожнении прямой кишки и мочевого пузыря. Эти симптомы могут также сопровождать аденомиоз и многие другие заболевания: миому матки, поликистоз яичников и др.
Постгеморрагическая анемия. У 25-40% пациенток из-за значительной хронической кровопотери во время менструаций может возникнуть состояние малокровия. Постепенно нарастает слабость, бледность или желтушность кожных и слизистых покровов, головокружение, утомляемость, сонливостью раздражительность и психической возбудимостью.
Бесплодие. Точно дать оценку тому, как и почему возникает бесплодие при поражении эндометриозом, ученые и врачи сегодня не в силах. Связывают это с процессами в придатках матки при эндометриозе, с перебоями в функционировании общего и местного иммунного статуса организма в целом, и как итог- сбои в овуляторных процессах. Не абсолютна, но достаточно высока при эндометриозе возможность не наступления беременности. Эндометриоз и сопутствующие ему процессы могут провоцировать самопроизвольные аборты, которые в свою очередь, кардинально и значительно сокращают шансы не только на наступление беременности, но и на нормальное её течение. Поэтому беременные с эндометриозом в анамнезе должны постоянно наблюдаться у врача.15- 56% пролеченных от эндометриоза пациенток беременеют в течение 6-12 месяцев.
Диагностика эндометриоза
С внедрением малоинвазивных методов диагностики и лечения (гистероскопии и лапароскопии) выявляемость эндометриоза значительно увеличилась.
В силу своей схожести протекания данного заболевания с другими, похожими по симптоматике, заболеваниями половых органов, на всех этапах постановки диагноза очень важное значение имеет дифференциальная диагностика. Врач тщательно собирает жалобы и анамнез, информацию о перенесенных заболеваниях, в том числе репродуктивной системы, хирургических операциях, наличии гинекологического и акушерского отягощённого анамнеза у родственников по женской линии.
Дальнейшее обследование включает в себя:
- гинекологическое исследование (влагалищное, ректовагинальное, в зеркалах) наиболее информативно накануне менструации;
- кольпоскопию и гистеросальпингоскопию для получения биоптата из пораженных органов и уточнения места и формы очагов;
- УЗИ органов малого таза, брюшной полости для уточнения локализации и динамики при терапии эндометриоза;
- компьютерную томографию или магнитно - резонансную томографию для детализации характера, локализации образований и глубины поражения;
- лапароскопию, которая дает возможность визуализировать патологические процессы, оценить их активность, количество, позволяет определить степень зрелости;
- гистеросальпингографию (рентгенологическое исследование фаллопиевых труб и матки с введением контраста в их полости);
- гистероскопию (эндоскопическая визуализация полости матки), которая позволяет поставить диагноз - аденомиоз в 83% случаев;
- анализы крови на наличие онкомаркеров при эндометриозном процессе увеличиваются в разы: СА-125, РЭА и СА 19-9, РО-теста.
Комплекс всех методов позволяет выявить эндометриозные очаги до 96% случаев.
Заключительный диагноз можно поставить только в том случае, если произведено гистологическое исследование биоптата из очагов эндометриоза, взятых при проведении гистероскопии (лапароскопии).
Лечение эндометриоза
Очень важно в определении тактики терапии эндометриоза учитывать следующие факторы:
к какой возрастной категории относится пациентка,
количество беременностей, в том числе окончившихся родоразрешениями,
важно знать, как протекали роды и не было-ли в послеродовом периоде каких-либо осложнений,
учитывается тяжесть патологического процесса, его местонахождение, глубина, сопутствующие патологии, желание родить ребенка.
Терапию можно поделить на медикаментозное лечение, хирургическое (оперативное удаление эндометриозных очагов с сохранением функции органа - лапароскопически или радикальная экстирпация матки и её придатков, а также комбинированное.
При терапии эндометриоза действия врача направлены не просто на устранение проявлений рассматриваемой болезни, но и её последствий (спаечные и кистозные образования, психоневрологические проявления, пр.).
Оперативное лечение эндометриоза
При средней и тяжелой стадиях эндометриоза рекомендуется прибегать к органосохраняющему хирургическому лечению с удалением очагов. Лечение всесторонне нацелено на резекцию гетеротопий в пораженных органокомплексах, резекцию эндометриоидных кист в яичниках, а также рассекание спаек. Как правило, оно применяется, если эффект от медикаментозного лечения отсутствует, имеются различные противопоказания, например непереносимость препаратов или их компонентов, при обнаружении эндометриоидных новообразований размером более 3-4 сантиметров, дисфункции мочевыделения, проблемах с желудочно-кишечным трактом. Зачастую оперативное лечение совмещают с лекарственным. Вмешательство осуществляют лапароскопическим или лапаротомным доступами.
Если у пациентки в возрасте после 40 лет активно прогрессирует заболевание и консервативно-хирургические мероприятия не дают должного эффекта, то прибегают к радикальному хирургическому удалению эндометриоза (экстирпация матки с придатками). Такие мероприятия применяются не часто и встречаются у 12% пациенток.
Основные принципы хирургического лечения эндометриоза с позиций доказательной медицины
Эндометриомы яичников у женщин с тазовой болью должны быть удалены хирургическим путем при лапароскопии.
Женщинам в детородном возрасте принципиально важно излечиться от эндометриоза яичников без риска рецидивирования с максимальным сохранением не поражённой ткани овоцитов. Для этого выполняют пункцию, дренирование кисты, алкоголизацию и уничтожение капсулы путем воздействия энергии различных видов. Однако, все эти методы не позволяют полностью удалить капсулу кисты, что может привести к рецидиву болезни.
У женщин, незаинтересованных в беременности эндометриозные очаги могут быть удалены лапароскопическим или комбинированным лапароскопически-влагалищным доступом, при необходимости в сочетании с одновременной резекцией пораженного участка стенки прямой кишки или в едином блоке с маткой.
Радикальным методом лечения аденомиоза можно считать лишь удаление матки (экстирпация матки). Данная операция, как правило, производится лапароскопическим путем. При выполнении операции по удалению матки очень важно удалить все видимые эндометриоидные очаги, при этом двухстороннее удаление яичников может способствовать более эффективному исчезновению боли и уменьшению вероятности рецидива заболевания.
С каждой пациенткой индивидуально должен обсуждаться вопрос об удалении яичников.
Консервативное лечение применяется, если эндометриоз имеет скрытое латентное течение, возраст пациентки до 45 лет, во время пременопаузы, и имеется потребность сохранения репродуктивной функции.
Гормонотерапия при лечении эндометриоза
- Комбинированная терапия эстрогенами и прогестагенами. Согласно рекомендациям, комбинированные оральные контрацептивы - КОК (гормональные противозачаточные таблетки) наиболее предпочтительны для ликвидации тазовой боли у женщин, которые не планируют беременность и не имеют противопоказаний к их применению. Основным достоинством КОК являются относительно малая стоимость, низкий риск возникновения побочных эффектов и допустимость продолжительности терапии. Использование КОК значительно снижает интенсивность боли, связанной с эндометриозом. Постоянный прием КОК имеет приоритет при терапии эндометриоза по сравнению с циклическим режимом. Препараты помогают снизить интенсивность боли через 6 мес. на 58%, а через 2 года - на 75% у пациенток с тяжелой формой дисменореи.
Прогестагены (визанна, норколут, МПА, дюфастон, левоноргестрел). Данная группа препаратов может быть рекомендована к терапии на различных стадиях болезни. Пациенткам прописывают прием непрерывным курсом от 6 до 8 месяцев. Как побочные эффекты могут появиться: в межменструальном периоде кровянистые выделения, психологические депрессивные состояния, повышенная чувствительность молочных желез.
Антигонадотропные препараты (даназол, даноген, данол и др.). Подавляют выработку гонадотропинов в гипоталамо-гипофизарной системе. Принимаются непрерывно, как правило, не меньше полугода. Противопоказанием является гиперандрогения (избыток андрогенных гормонов). Как побочные эффекты могут появиться: потливость, чувство жара, колебания веса, снижение тона голоса, увеличенная сальность кожных покровов, интенсивный рост волос.
Агонисты гонадотропных релизинг-гормонов (трипторелин, гозерелин и др.). Положительным моментом при использовании препаратов данной группы является возможность однократного приема в месяц и отсутствие тяжелых побочных воздействий. Агонисты релизинг-гормонов вызывают угнетение овуляции и понижение эстрогенов в организме, что приводит к удерживанию распространения эндометриозных новообразований.
Кроме гормональных препаратов в лечении данной патологии применяются иммуностимулирующие препараты, а также симптоматическая терапия: спазмолитики, обезболивающие. При выраженном болевом синдроме применяют нестероидные противовоспалительные препараты (диклофенак, индометацин, вольтарен), антидепрессанты, психотерапию.
Полная реконвалесценция при эндометриозе наступает только при его раннем выявлении и качественной последующей терапии.
Оценочными показателями выздоровления от эндометриоза являются: хорошее самочувствие, отсутствие жалоб на тазовые боли, непоявление рецидивов в течение 5 лет после терапии, восстановление или сохранение функции деторождения.
При современном уровне развитости хирургической гинекологии с обширным использованием органосохраняющих методов лечения, всего вышеперечисленного можно добиться у 60% женщин возрасте от 20 до 36 лет. Если пациентка была оказана помощь в виде радикальной операции, то заболевание не рецидивирует.
2. Кровоизлияния и рубцовые изменения.
Эти два осложнения с большой долей вероятности могут привести к состоянию бесплодия. Обширные и распространенные эндометриозные очаги оказывают давление на нервные стволы и окончания, что приводит к разнообразным неврологическим нарушениям. Редко встречается озлокачествление перерожденных очагов эндометриоза. По данным ученых, у женщин с эндометриозом риск развития онкологических перерождений на 50% выше среднестатистических.
Профилактика эндометриоза
Чем раньше при появлении первых симптомов эндометриоза женщина приходит на консультацию к гинекологу, тем выше шанс на полное избавление необходимости оперативного лечения. Попытки самостоятельной терапии или отсрочка обращения за помощью совершенно не оправданы: с очередным менструальным циклом появляются новые эндометриозные очаги, возникают кисты, усиливаются рубцовые и спаечные процессы, усугубляется состояние фаллопиевых труб.
Для профилактики эндометриоза, необходимо:
обследование девочек-подростков и женщин с жалобами на боли во время месячных;
курирование пациенток после абортов и других иных манипуляций на матке для ликвидации возможных последствий;
своевременная и полная элиминация острых и хронических патологий гениталий;
прием оральных гормональных контрацептивов.
Риск возникновения эндометриоза выше у курящих женщин в возрасте после 30-35 лет с коротким менструальным циклом, страдающих нарушениями метаболизма, ожирением, излишним весом; имеющих внутриматочные контрацептивы; с повышенным уровнем эстрогенов; страдающих иммунодепрессией; имеющих наследственную предрасположенность и перенесших операции на матке.
Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.

Читайте также:
