Как сделать чтобы ногти росли ровно на ногах
Наши ногти так же, как кожа и волосы нуждаются в заботе. Для красивых и ухоженных ногтей важно не только использовать качественные косметические средства, но и следить за питанием и образом жизни.
Признаками того, что ногтевая пластина нуждается в помощи, являются:
- хрупкость;
- расслаивание;
- изменение цвета;
- медленный рост ногтей и пр.
Укрепить и преобразить ногти помогут определенные витамины и минералы, с которыми вы забудете про наращивание ногтей. Получить необходимые элементы можно из продуктов питания, а также принимая витаминные комплексы, которые можно приобрести в аптеках "Столички".
Что нужно для здоровья и роста ногтей?
Любая девушка мечтает отрастить длинные и крепкие ногти. Для того, чтобы ногти долгое время радовали своей красотой, нужно включать в рацион питания продукты, богатые:
- кальцием (молочные продукты, бобовые, зелень, капуста);
- кремнием (гречка, кукуруза, фасоль);
- серой (мясо, рыба, печень, горох);
- фосфором (молоко, орехи, рыба);
- витаминами группы В (злаки, яблоки, капуста, молоко, орехи, мясо);
- витамином Е (орехи, семечки, растительные масла, жирные сорта рыбы).
Совет! Обязательно купите хороший крем для рук и ногтей. В составе средства должны быть полезные для кожи и ногтей витамины, например, Е. А и С. В аптеках также предлагаются специальные масла для лечения и питания ногтевой пластины. Их нужно наносить на ногтевую пластину, делая одновременно легкий массаж.

Ухоженные ногти, гладкие ступни – обязательный атрибут современного человека. Любые нарушения в соблюдении этих требований вызывают недоумение окружающих. Однако, чтобы летом, в сезон открытой обуви не возникало никаких сложностей с внешним видом ступней, правильная гигиена кожи ног и ногтей должна осуществляться на протяжении всего года. Только при таком подходе можно ожидать нужного эффекта. Осуществляя уход лишь периодически, в преддверии лета придется прилагать несоизмеримо большие усилия, чтобы привести в порядок ногти и кожу ступней.
Общие рекомендации по уходу за ногтями на ногах
Специалистами, врачами-дерматологами и подологами разработаны четкие указания, как добиться ухоженных ногтей и гладких ступней.
Основные моменты таких рекомендаций:
Отдельные требования разработаныпо уходу за ногтями на ногах.
Как правильно обрезать ногти
Педикюр – процедура, направленная не только на обеспечение эстетики ногтей на ногах. Правильное их подрезание, по прямой, не делая закруглений, необходимо и в целях профилактики. (Такая тактика разработана специалистами в связи с тем, что закругленные концы имеют больше шансов к врастанию в кожу).

Существуют и другие рекомендации относительно корректности выполнения педикюра в домашних условиях:
- Не следует чрезмерно обрезать ногти. Это способствуетих врастанию, инфицированию окружающих тканей.
- При удалении кутикулы нужно соблюдать осторожность, не допускать порезов и слишком сильногоуглубления в кармашки. В связи с этим – особое внимание подбору инструментария.
- При обнаружении вросшего ногтя сразу же следует провести антисептическую обработку и обратиться к специалисту-подологу. Аналогично следует поступить при выявлении стержневых мозолей.Запущенные случаи не только усугубят болезненность, но могут привести и к нагноению. Удаление такого образования современными средствами позволит предупредить инфицирование и развитие рецидивов, при этом проходит в комфортных условиях.
Грамотно производя обрезание ногтевых пластин каждые 2-3 недели, можно исключить образование вросших ногтей, развитие грибковой или другой инфекции. Однако лучшее решение относительно того,как привести в порядок ногти, –обратиться к профессионалам. Специалист имеет все шансы более тщательно провести данную процедуру, выявить нарушения при первых признаках поражения.
Как определить, нужен эстетический педикюр или медицинский
Целью эстетического педикюра является создание нужного внешнего эффекта. Мастер ногтевого сервиса бьюти-салона подстрижет отросшие ногти, придаст им красивую форму, в соответствии с существующими трендами нанесет декоративный лак. По желанию клиента будет произведен и уход за кожей стоп.
Задача медицинского педикюра – обеспечение здоровья ногтей и кожи ступней. Такая процедура направлена на профилактику заболеваний и лечение уже выявленных нарушений. Она в большей степени решает вопрос, как привести в порядок ногти и кожу стоп быстро, эффективно и безопасно.
Особенно остро помощь высококвалифицированного специалиста потребуется при обнаружении каких-либо отклонений. Любые признаки того, что у человека в области кожи стопы или ногтей имеются проблемы, нуждаются в интерпретации врача, дерматолога или подолога. Показанием к тому, что следует отказаться от проведения самостоятельных усилий по уходу за ногтями или обращения в бьюти-салон, являются такие нарушения:
- Изменение формы ногтей, их утолщение, неровности, признаки врастания;
- Травматические повреждения;
- Изменения кожи ногтевых валиков, ее покраснение, отечность;
- Наличие клиновидных мозолей, трещин;
- Повышенная влажность стоп;
- Подозрение на грибковую инфекцию (онихомикоз), что характеризуется нарушением структуры ногтя, появлением его ломкости, утерей блеска, изменением цвета, наличием пятен.
- Деформация пальцев.
Грамотный подход – отказаться от эстетического педикюра в пользу медицинского при наличии таких сопутствующих заболеваний, как сахарный диабет, псориаз, ревматоидный артрит, последствия обморожения.
При наличии осложняющих факторов, выбирая между обеими процедурами, следует учитывать, что мастер педикюра, не имеющий медицинского образования и соответствующей подготовки по подологии, создает риски для здоровья клиента. В результате некачественно выполненной процедуры проблемное состояние ногтей может усугубиться.
В то же время, врач, прошедший соответствующую теоретическую и практическую подготовку,подойдет к решению проблемы грамотно, определит суть имеющихся нарушений, характер необходимых мероприятий, при необходимости, реализует их. На современном этапе имеются все предпосылки, чтобы устранить любые нарушения в данной зоне без боли. Помимо этого, с учетом индивидуальных особенностей, подолог назначит профессиональный домашний уход за стопой. Это позволит сохранить результат, достигнутый в ходе процедуры, максимально долго.
Отличительные черты медицинского аппаратного педикюра
Считается, что аппаратный педикюр – эта наиболее эффективное профилактическое мероприятие, предупреждающее образование проблем с кожей ступней и ногтями. В своей работе врач-подолог добивается результата, производя корректное обрезание ногтевых пластин, обработку ступней с помощью специального прибора, оснащенного одноразовыми насадками разной абразивности, формы, толщины, а также лекарственными препаратами. Воздействие на кутикулы тоже производится при помощи боров. В ходе процедуры удаляются лишь омертвевшие клетки кожи, оставляя неповрежденными другие участки.
Среди преимуществ такого воздействия:
- Безопасность, поскольку минимизируется риск травматизации здоровых тканей, исключено инфицирование в ходе процедуры. Явное предпочтение при ее проведении одноразовым средствам, внимательный подход к дезинфекции.
- Использование технического устройства обеспечивает более высокую эффективность процедуры, по сравнению с применением подручных средств, пилки и пемзы. Отличный результат достигается при таких проблемах, как утолщение ногтевых пластин, вросший ноготь, мозоли и натоптыши, грибковое поражение. Предотвращая усугубление ситуации и развитие осложнений при малейших раневых поверхностях, процедура носит характер обязательной при диабетической стопе.
- В течение короткого времени максимально тщательно удается устранить все ороговевшие ткани стоп и пораженные участки ногтевых пластин.
- Ощутимый плюс – при удалении кутикул борами ониотрастают медленнее, чем после обрезания.
- Процедура проходит без предварительного распаривания ног, поэтому ее проведение требует меньше времени, чем те усилия, что приходится предпринимать в домашних условиях.
- Так как предполагается устранение лишь патологически измененных участков, воздействие аппаратом является комфортным по своим ощущениям.
Такая процедура будет особенно предпочтительна для людей с тонкой кожей в области ногтевого валика, склонной к травматизации и кровоточивости. Кроме того, она отлично справится и с обработкоймаксимально грубых участков, когда обрезным способом воспользоваться сложно.
Если Вы отмечаете какое-либо поражение ногтевых пластин, не медлите, воспользуйтесь услугами высококвалифицированного врача-подолога Микулы Н.В! Специалист не только обеспечит необходимое качество медицинского педикюра, но и даст действенные рекомендации в отношении того, как поддерживать порядок ногтей и кожи ступней в дальнейшем, используя домашние средства. Очень удобно по поводу первой процедуры обратиться именно в зимний период, пока действуют сезонные скидки.
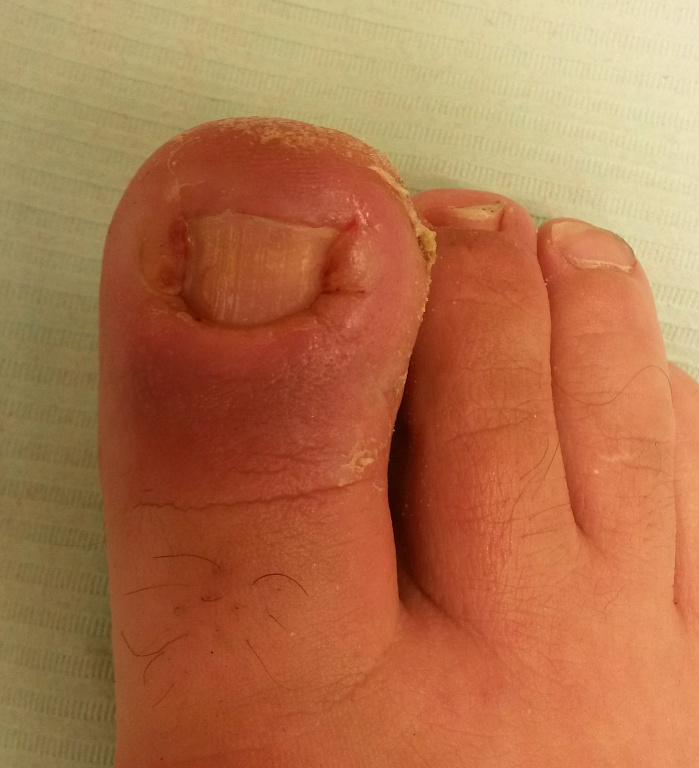
Проблема вросшего ногтя не понаслышке знакома многим людям. Это очень болезненное состояние, при котором часть ногтя врастает в кожу бокового края ногтевого валика. Поврежденные ткани воспаляются, отекают, болят сначала только при надавливании во время ходьбы, но постепенно ноющая или пульсирующая боль начинают беспокоить и в состоянии покоя. Происходит нагноение и боль становится нестерпимой, приходится обращаться за помощью к врачу.

Ногти растут постоянно на протяжении всей жизни человека, примерно по 0,1 мм сутки. Рост осуществляется только в длину, продвигаясь из матрикса, в котором она образуется, по ногтевому ложу вверх. Полулунное белое образование под ногтем — это и есть видимая часть матрикса, откуда растет ноготь.
Врастание происходит из-за воспаления оконогтевого валика, из-за его травмирования острым краем ногтя. Начинается воспалительный процесс, ткани увеличиваются в размерах, размягчаются из-за разрастания пористой и мягкой грануляционной ткани (она же по ошибочному мнению многих людей лишняя кожа). Из-за этого ноготь еще больше врастает в ткани. Постепенно воспаление нарастает, присоединяется грибковая, бактериальная инфекция, наблюдается изменение цвета пораженного кожного валика. По мере приобретения заболеванием хронического характера ноготь деформируется, грануляционная ткань становится плотней, воспаление распространяется на кости.
Врастание ногтя называется онихокриптозом. Обнаруживается он чаще на большом пальце ноги. Основной причиной развития болезненного состояния является неумение правильно подстричь ногти.
Неумение обращаться с маникюрными ножницами, срезание ногтей не по правилам, тупыми ножницами может привести к повреждению кожицы вокруг ногтя, образованию заусениц. Это опасно и может повлечь врастание ногтевой пластины. Провоцирует врастание ногтя и слишком короткое их обрезание. Если стричь ногти слишком коротко, ногтевая пластина будет расти неправильно и она по краям будет врастать в мягкую ткань околоногтевого валика.
Онихокриптоз может возникнуть из-за большой нагрузки на ноги, в результате избыточной массы тела, из-за ношения узкой обуви или обуви не по размеру. Длительное сдавливание стопы гипсом, лангетой или другими иммобилизирующими устройствами и повязками способствует вдавливанию ногтевой пластины в кожный валик и провоцирует его врастание.
Существуют и физиологические факторы, способствующие появлению вросших ногтей. Среди них:
- костные деформации, как врожденные, так и приобретенные (вальгусная деформация пальцев, широкая стопа, плоскостопие);
- мясистые и крупные околоногтеые валики.
Приводит к появлению вросшего ногтя поражение грибком. В результате ногтевые пластинки сильно утолщаются, причем неравномерно, деформируются, изгибаются и врастают в кожу. Способствуют онихокриптозу травмы ногтей и стоп, заболевания, связанные с обменом веществ (подагра, сахарный диабет).
По статистике с вросшим ногтем сталкивается 10% населения трудоспособного возраста, но развивается оно и у пожилых и у детей.
Человек обращается к врачу с жалобами на боль в области большого пальца, появляющейся казалось бы без причины. Постепенно боль нарастает, в области ногтевого валика возникает отечность, покраснение кожи, скапливается гной, разрастаются грануляции, похожие по окрасу на сырое мясо.
Медики выделяют 3 клинические стадии развития онихокриптоза:
При заболевании периоды воспаления сменяются ремиссиями, а терапия противовоспалительными и антибактериальными препаратами дает краткосрочный эффект.
По классификации Д. И. Муратова, которая полно отражает стадии развития вросшего ногтя заболевание проходит следующие этапы, а ноготь изменения:
- Первая. Ноготь имеет обычную форму, отечность и покраснение умеренные.
- Вторая. Ногтевая пластинка выгнутой наружу, становится заметен врастающий край, а угол врастания составляет 15-30 градусов.
- Третья. Края ногтя глубоко растают кожу, поэтому он принимает форму башни. Угол врастания составляет 35-45 градусов. Ноготь утолщается до 2,5 мм.
- Четвертая. Ноготь становится похожим на рог, его искривление составляет больше 45 градусов, а толщина больше 2,5 мм. Появляются трофические изменения ногтевой пластины, ложа, матрикса.
Вросший ноготь доставляет человеку не только невыносимый дискомфорт. Он лишает его возможности свободно передвигаться, работать, может стать причиной инвалидности. Провоцирует множество опасных для жизни осложнений, развивающихся из-за воспаления и проникновения инфекционных агентов.
Среди опасных осложнений вросшего ногтя выделяют:
Распространение инфекции по лимфотоку с поражением лимфоузлов.
На пальце формируется полость, заполненная гноем. Требуется хирургическое лечение.
Это постепенное отмирание мягких тканей стопы, которое может распространяться с поврежденного пальца на остальные и дальше на стопу, если не предпринять соответствующих мер своевременно. А мера, к сожалению, только одна, удаление омертвевших тканей.
Развивается, если инфекция переходит на кость. Сначала проводится медикаментозное лечение. При его неэффективности или при позднем обращении проводится хирургическое удаление фаланги или всего пальца.
Поставить диагноз не трудно, так как жалобы у всех пациентов стандартные. Остается только провести физикальный осмотр для выявления анатомических особенностей стопы и пальцев, степени развития заболевания и наличия осложнений. Для уточнения распространения воспалительного процесса и для установки точной стадии используются следующие диагностические методы:
- рентген стоп, который показывает распространение воспалительного процесса, переход его на кости фаланг пальцев и особенности анатомического развития стопы (плоскостопие, отклонение пальцев);
- общий анализ крови для определения воспалительного процесса;
- бакпосев гнойного отделяемого для выявления возбудителя и для определения его чувствительности к антибиотикам.
Если заболевание находится на начальном этапе развития, а пациент вовремя обратился к врачу-подологу, назначается консервативное лечение. Прописывают противовоспалительные мази, компрессы с антисептиком. При наличии гнойного отделяемого, назначают антибактериальную терапию. Рекомендовано снижение нагрузки на больной палец, ношение свободной обуви.
При запущенных стадиях рекомендовано хирургическое вмешательство. Известно более 150 разновидностей оперативного лечения вросшего ногтя, но не все они эффективно справляются с проблемой и предотвращают риск рецидивов.
Чаще всего назначают:
- Операция Дюпюитрена. Заключается в полном удалении ногтя.
- Операция по Шмидену или Бартлетту. Удаляют краевые части ногтя и околоногтевого валика, который ушивается узловыми швами.
- Краевая резекция без ушивания околоногтевого валика. Хирург удаляет вросший край ногтя на 1-2 мм и разрушает ростковую зону удаленного сегмента, чтобы предотвратить рецидив.
- Лазерное прижигание. Используют, если ноготь врос у кутикулы. Проблемную часть выжигают, удаляют и грануляционную ткань и ростковые клетки.
- При радиоволновой терапии вросшую часть удаляют, обрабатывают ростковую и матричную зону.
- Современные безоперационные способы предполагают установку скоб на клеевой основе или скоб-пластин. Они незаметны, выпрямляют ногти и устраняют боль.
Любое хирургическое вмешательство выполняется под местной анестезией. Затем накладывается повязка с антисептиком. Швы снимают через 1-2 недели.
Важно! Резекция ногтя и воспалившегося валика не дает полного исцеления. Спустя 4 месяца проблема может появиться вновь.
При своевременном обращении к врачу и правильно проведенном лечении прогноз благоприятный. Риск рецидива заболевания можно сократить регулярной гигиеной стоп, овладением навыков правильной стрижки ногтей. Стричь ногти нужно правильно. Перед процедурой сделать теплую ванночку. Так ногти размягчаться и их легче будет состричь. Нужно взять острые маникюрные ножницы и стричь прямо, оставляя до свободного края пальца 1-2 мм. Мягкой пилочкой обработать края и кончики ногтей.

Причины врастания – почему это происходит
Чаще всего вросший ноготь (синоним – онихокриптоз) является итогом совокупности нескольких причин.
Непосредственной причиной вросшего ногтя может стать как один из предрасполагающих факторов, так и их сочетание.
Симптомы
В общем состоянии пациента изменений обычно не наблюдается. В анализе крови возможно небольшое увеличение количества лейкоцитов при остром воспалении и повышение СОЭ. При длительном врастании необходимо выполнение рентенографии пальца для исключения вовлечения в процесс кости фаланги – остеомиелита.
Методы лечения
Лечение вросшего ногтя на большом пальце ноги проводится разными методами. Основным и самым надежным методом является хирургическое вмешательство. Операция на больших пальцах проводится амбулаторно, госпитализация не требуется. Существует несколько модификаций операций, в т.ч. с применением радиоволны и лазера. Какую именно операцию выполнить данному пациенту, решает врач, в зависимости от конкретной ситуации.
Анестезия при операциях на вросшем ногте всегда проводниковая – в основание пальца с двух сторон под кожу вводится небольшое количество анестетика, после чего необходимо подождать 5 – 10 минут, и наступает полная анестезия пальца. При этом виде анестезии операция совершенно безболезненна в 100% случаев.
Рассмотрим основные виды операций. Все они решают вопрос, как убрать вросший ноготь на ноге.
Краевая резекция ногтевой пластинки с применением радиоволны или лазера.
Этот метод является наиболее распространенным, малотравматичным и надежным, заключается в удалении врастающего края ногтя (1 – 2 мм), обработки фрагмента ростковой зоны радиоволной или лазером, удалении гнойных тканей по краю околоногтевого валика. Следует отметить, что принципиальной разницы между радиоволновым и лазерным воздействием нет, оба этих прибора обеспечивают надежное разрушение нужного фрагмента ростковой зоны при минимальном повреждении соседних тканей.

Преимущества метода
- Малая травматичность.
- Быстрая реабилитация – болевой синдром после операции выражен мало, нормально ходить можно уже на следующий день, рана заживает за 5 – 7 дней.
- Низкая вероятность рецидива – за счет обработки фрагмента ростковой зоны радиоволной или лазером, ноготь с пораженного края растет меньше, уменьшается вероятность повторного врастания.
Недостатки метода
- Не удаляется избыточный околоногтевой валик при его наличии.
- Применим не во всех учреждениях (требуется наличие в операционной радиоволновой или лазерной установки).
При отсутствии в распоряжении хирурга радиоволнового или лазерного прибора выскабливание фрагмента ростковой зоны можно произвести при помощи хирургического инструмента (ложка Фолькмана), но это уменьшает надежность результата.
Краевая резекция ногтевой пластинки с пластикой околоногтевого валика по Шмидену
Метод однозначно показан пациентам с избыточным околоногтевым валиком. Если оставить такой валик, то при всех остальных видах операций он все равно будет являться причиной рецидива. Относительное показание – многократные рецидивы после других вмешательств.
Техника операции: выполняется обычная краевая резекция с применением радиоволны или лазера, которая дополняется клиновидым иссечением околоногтевого валика с закрытием дефекта швами. Швы снимают на 7 – 8 сутки, после чего наступает выздоровление. Рецидивы после операции Шмидена крайне редки.
Преимущества метода
Недостатки метода
- Более выраженный болевой синдром 2 – 3 дня после операции (впрочем, боли хорошо снимаются анальгетиками).
Полное удаление ногтевой пластины
В настоящее время этот метод практически не применяется в связи с высокой травматичностью, длительным заживлением раны и отрастанием ногтя, высокой вероятностью рецидива. Применение его возможно в исключительных случаях, по рекомендации дерматолога (миколога), когда ноготь сильно поражен грибком и почти полностью отслоен от ложа, т.е. сохранять его не имеет смысла, а лучше удалить полностью.
Другие методы лечения
Самостоятельное лечение в домашних условиях и народными средствами
Следует предостеречь от использования таких методов, как применение алоэ, чистотела. Эти средства, как и многие похожие на них могут вызывать сильное местное раздражение тканей, и, тем самым, вызвать прогрессирование воспаления. К тому же не исключена аллергическая реакция. Мазь Вишневского создает благоприятные условия для развития микрофлоры, поэтому также не рекомендуется к применению.
Консервативные методы лечения
В основном применяются при неосложненном вросшем ногте, когда нет выраженного нагноения, стойкой инвазии ногтевой пластинки в ткани околоногтевого валика. Известно множество методов консервативного лечения – тампонада, наложение корректирующих устройств (пластиковых металлических, клеящихся на ноготь, в виде одно- и двухсторонних скоб и др.). Во многих случаях лечение всеми этими методами бывает довольно эффективно. Есть и недостатки. К основным из них можно отнести следующие:
- Длительность лечения – на коррекцию ногтя скобами уходят недели, а иногда и месяцы, при этом результат на 100% не гарантируется, и не исключено, что в итоге все равно потребуется операция по удалению вросшего ногтя.
- Высокая стоимость. Сами по себе корректирующие устройства не очень дорогие, но за ними нужно постоянно наблюдать, что требует неоднократных визитов к специалисту, и, по совокупности стоит недешево.
- Присутствие, заметность скобы на ноге (а ее нужно носить довольно долго и можно убрать только по окончании курса лечения).
- Хорошего эффекта можно достичь, только если лечение проводит опытный специалист-подолог, таких специалистов немного, хотя берутся лечить этими методами многие, зачастую не владея должным образом методикой.
Методы профилактики
Для профилактики вросшего ногтя нужно соблюдать несколько правил, которые в большинстве случаев помогают избежать проблем.
Во-первых, нужно носить удобную обувь не с узким носком, каблук дожжен быть высотой не более 4 см.
В-третьих, при наличии плоскостопия нужно носить специальные ортопедические стельки.
В-четвертых, при наличии грибка ногтей, его нужно вылечить у дерматолога или миколога.
Где удалить?
Для решения проблемы необходимо обратиться к хирургу. Только этот специалист может избавить от вросшего ногтя. При выборе специалиста нужно руководствоваться его опытом, стажем работы. Полезно будет почитать отзывы о нем других пациентов (их всегда можно найти в интернете). Большое количество негативных отзывов, а также отсутствие отзывов должно насторожить. В клинике, где работает доктор, должна быть необходимая аппаратура для радиоволнового или лазерного удаления. Врач должен иметь достаточный опыт работы на этих аппаратах, т.к. при недостаточном воздействии радиоволны или лазера может быть рецидив, а при избыточном возможно повреждение соседних участков ростковой зоны, что вызовет стойкую деформацию всего ногтя. Хирург, также, должен уметь делать пластику околоногтевого валика, чтобы применить этот метод при наличии соответствующих показаний.

Доктор Ельшанский Игорь Витальевич имеет стаж работы хирургом с 1993 года, к.м.н., занимается лечением вросшего ногтя более 20 лет, владеет всеми методами лечения и модификациями операций. В клинике имеется радиоволновой прибор, есть все условия для диагностики и лечения вросшего ногтя на любых стадиях заболевания.
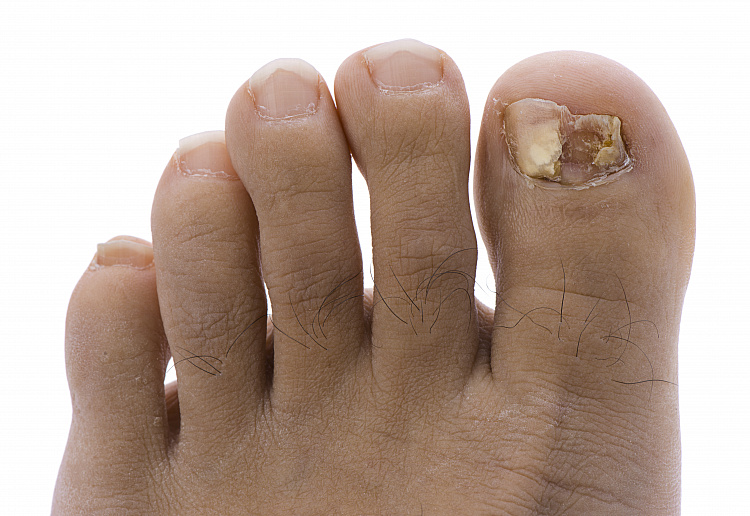
Деформация ногтевой пластины — это патологическое изменение формы ногтя, его цвета, структуры и плотности. Возникает по многим причинам — врождённое недоразвитие, нехватка витаминов и микроэлементов, инфекционные и грибковые заболевания, травмирование и другие. Выражается в появлении глубоких борозд или выпуклостей, помутнении цвета, пятнах, утолщения. Симптом часто сопровождает хронические болезни, поражения кожи, анемии. Диагностировать следует у дерматолога. Лечением занимается подолог или миколог.
Причины деформации ногтевой пластины
Нормальный здоровый ноготь имеет слегка округлую форму и ровные края, телесный цвет, эластичную структуру и белую полоску на конце. Деформирование выражается в таких признаках:
- изменение толщины ногтя;
- потемнение или осветление оттенка;
- появление пятен или полосок;
- глубокие борозды;
- выпячивание поверхности;
- искривление формы;
- расслоение пластины.
Деформирующие процессы обычно становятся признаком ониходистрофии — заболевания, которое развивается из-за аномальных нарушений в организме. Возникновению симптома способствуют различные причины:
- врождённые аномалии и недоразвитие ногтевой пластины, возникшие в утробном периоде;
- онихомикозные (инфекционные) поражения вирусом грибка;
- дерматологические болезни (лишай, экзема, псориаз);
- травмы и механические повреждения (удары, компрессии, ожоги, обморожения);
- повреждение целостности во время маникюра и педикюра;
- чрезмерное удаление кутикулы, глубокое подрезание ногтей;
- контакт с бытовой химией, удобрениями, агрессивными веществами;
- обтачивание поверхности при наращивании, использование лака плохого качества;
- воздействие радиации и химиотерапии;
- реакция на лекарства и вакцину;
- дефицит витаминов;
- недостаток кальция и железа;
- привычка грызть ногти;
- неудобная обувь;
- белковое голодание при диетах;
- нарушения колагенового синтеза;
- гормональный дисбаланс;
- расстройства обмена веществ;
- хронические заболевания;
- сахарный диабет;
- онкология.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 24 Января 2022 года
Содержание статьи
Типы деформации ногтевой пластины
Патология может возникнуть на руках или на ногах. Часто по характеру изменений ногтевой пластины можно определить наличие болезни или нарушения в организме. Различают несколько типов симптома, которые отличаются по внешним проявлениям, происхождению и способу вылечить недуг.
Точечная деформация ногтевой пластины
Другое название симптома — напёрстковидный. Представляет собой появление множества мелких точек и пятен на поверхности с углублением до 1 мм. Симптом характерен для таких болезней:
- туберкулёз;
- ревматизм;
- псориаз;
- лейкохиния.
Поперечные борозды при деформации ногтевой пластины
Если появляются борозды на ногтях — это линии Бо-Рейли, или продольные глубокие линии, которые возникают после травмирования, острых инфекций, кожных и сердечно-сосудистых патологий, голодания, поражений клеток спинного мозга. Говорят о наличии нарушений иммунитета, пищеварения и кровообращения.
Гиппократова деформация ногтевой пластины
Представляет собой выпуклое изменение поверхности ногтя, напоминающее стекло часов. Диагностируют одновременно с такими заболеваниями:
- лёгочная остеоартропатия;
- рак и абсцесс лёгких;
- сердечная недостаточность;
- пороки сердца;
- аневризма аорты;
- цирроз печени;
- эмфизема.
Деформация ногтевой пластины в форме птичьего когтя
Выражается в аномальном росте ногтя вверх, что напоминает клюв птицы. Характеризуется пожелтением и сильным уплотнением, которое невозможно устранить обычными ножницами. В медицине патологию называют онихогрифоз. Чаще всего наблюдается у пожилых людей, а также после обширного термического воздействия (обморожения или ожогов) или при кандидозе.
Ложкообразная деформация ногтевой пластины
Разновидность симптома — койлохиния, которая представляет собой формирование ложкообразной формы с углублением, при этом структура, цвет и гладкость ногтя сохраняются. Причинами могут быть врождённые аномалии, травмирования, химическое облучение, проблемы с эндокринной системой и пищеварением, а также ожоги, обморожения, нехватка кальция, железа и витаминов группы B. Поражает только пальцы на руках.
Плоская деформация ногтевой пластины
Называется платохинией, поражает сразу все пальцы кистей или стопы. Чаще всего платохиния — это врождённый порок, полученный в период формирования эмбриона. Может служить признаком цирроза печени, псориаза, экземы.
Методы диагностики
Диагностировать нарушения ногтей может как дерматолог, так и узкопрофильные специалисты — миколог или подолог. Дополнительно возможна консультация таких врачей, как генетик, пульмонолог, кардиолог, иммунолог, гастроэнтеролог. На осмотре врач оценивает общее состояние пластин, выявляет нарушения — трещины, пятна, углубления, наросты, хрупкость и ломкость, расслоение. Далее пациент проходит диагностику:

Читайте также:
