Как сделать туалет уха в домашних условиях
Добавил пользователь Дмитрий К. Обновлено: 31.08.2024

Промывание уха - это безболезненная процедура, которая проводится для удаления инородного тела или серной пробки из уха. Она способствует освобождению человека от боли и быстрому восстановлению слуха.
Показания

Люди нередко испытывают дискомфорт и лёгкие болезненные ощущения в ушах, но пускают всё на самотёк, думая, что скоро всё пройдёт само. Существует несколько показаний, при обнаружении которых лучше сразу обратиться за помощью к врачу:
- Инородное тело. Для промывания в таком случае используют только тёплую воду.
- Удаление гноя после болезни ушей - отита. Если не предпринимать ничего, гной может собраться в ушном проходе и серьёзно повредить барабанные перепонки.
- Серные пробки. Они могут привести к глухоте, если запустить лечение. Чтобы с ними не столкнуться, нужно своевременно чистить уши и 1-2 раза в месяц ставить ушную свечу.
Справка! Необходимо сначала проконсультироваться с врачом, чтобы не ощутить на своём здоровье негативных последствий.
Какой врач делает промывание уха
Если у вас заболело ухо, не стоит заниматься самолечением, могут развиться осложнения, которые вы обнаружите только через несколько часов или на следующий день. Отоларинголог занимается лечением ушей и других органов носоглотки. В каких случаях срочно нужно бежать к лору:
- жжение и зуд в ушах;
- шум в ухе и частичное или полное нарушение слуха;
- различные выделения из ушных раковин;
- покраснения и боль в ушах.
Важно! Если вы обнаружили у себя эти симптомы, и они сопровождаются высокой температурой, немедленно вызывайте скорую, пока в организм не проникла инфекция.
Запись на промывание уха
Для того, чтобы записаться, выбирайте любой способ:
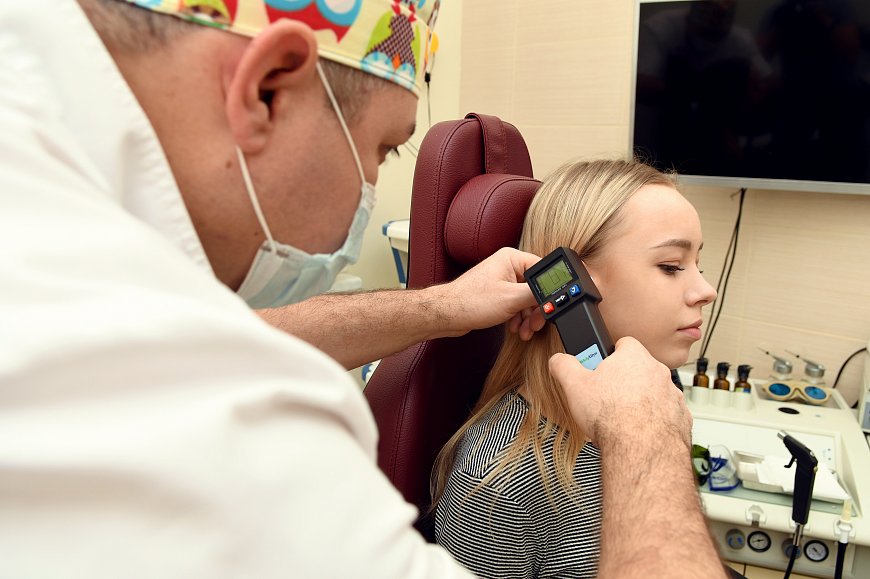
Как проводится промывание уха
Процедура промывания уха для взрослого и ребёнка немного отличается.

Для взрослых:
- Сначала присаживаются в кресло больной стороной к доктору.
- В современных кабинетах к креслу крепится специальная металлическая ёмкость с жидкостью. Если её нет, лоток даётся пациенту в руки.
- Крупным металлическим шприцем без иглы набирают нагретую воду, далее вводят в больное ухо.
- Затем пациент аккуратно наклоняет голову в сторону лотка, чтобы в него из уха вытекла вся жидкость.
Безболезненность промывания уха
Обычно, если случай не запущен, процедура будет полностью безболезненна. Возникнут только неприятные ощущения, частичная потеря слуха при вливании тёплой воды или других жидкостей в ухо. Такое следует потерпеть всего около 10 минут. Зато потом уши станут чистыми, а слух - чутким.
Нужна ли подготовка
Перед тем, как перейти к процедуре, лор должен собрать анамнез, осмотреть больной орган, а также связанные с ним - нос и горло. В процессе подготовки следует размягчить серную пробку. Для этого перед промыванием в ухо закапывают специальный подогретый раствор несколько дней подряд, утром и вечером. Это может быть перекись водорода, какое-то масло или любое другое средство, которое вам пропишет доктор.
Сколько раз необходимо сделать промывание для стойкого эффекта
Промывание ушей обычно используется 1 раз. Когда за несколько дней до процедуры пробка размягчается и с лёгкостью выходит в процессе промывания. Но, если с первого раза специалисту не удалось полностью очистить ухо, назначается повторный приём.
Для того, чтобы таких случаев не происходило, нужно выбирать качественные лечебные центры, сотрудники которых точно не навредят здоровью. Именно такой центр находится в Кунцево. В нашем центре работают прекрасные, отзывчивые и компетентные профессионалы своего дела, которые с лёгкостью помогут вам промыть уши. И подробно расскажут, что делать после процедуры
Рекомендации после процедур
После промывания больного органа ни в коем случае нельзя подвергать его холоду, ветру, излишней влаге. В противном случае, ухо можно простудить, тогда лечить придётся целый букет болезней. Также после промывания могут выписать ушные капли, которые обязательно нужно капать, чтобы завершить все этапы лечения.
Если вы решили промывать уши самостоятельно, помните,что можно травмировать нежную кожу, барабанные перепонки или ушные каналы. Одно неаккуратное движение в процессе чистки сможет навредить всему организму. Но в Кунцевском лечебном центре такого никогда не допустят, так как там работают ЛОРы экспертного уровня, которые применяют в лечении новейшее отоларингологическое оборудование и огромный багаж знаний и опыта.
Цена на промывание уха
Стоимость промывания уха вполне доступна каждому. Мы стараемся удерживать низкие цены без потери качества - процедура в нашем центре проводится только опытными врачами-отоларингологами.
Добрый день! Хочу выразить свою благодарность Щенниковой Екатерине Сергеевне за тёплый приём, она быстро поставила диагноз, ещё почистили миндалины ( и было бесполезнено,) я представляла это жутким рвотным рефлексом. Но Екатерина всё аккуратно сделала, я довольна . Поэтому могу рекомендовать с удовольствием !))
Острый отит — это острое воспаление любого из трёх отделов уха. Болезнь встречается в любом возрасте. Появление первых симптомов, как правило, совпадает с поздним вечером, когда к лор-врачу уже не поедешь, но и терпеть стреляющую боль в ухе тоже невыносимо. С детьми ещё тяжелее — они не могут точно описать, что и как у них болит. Какие же меры первой помощи принять, чтобы облегчить своё состояние или состояние ребёнка до обращения к оториноларингологу? Об этом и пойдёт речь в новой статье.
Что такое острый отит?
Человеческое ухо — это сложная система. Его условно разделяют на три важных отдела: наружное, среднее и внутреннее ухо.
Воспалиться может любая часть органа слуха. Соответственно, выделяют наружный, средний и внутренний отиты. В восьмидесяти процентах случаев мы имеем дело с проявлением острого отита среднего уха.
Острому отиту подвержены люди всех возрастов. Но чаще всего заболевают дети.
Медицинская статистика показывает, что к первому классу практически каждый ребёнок хотя бы раз переносит это заболевание. Что же может спровоцировать болезнь?
Факторов, провоцирующих заболевание, достаточно много:
- перенесённые воспаления лор-органов;
- повреждения уха;
- попадание в ухо посторонних предметов;
- частое попадание воды в ушной проход;
- неправильная чистка ушей;
- переохлаждение;
- слабый иммунитет;
- аллергические реакции;
- особенности анатомического строения органа слуха у детей (в детском возрасте слуховая труба короче, соответственно инфекции из носоглотки легче попасть в барабанную полость уха).
В зависимости от типа возбудителя выделяют бактериальную, вирусную и грибковую форму воспаления.
Острая форма заболевания, как видно из названия, начинается стремительно и протекает с яркими симптомами.
Симптоматика
Признаки заболевания различаются в зависимости от места локализации воспаления.
При наружном отите с первого дня заболевания больной ощущает постоянный зуд в слуховом проходе, который сменяется сильной болью. Болевые ощущения могут отдавать в челюсть или висок. Ночью боль усиливается. Наружная форма может протекать с образованием фурункула в слуховом проходе. Когда он разрастается, он закрывает просвет ушного прохода, что мешает звукопередаче, поэтому у больного наблюдается снижение слуха.
Внутренний отит характеризуется частыми головокружениями. При этом у больного снижается слух, случаются приступы рвоты, присутствует шум в ушах. Чаще всего такое воспаление развивается на фоне среднего отита как осложнение. Поэтому очень важно получить квалифицированную медицинскую помощь на ранней стадии заболевания.
Первая помощь: методы лечения в домашних условиях
Болезнь, как правило, начинается ближе к вечеру, поэтому до обращения к врачу встаёт вопрос не отложного принятия мер, чтобы оказать первую помощь себе или своему ребёнку и снять острые симптомы.
Неотложные меры помощи при отите в домашних условиях направлены на временное обезболивание воспалённого уха и снятие неприятных симптомов до тех пор, пока не появится возможность обратиться к лор-врачу.
Что же предпринять дома до визита к лор-врачу, чтобы облегчить своё состояние?
Необходимо помнить, что неотложная помощь не должна проводиться бездумно. Существует ряд ограничений, про которые не стоит забывать.
Что же нельзя делать при отите? Ни в коем случае нельзя прогревать ухо или делать согревающие компрессы, если у больного повышенная температура тела или из ушного прохода выделяется гной. Тепловое воздействие только усилит распространение инфекции по организму.
При использовании ушных капель нужно также помнить про меры предосторожности:
- при подозрении на перфорацию в барабанной перепонке, о чём может свидетельствовать гноетечение из уха, использовать капли запрещено;
- прежде чем закапать капли в ухо, дайте им нагреться до комнатной температуры;
- не используйте капли во время беременности и при лечении грудничков без консультации с врачом.
Эти меры неотложного вмешательства лишь на время снимут болевой синдром, полноценное лечение необходимо проводить под контролем оториноларинголога.
Срочное обращение к врачу
Лечение острого отита требует грамотного лечения. Поэтому при первой возможности необходимо обратиться к оториноларингологу. Неправильно проведённое лечение может привести к серьёзным осложнениям: развитие хронического отита, стойкое снижение слуха, образование холестеатом, воспаление головного мозга, абсцесс мозга, сепсис и др.
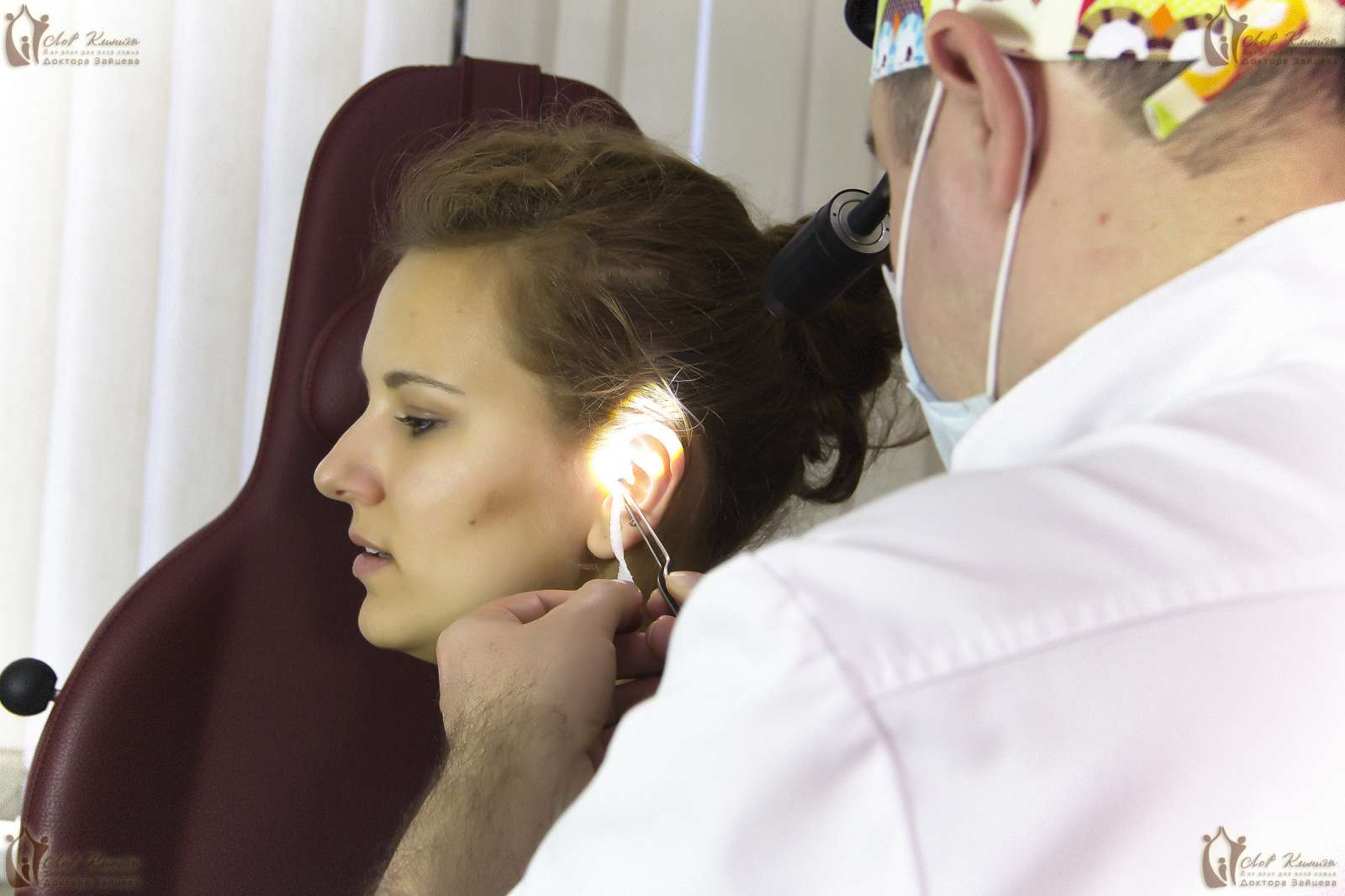
На приёме лор-врач проведёт осмотр больного уха, определит вид отита, оценит состояние барабанной перепонки и слухового прохода и даст необходимые назначения. Терапия острого отита включает приём антибактериальных, противовоспалительных и сосудосуживающих препаратов. При необходимости проводятся туалет наружного и среднего уха, пневмомассаж барабанной перепонки и физиопроцедуры.

Как известно, среди пациентов, обратившихся за оториноларингологической помощью, от 4 до 10% составляют больные с серными пробками [4, 5]. Ежегодно в РФ серные пробки являются основной причиной снижения слуха более чем у 5,5 млн человек. Основными причинами, которые способствуют образованию серных пробок, являются активное использование ватных палочек, попадание влаги в ухо, длительное использование наушников, избыточный рост волос в наружном слуховом проходе, использование слуховых аппаратов.
Образование серных пробок считается наиболее частой причиной развития преходящих нарушений слуха у лиц старше 65 лет [7, 10]. При этом следует отметить, что серная пробка может образовываться в любом возрасте. Механическую очистку слухового прохода многие воспринимают как рутинную гигиеническую процедуру, забывая при этом, что травма кожи наружного слухового прохода при его механической очистке с использованием различных предметов – от гигиенических ватных палочек до спичек – и других небезопасных материалов является нередкой причиной развития наружных отитов [4, 6, 7].
Вопросы гигиены наружного слухового прохода в последние годы приобрели особую актуальность в связи с ростом заболеваний наружного слухового прохода, обусловленных широким использованием наушников, популярностью различных водных процедур (посещение бассейна, аквапарка, различные спа-процедуры) и профессиональными вредностями [1, 4, 6, 8]. Установлено, что использование наушников более 4 часов может провоцировать развитие наружного отита из-за увеличения влажности в слуховом проходе и роста бактериальной обсемененности [4, 6]. У сельскохозяйственных рабочих и лиц, связанных с химическими производствами (производство и использование ядохимикатов), достаточно часто имеются жалобы на зуд в наружных слуховых проходах и нередко диагностируется хронический дерматит этой области [4].
Анатомия наружного слухового прохода
Для понимания процессов, обеспечивающих гигиену наружного слухового прохода, необходимо рассмотреть его анатомию и биологические механизмы, лежащие в основе его самоочищения (рис. 1).
Ушная раковина, воронкообразно сужаясь, переходит в наружный слуховой проход, который заканчивается барабанной перепонкой, являющейся границей между наружным и средним ухом.
Наружный слуховой проход состоит из перепончато-хрящевого и костного отделов. Длина его у взрослого человека в среднем равна 2,5 см, при этом перепончато-хрящевой отдел занимает одну треть его длины. Располагаясь в общем горизонтально, костный и перепончато-хрящевой отделы наружного слухового прохода образуют тупой угол, открытый кпереди и книзу. Поэтому для выравнивания наружного слухового прохода с целью отоскопии приходится оттягивать ушную раковину кзади и кверху. Податливость (смещаемость) перепончато-хрящевого отдела наружного слухового прохода объясняется тем, что задняя и верхняя стенки его состоят из фиброзной соединительной ткани, а в хрящевой пластинке передней и нижней стенок имеются четыре вертикальные щели, затянутые фиброзной соединительной тканью (Incisurae Santorini). Просвет перепончато-хрящевого отдела наружного слухового прохода постепенно суживается, становясь наиболее узким в месте перехода его в костный отдел (перешеек), соединяясь с последним довольно эластичной соединительной тканью — в виде круговой связки. При неосторожных и неумелых попытках удалить инородное тело оно может быть смещено за перешеек, после чего удаление его в ряде случаев становится очень трудным.
Костный отдел слухового прохода образован барабанной, чешуйчатой и сосцевидной частями височной кости. В связи с тем, что барабанная перепонка с передненижней стенкой слухового прохода образует угол приблизительно в 27°, длина стенок слухового прохода неодинакова.
Передняя стенка является наиболее длинной, а задняя — короче передней на 6–8 мм. Верхняя стенка короче нижней на 4–5 мм.
Ширина слухового прохода у взрослых неодинакова и колеблется в значительных пределах. В среднем диаметр его около 9 мм. Узкие слуховые проходы могут создавать затруднения при выполнении некоторых манипуляций, а также для оттока экссудата при гнойных заболеваниях среднего уха; в них также чаще образуются серные пробки. Узость слуховых проходов может быть связана с наличием экзостозов.
Наружный слуховой проход выстлан кожей. В перепончато-хрящевом отделе она достаточно толстая, рыхло соединена с подлежащими тканями и снабжена волосками, сальными и серными (апокринными) железами. По этой причине в данной области наружного уха довольно часто наблюдаются ограниченные воспалительные заболевания, в частности фурункулы. В костном отделе слухового прохода кожа истончена (до 0,1 мм), плотно спаяна с надкостницей и лишена волосков и желез.
В состав ушной серы входят такие субстанции, как холестерин, сквален и ланостерол. Также в ней присутствуют слущенный эпидермис, белки и минеральные частицы пыли. Процесс выработки ушной серы позволяет очищать наружный слуховой проход от слущенного эпидермиса, поддерживать определенный уровень влажности. Большинство авторов склонны считать, что ушная сера обладает бактерицидными свойствами за счет щелочной реакции (pH = 6,1) и присутствия в ней жирных кислот и ферментов [4, 6].
В то же время есть исследования, не подтверждающие бактерицидный эффект ушной серы [4, 6]. Известно, что у больных с воспалительными заболеваниями наружного уха ушная сера практически отсутствует, что расценивается как вторичное нарушение деятельности серных желез, обусловленное воспалительным процессом. Появление ушной серы в процессе лечения наружных отитов считается благоприятным прогностическим признаком.
Ушная раковина и наружный слуховой проход являются частью весьма совершенной механической системы — звукопроводящего аппарата человека, осуществляющего доставку звука к звуковоспринимающей системе, где осуществляется его первичный анализ. Воронкообразное строение наружного уха служит коллектором звуковых волн, в силу чего давление звуковой волны в слуховом проходе у барабанной перепонки в два раза больше, чем в свободном звуковом поле [2, 3]. Кроме того, наружное ухо представляет собой резонатор с собственной частотой колебания около 3 000 Гц. Важную роль выполняет наружное ухо в ототопике — определении направления источника звука [2, 3].
Физиологические механизмы очищения наружного слухового прохода
Впервые в научной литературе миграцию эпидермиса наружного слухового прохода описал N. Blake (1882), обративший внимание на то, что небольшие кусочки бумаги, которыми он прикрывал перфорации на барабанных перепонках, смещаются. Он же начал экспериментировать, прикрепляя к барабанной перепонке кусочки глазированной бумаги. Эти кусочки, как оказалось, всегда имели направление движения от центра к периферии перепонки и преимущественно к верхнезадней стенке слухового прохода [9].
В последующем миграцию эпидермиса стали рассматривать как основную причину, способствующую удалению серных масс из наружного слухового прохода (Buknett Р.А., 1984).
В последнее время в связи с развитием методов тимпанопластики вновь возник интерес к вопросу о миграции эпидермиса [1].
В 1963 г. J. Litton продемонстрировал характер миграции эпидермиса в условиях нормы и определил скорость его смещения (0,005 мм в день). P. Alberti (1964) провел тщательное клиническое изучение миграции чернильных точек, нанесенных на барабанную перепонку и кожу слухового прохода [4]. Скорость миграции, по его расчетам, равна 0,07 мм в день. Этот исследователь подтвердил данные других авторов и пришел к тем же выводам: миграция эпидермиса способствует самоочищению барабанной перепонки и слухового прохода. Таким образом, свойство эпидермиса мигрировать поддерживает чистоту слухового прохода и способствует заживлению ран барабанной перепонки и кожи слухового прохода.
Существует несколько мнений о механизме миграции эпидермиса в слуховом проходе, из которых наиболее достоверной считается гипотеза роста из генерального дифференцированного центра [4, 6, 9]. Основной причиной миграции считается движение эпидермального слоя барабанной перепонки относительно ее среднего соединительнотканного слоя. В центре барабанной перепонки рост эпидермиса наиболее интенсивный за счет усиленной митотической активности клеток. Этот активный рост и выталкивает эпителиальный слой относительно генерационного центра.
Согласно гипотезе лимфотока, последний способствует миграции эпителия. Механизм этого явления не объяснен. Гипотеза вибрации. Максимальные колебания барабанной перепонки происходят вблизи центра и уменьшаются к ее периферии. Отсюда следует, что инородный материал может смещаться по направлению к краям барабанной перепонки. Заметим, что движения нижней челюсти во время разжевывания пищи или разговора значительно ускоряют процесс миграции эпидермиса.
Наружные отиты и другие патологические процессы могут приводить к нарушению эпидермальной миграции, изменению направления миграции или ее полной остановке.
По сути, гигиена наружного слухового прохода достаточно проста. Как известно, у каждого человека диаметр наружного слухового прохода в начальном отделе соответствует диаметру мизинца. Механическая очистка наружного слухового прохода во время водных процедур вполне достаточна для этого.
Серные пробки
Существует несколько разновидностей серных пробок. Обычные серные пробки имеют мягкую консистенцию и удаляются достаточно легко традиционными способами. Эпидермальная серная пробка, состоящая из смеси кусочков эпидермиса и ушной серы, имеет плотную консистенцию. Она, как правило, длительно пребывает в наружном слуховом проходе и становится сухой и достаточно жесткой.
У грудных детей вследствие затекания жидкости в слуховой проход во время рвоты могут образовываться т. н. молочные пробки.
Для удаления серных пробок используется промывание наружного слухового прохода шприцом Жане, аспирация с помощью электроотсоса, механическое удаление (сухой метод). Наиболее безопасным методом в настоящее время считается церуменолизис.
Церуменолизис – это метод туалета наружного слухового прохода, основанный на введении в наружный слуховой проход веществ, размягчающих или растворяющих ушную серу. В качестве размягчающих компонентов чаще всего используют глицерин и растительные масла. В последнее время появился специальный препарат на основе действия сурфактантов А-Церумен, который применяется как в случае образования серных пробок, так и для профилактики их образования (в качестве средства для регулярной гигиены ушей). Также А-Церумен может применяться для постоянной гигиены ушей, в частности у пациентов, которые пользуются слуховым аппаратом, телефонными гарнитурами и другими устройствами, которые крепятся в наружном слуховом проходе и способствуют чрезмерной выработке ушной серы. Препарат может быть рекомендован людям, которые занимаются водными видами спорта, регулярно посещают бассейн и спа-центры, продолжительное время находятся в запыленных помещениях.
При создании препарата остановились на трех сурфактантах: TEA-кокоилгидролизованный коллаген (обладает чистящими свойствами), кокобетаин (обладает одновременно щелочными и кислыми свойствами, выступает в роли увлажнителя) и ПЕГ 120-метилглюкозадиолеат (уменьшает возможные раздражающие эффекты других компонентов, влияющих на поверхностное натяжение, обеспечивает мягкое действие). Данная комбинация обеспечивает эксклюзивность и эффективность состава средства A-Церумен, его безопасность и бережное воздействие на кожу. Препарат выпускается в виде ушных капель и спрея.
Схему применения препарата и продолжительность применения определяет врач. При чрезмерном образовании ушной серы в качестве гигиенического средства А-Церумен назначают по 1 мл (1/2 флакона-капельницы) в каждое ухо дважды в неделю. Время применения препарата неограниченно. При серных пробках А-Церумен, как правило, назначают по 1 мл в каждое ухо дважды в сутки. После закапывания следует подождать одну минуту, после чего необходимо очистить наружный слуховой проход и промыть его 0,9%-ным раствором натрия хлорида. Продолжительность применения раствора А-Церумен при серных пробках составляет 3–4 дня.
Кроме того, препарат выпускается в форме спрея. Преимущество данной формы связано с возможностью равномерного распыления препарата по коже слухового прохода. Во флаконе спрея A-Церумен содержится приблизительно 280 доз – оптимальное количество для регулярного применения в качестве средства гигиены ушей для всей семьи. Препарат не назначают пациентам с индивидуальной непереносимостью веществ, которые входят в состав раствора. Также не следует назначать его людям, страдающим острыми и хроническими инфекционно-воспалительными заболеваниями уха, а также пациентам с перфорацией барабанной перепонки. Разрешается использование препарата А-Церумен беременным и кормящим женщинам.
.
Выводы

Наружный отит - заболевание, характеризующееся воспалительными изменениями в структурах ушной раковины, наружного слухового прохода и эпидермального слоя барабанной перепонки.
Этиология и патогенез
Развитию воспалительного процесса в наружном ухе предшествует нарушение целостности кожного покрова, которое может быть вызвано многими причинами - травматическими повреждениями, длительное пребыванием во влажной среде, изменениями кожи на фоне нарушения обмена веществ, сахарного диабета, различных дерматитов, экзематозных процессов. Предрасполагают к возникновению наружного отита анатомические особенности строения - узкие наружные слуховые проходы, наличие экзостозов, а также ношение слухового аппарата, попадание воды в уши, недостаточность образования и изменение состава ушной серы, нарушение местного и общего иммунного статуса, лучевое воздействие.
По данным литературы воспалительные заболевания наружного уха в 60 - 98% имеют бактериальную природу. Микробный пейзаж при наружном отите с течением времени претерпел изменения. Если ранее в 70 - 90% клинических случаев высевали Staphilococcus aureus, а Pseudomonas aeruginosa присутствовала в 10 - 20% наблюдений, то в последнее время роль синегнойной палочки возросла в среднем до 78%, тогда как золотистый стафилококк встречается только в 9 - 27% случаев. Реже при воспалительных заболеваниях наружного уха определяются и Staphylococcus epidermidis Streptococcus pyogenes, Streptococcus pneumonia, Enterococcae, Escherichia coli, Proteus, Klebsiella pneumonia, Mycoplasma pneumonia, анаэробы и другие микроорганизмы. Кроме бактериальной флоры, существенную роль в развитии наружного отита играют патогенные грибы. Чаще всего грибковые поражения наружного уха вызваны плесневыми грибами рода Aspergillus и Penicillium и дрожжеподобные рода Candida, реже грибы рода Mucor, Alternaria, Geotrichum, Kladosporiu. В ряде случаев в роли этиотропного фактора выступают бактериальные или бактериально-грибковые ассоциации. Также наружный отит может быть обусловлен вирусами кори, ветряной оспы, герпеса.
Эпидемиология
Распространённость воспалительных заболеваний наружного уха составляет от 17 до 30% среди всей отиатрической патологии. Способствуют росту данной патологии ухудшение экологической обстановки, нарастание уровня резистентности флоры, увеличение числа лиц с нарушениями обмена веществ, иммунного статуса, в том числе и аллергопатологии, нерациональное лечение острой воспалительной патологии, несвоевременное обращение к врачу-оториноларингологу (ЛОР-врачу) и ряд других моментов.
Наружный отит является достаточно распространенным заболеванием, однако эпидемиология еще недостаточно изучена, в том числе и в связи с различным обозначением одного и того же вида патологического процесса. Воспалительные заболевания наружного уха встречаются во всех странах и регионах земного шара, но наиболее часто наблюдаются в жарких и влажных климатических районах, в тёплое время года отмечается увеличение заболеваемости. В среднем каждый 10-й человек на протяжении жизни минимум один раз переносит данное заболевание, а 3 – 5% населения страдает хронической формой наружного отита. Острым наружным отитом в среднем ежегодно заболевают 0,4% населения. Болезнь наиболее распространена среди людей, длительно находящихся в условиях повышенной влажности.
Наружный отит встречается во всех возрастных группах, наибольшая распространённость отмечается в старшем детском и молодом возрасте, затем несколько нарастает после 65 лет. Частота встречаемости воспалительных заболеваний наружного и среднего уха у мужчин и женщин примерно одинакова. Расовых различий в эпидемиологии наружных отитов не выявлено.
Классификация
По течению заболевания в оториноларингологии выделяют острую (до 1 месяца), подострую (от 1 до 3 месяцев), хроническую (продолжительностью более 3 месяцев), и рецидивирующую (3 эпизода и более острого наружного отита в течении года) - формы наружного отита.
Разновидность заболевания определяется локализацией и характером воспалительного процесса. Среди нозологических форм различают диффузный (экзема, дерматит, рожистое воспаление, герпес, перихондрит, хондроперихондрит, злокачественный наружный отит и ряд других видов и ограниченный наружный отит (фурункул, абсцесс).
По степени тяжести выделяют легкую степень (незначительный дискомфорт и зуд в ухе , минимальный отек кожи наружного слухового прохода), среднюю (боль и зуд в ухе, сужение наружного слухового прохода за счет выраженного отека кожи), тяжелую (выраженная боль в ухе, наружный слуховой проход полностью закрыт, периаурикулярная эритема, регионарная лимфаденопатия и лихорадка)

Симптомы
Основной жалобой при наружном отите является дискомфорт и боль в ухе, в ряде случаев усиливающиеся при пальпации и жевании. При выраженном воспалительном процессе в ухе возможна иррадиация боли в глаз, зубы, глотку, височную область. Снижение слуха характерно в случае полной обтурации слухового прохода воспалительно изменёнными тканями или патологическим отделяемым. В ряде клинических случаев отмечаются зуд и/или отделяемое из уха.
Возможны системные проявления:
- лихорадка (в подавляющем большинстве случаев субфебрильная температура тела);
- ухудшение самочувствия (явления инфекционной интоксикации).
Возможно поражение черепных нервов в виде парезов и параличей (VII ,IX, XII пар) - чаще при злокачественном наружном отите.
При наружном отите, вызванном герпетической инфекцией, так называемом опоясывающем герпесе уха (синдром Рамсея-Ханта) появляется характерная герпетическая сыпь и пузырьки на задней поверхности ушной раковины, на мочке на задней стенке слухового прохода, парез лицевого нерва, потеря вкусовой чувствительности языка и сухость глаза.
Диагностика
Чтобы установить диагноз, достаточно осмотра у ЛОР-врача.
Местные проявления наружного отита:
- гиперемия, отек, инфильтрация, лихенификация и другие изменения кожи наружного слухового прохода, в некоторых случаях – ушной раковины и поверхностного слоя барабанной перепонки;
- патологическое отделяемое в слуховом проходе;
- при ограниченных формах – наличие абсцессов и инфильтратов в слуховом проходе, других отделах наружного уха;
- явления регионарного лимфаденита (увеличение, уплотнение, болезненность околоушных, передне- и задне-шейных лимфатических узлов).
Важно определить, воспален только наружный слуховой проход или также затронуто среднее ухо и нет ли перфорации (отверстия) в барабанной перепонке. Если диагноз наружного отита не вызывает сомнений, то лечение в большинстве случаев заключается в использовании местных препаратов – ушных капель. Антибиотики (в таблетках или инъекциях) не должны назначаться при неосложненных формах наружного отита.
Если диагноз вызывает сомнение – есть подозрение на воспаление среднего уха либо возникли признаки осложнений, врач может назначить компьютерную томографию (КТ) височных костей. КТ – это рентгенологическое исследование, когда исследуемый орган как бы нарезается на множество тонких слоев толщиной 1 мм, и формируется трехмерное изображение. Компьютерная томография имеет высокую информативность при диагностике заболеваний уха и помогает поставить правильный диагноз в неясных случаях.
Дополнительную информацию при диагностике может дать мазок из наружного слухового прохода для бактериологического исследования. При этом исследовании определяют, какая бактерия или вид грибка стали причиной инфекции и какой препарат лучше всего подходит для лечения. Результаты посева обычно готовы через 5–7 дней, и они могут оказаться очень полезными, если предыдущее лечение не было эффективным.
Лечение
Первое, с чего начинают лечение, – это купирование боли в ухе. И лучше всего с этим справляются банальные обезболивающие препараты. Ни антибиотики, ни капли в уши не подавляют боль так эффективно, как анальгетики. Названия препаратов и дозировку назначает лечащий врач.
Основное лечение – это капли в ухо, назначенные ЛОР-врачом (от 3 до 4 раз в день). Как правило, при наружном отите назначают капли, содержащие и антибиотик, и/или противогрибковое средство. Перед применением необходимо согреть флакончик в руке, лечь на противоположный бок и ввести 3–4 капли в слуховой проход Затем нужно полежать 3–5 минут, чтобы дать возможность препарату протечь по слуховому проходу.
Важно регулярно посещать ЛОР-врача для проведения очищения наружного слухового прохода – туалета уха и контроля за течением заболевания. Не стоит самостоятельно пытаться чистить ухо- это может привести к травматизации кожи наружного слухового прохода и усугублению воспалительного процесса.
Ни в коем случае не стоит прерывать лечение, даже при улучшении самочувствия. Это может вызвать устойчивость бактерий к лечению и ухудшить течение заболевания. Минимальный срок лечения – 7 дней.
Важно беречь ухо от попадания воды до полного выздоровления. Вода, попавшая при мытье головы или купании, может способствовать воспалению, и лечение может оказаться неэффективным. При водных процедурах достаточно закрывать слуховой проход ватой, смазанной жирным кремом или мазью для гидрофобного (водоотталкивающего) эффекта. Постоянно ходить с ватой в ухе не нужно.
В случае формирования фурункула или злокачественного наружного отита может потребоваться хирургическое вмешательство.

Как правильно закапывать капли в ухо?
Чтобы лечение было эффективным, важно правильно закапывать капли в ухо. Наилучший способ – попросить это сделать кого-нибудь из близких. Необходимо лечь на противоположный бок и закапать капли так, чтобы они заполнили слуховой проход (3–4 капли). Не менять положения тела в течение 3–5 минут – это важно для того, чтобы капли попали в место назначения и впитались. Чтобы улучшить их впитывание, можно слегка понажимать на козелок (небольшой хрящевой выступ в передней части ушной раковины) либо подвигать ушную раковину вверх-вниз. После этого можно вставать, а излишки препарата промокнуть салфеткой.
Что должно насторожить при лечении наружного отита?
Сильное жжение и усиление боли при закапывании капель в ухо. Так может проявляться индивидуальная непереносимость лекарства или тот факт, что препарат попал в среднее ухо. Это означает, что возникла перфорация барабанной перепонки. Большинство ушных капель обладает ототоксичным эффектом, и, попав в среднее ухо, они могут вызвать необратимое снижение слуха.
Ощущение вкуса лекарства при закапывании. Этот симптом может свидетельствовать о наличии перфорации (отверстия) в барабанной перепонке.
Усиление боли в ухе или покраснение вокруг ушной раковины, ухудшение общего состояния, головокружение.
Отсутствие эффекта от лечения в течение 48–72 часов.
При возникновении вышеперечисленных признаков следует незамедлительно прекратить закапывание капель и обратиться к ЛОР-врачу.
Что делать не надо если у Вас возникла боль в ухе?
Не стоит оттягивать поход к ЛОР-врачу и заниматься самолечением - это может привести к осложненному течению.
Противопоказаны согревающие компрессы. Согревающие процедуры при заболеваниях уха могут не только усилить воспаление, но и привести к серьезным осложнениям - от формирования абсцесса до развития сепсиса.
Не следует вводить в ухо смоченные в 70% -ным спиртом турунды или ватки, использовать фито-свечи. Спиртовые растворы могут вызвать раздражение или даже ожог в области воспаления. А самостоятельное введение инородных предметов, будь то турунды или ватные палочки, может травмировать и без того воспаленное ухо. Особенно это касается ушных свечей: эффекта от них доказано не было, а вред, включая закупорку слухового прохода воском и перфорацию барабанной перепонки, был не раз описан в литературе.
Как минимизировать риск возникновения наружного отита?
Не используйте ватные палочки или иные предметы для очищения уха: во-первых, вам это не удастся – скорее, вы протолкнете серу глубже, во-вторых, есть риск травмы кожи слухового прохода и барабанной перепонки. В результате травмы в ухо может попасть инфекция и развиться отит.
При попадании воды в ухо при купании или мытье головы сушите уши феном. А если вас время от времени терзают наружные отиты, развился хронический наружный отит или отомикоз, то вообще избегайте попадания воды в уши. Используйте беруши.
Не стремитесь во что бы то ни стало очистить слуховой проход от ушной серы! Сера защищает ухо от инфекций поэтому ее отсутствие – один из факторов риска развития наружного отита.

Читайте также:
 webdonsk.ru
webdonsk.ru