Как сделать тазовую кость уже
Воспаление лимфоузлов (лимфаденит) – их специфическое или неспецифическое воспалительное поражение. Развивается при попадании в лимфатическую систему различных микроорганизмов (бактерии, грибы, вирусы) или их токсинов.
В большинстве случаев воспаление лимфатических узлов не является самостоятельным заболеванием, а возникает при патологических процессах в различных органах и системах организма. Чаще всего сопровождает инфекционные болезни. Однако длительно текущее воспаление лимфоузлов, неправильное лечение или его отсутствие могут привести к переходу лимфаденита в самостоятельную патологию и развитию серьезных осложнений.
Классификация лимфоузлов
Лимфоузлы, наряду с лимфатическими капиллярами, сосудами, стволами, протоками и некоторыми органами (селезенка, тимус, костный мозг, миндалины) – часть лимфатической системы организма.
Функции лимфатической системы:
- транспортная (дренажная) – возвращение продуктов обмена из тканей в венозное русло, выведение экссудата и гноя из раневых очагов;
- кроветворная (лимфоцитопоэз) – образование, созревание и дифференцировка лимфоцитов;
- барьерная – обезвреживание и выведение попадающих в организм бактерий, вирусов, других чужеродных агентов.
В организме имеются следующие группы лимфатических узлов:
- лимфоузлы головы и шеи:
- затылочные;
- шейные;
- подчелюстные;
- подбородочные;
- подмышечные;
- локтевые;
- надключичные;
- подключичные;
- предпозвоночные;
- межреберные;
- окологрудинные;
- верхние диафрагмальные;
- поясничные
- брыжеечные;
- подвздошные;
- подколенные;
- паховые.
Причины патологии
Воспаление лимфатических узлов бывает неспецифическим и специфическим Источник:
Структура шейного лимфаденита у детей. Егорова А.А., Хаертынова А.Х. FORCIPE, 2019. с. 83-84 .Неспецифический лимфаденит вызывается чаще всего гноеродными бактериями (стафилококки, стрептококки), продуктами их жизнедеятельности и распада тканей. Неспецифическое воспаление лимфоузлов часто сопутствует следующим патологиям:
- ограниченные и разлитые гнойные процессы (абсцесс, карбункул, флегмона);
- тромбофлебит, трофические язвы;
- остеомиелит;
- кариес;
- заболевания лор-органов (отит, стоматит, ангина);
- кожные болезни (пиодермия, инфицированные экземы);
- детские инфекции (скарлатина, паротит).
Причина специфического лимфаденита – возбудители, вызывающие определенные инфекции. Этот вид воспаления сопровождает такие болезни, как:
- туберкулез;
- сифилис;
- гонорея;
- чума;
- ВИЧ (СПИД);
- туляремия.
Лимфаденопатия – увеличение лимфатических узлов, не всегда сопровождающееся воспалением, может возникать при злокачественных новообразованиях, аллергических реакциях, аутоиммунных патологиях. Увеличение, а иногда и воспаление, лимфоузлов иногда наблюдается как у мужчин, так и у женщин, занятых тяжелым физическим трудом, тренирующихся с высокими нагрузками, так как лимфатические узлы вынуждены пропускать через себя большое количество лимфы, оттекающей от тканей и мышц при интенсивной работе и ускоренном метаболизме Источник:
Лимфаденопатия при инфекционных заболеваниях. Ющук Н.Д., Кареткина Г.Н. Детские инфекции, 2003. с. 61-65 .Симптомы лимфаденита
Симптоматика зависит от того, в какой форме – острой или хронической – протекает воспаление лимфоузлов, а также от того, вызвано оно неспецифическими или специфическими бактериями.
Острая форма
Острая форма лимфаденита подразделяется на три фазы: катаральную, гиперпластическую (серозную) и гнойную.
Общие симптомы острого процесса:
- увеличение и болезненность одного или нескольких лимфоузлов;
- высокая температура тела;
- слабость, головная боль;
- потеря аппетита.
Для катаральной фазы воспаления характерны незначительное увеличение пораженного лимфоузла, изменение его плотности, невыраженная болезненность, отсутствие общих симптомов.
В серозную фазу воспаление распространяется на окружающие ткани, усиливается болезненность, появляется гиперемия кожи в области поражения, нарастает общая симптоматика. Возможно вовлечение в процесс близлежащих сосудов – лимфангит.
Гнойная фаза характеризуется нарастанием интенсивности местных явлений – гиперемии, отека кожи над лимфатическим узлом, его контуры становятся неоднородными. Усиливается общая интоксикация. По мере нагноения лимфоузла и его гнойного расплавления на коже в области инфильтрата становится заметна флюктуация – чувство волнообразных колебаний при прощупывании.
Хроническая форма
Хроническое неспецифическое воспаление лимфоузлов протекает без остро выраженных проявлений. Лимфоузлы при этом состоянии увеличены, малоболезненные, плотные, не спаяны с окружающими тканями. Часто вследствие хронического течения болезни лимфоидная ткань разрастается либо замещается соединительной, происходит сморщивание лимфоузлов, которые перестают выполнять свои функции. Возможно появление очагов распада и некроза узла, развитие осложнений, связанных с расстройством лимфотока.
Особенности течения специфических процессов
Гонорейный лимфаденит протекает с увеличением и резкой болезненностью паховых лимфоузлов.
Для воспаления лимфоузлов при туберкулезе характерны лихорадка, симптомы интоксикации, периаденит (вовлечение в процесс прилежащей к узлу ткани), нередко – некротические изменения узлов.
Сифилитический лимфаденит отличается отсутствием нагноения. Воспаление одностороннее, при пальпации обнаруживается цепочка лимфоузлов, которые увеличены умеренно, не спаяны между собой и с кожей.
Диагностика
При появлении признаков воспаления лимфатических узлов следует обращаться к терапевту или педиатру, либо к хирургу. При наличии сопутствующих заболеваний привлекаются другие специалисты – инфекционист, дерматовенеролог, онколог.
Диагностика неспецифического лимфаденита обычно не представляет трудностей. Диагноз ставится на основании:
- жалоб пациента – боль, общие симптомы;
- анамнеза – время начала заболевания, интенсивность развития, наличие сопутствующих патологий;
- общего осмотра – размер и консистенция лимфоузла, его подвижность, отек и гиперемия окружающих тканей.
Для подтверждения воспаления лимфоузлов врач может назначить общий анализ крови, мочи, биохимический анализ крови.
При подозрении на специфический лимфаденит проводятся мероприятия для выявления первичного очага – анализ крови на сифилис, ВИЧ, проба Манту или диаскин-тест, посев крови на стерильность для выявления возбудителя.
В качестве дополнительных обследований назначаются:
- рентгенография грудной клетки;
- ультразвуковая доплерография лимфатических сосудов;
- рентгенография лимфатических сосудов с контрастом;
- компьютерная или магнитно-резонансная томография пораженных лимфоузлов;
- лимфосцинтиграфия.
При хроническом воспалении лимфатических узлов рекомендуется проведение пункционной биопсии узла или его иссечение с последующим гистологическим анализом.
Дифференциальная диагностика лимфаденита проводится с кистозными образованиями, заболеваниями слюнных желез, гидраденитом, последствиями перенесенных миозитов, добавочной долькой молочной железы, поражениями узлов при злокачественных новообразованиях Источник:
Алгоритм диагностики и лечения больных паратонзиллярным абсцессом и шейным лимфаденитом. Фернандо Д.Р., Назарочкин Ю.В., Проскурин А.И., Гринберг Б.А. Российская оториноларингология, 2011. с. 165-169 .Лечение воспаления лимфоузлов
При имеющемся первичном очаге инфекции требуется его устранение. Одновременно с этим назначаются:
- антибактериальная терапия – антибиотики широкого спектра действия либо, при выявленном возбудителе, направленного действия;
- противовирусные средства – при вирусной этиологии заболевания;
- противовоспалительные препараты – для снятия боли, снижения температуры, улучшения общего состояния;
- антигистаминные средства – для уменьшения проницаемости капилляров, снижения отечности;
- дезинтоксикационная терапия – энтеральным (обильное питье) или парентеральным (внутривенное капельное введение) путем, для выведения из организма продуктов распада бактерий, токсинов.
Помимо медикаментозных методов для лечения лимфаденита применяется физиотерапия: УВЧ, ультрафиолетовое облучение, магнитотерапия, электрофорез, лазерное воздействие.
Пациенту с воспалением лимфатических узлов рекомендуется полноценное питание со сбалансированным содержанием белков, жиров и углеводов, обильным питьем. Необходимо потреблять достаточное количество витаминов, микроэлементов.
При неэффективности консервативной терапии, гнойном лимфадените, аденофлегмоне показано хирургическое лечение. Под местной или общей анестезией удаляется содержимое и ткани пораженного узла. Операционный материал отправляется на гистологическое исследование. В рану вставляется дренаж для оттока содержимого. Через несколько дней дренаж удаляется, края раны сшиваются.
Осложнения заболевания
Переход острого процесса в хроническую форму – нередкое осложнение воспаления лимфоузлов. Состояние долгое время не дает никаких симптомов, но при переохлаждении, ослаблении организма лимфоузел может воспалиться с развитием нагноения.
При длительно текущем остром лимфадените, обострении хронического процесса без должного лечения существует риск развития аденофлегмоны – разлитого гнойного воспаления жировой клетчатки вокруг пораженного лимфоузла. Аденофлегмона характеризуется тяжелым общим состоянием пациента, лихорадкой, интоксикацией, выраженной болью и отеком, плотным воспалительным инфильтратом в зоне воспаленного лимфатического узла. Состояние требует неотложной помощи.
Реже развиваются такие осложнения как абсцесс – нагноение пораженного лимфоузла с образованием четких границ, или флегмона – гнойное поражение, не имеющее четкого отграничения от окружающих тканей.
При тяжелом течении воспаления, ослабленном организме пациента, наличии сопутствующих заболеваний, отсутствии адекватной терапии существует опасность возникновения сепсиса. При нем возбудитель лимфаденита попадает в кровь, вызывает поражение любых органов, в тяжелых случаях – полиорганную недостаточность и летальный исход.
Застой лимфы при воспалении лимфатических узлов может спровоцировать развитие тромбофлебита, отеки, слоновость.
Профилактика лимфаденита
Поскольку заболевание часто вызывается неспецифическими возбудителями, то и специфической профилактики не существует. Важно придерживаться здорового образа жизни, отказаться от вредных привычек. Большое значение в поддержании иммунитета имеют сбалансированный рацион с достаточным потреблением белковой пищи, полиненасыщенных жиров, овощей, фруктов, полноценный сон, умеренная физическая активность.
Людям с хроническими заболеваниями необходимо периодически посещать врача и следить за состоянием здоровья. Всем без исключения рекомендуется раз в полгода проходить профилактический осмотр у стоматолога, так как именно заболевания зубов, десен, ротовой полости являются частой причиной лимфаденита.
При появлении первых признаков заболевания нельзя ждать, когда воспаление лимфоузлов пройдет самостоятельно. Следует как можно быстрее обратиться к врачу, чтобы не допустить развития осложнений и перехода болезни в хроническую форму.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Боль в тазобедренном суставе: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Тазобедренный сустав играет ключевую роль в обеспечении повседневной двигательной активности. Он является самым большим суставом нашего организма и ежедневно испытывает колоссальную нагрузку, выдерживая вес всего тела и совершая движения. Принято считать, что болезни суставов появляются в пожилом возрасте. Отчасти это так - по мере старения происходит истончение хряща, который выполняет амортизирующую функцию при сгибании сустава. В норме во внутрисуставной полости содержится небольшое количество жидкости, которая смазывает поверхности сустава для лучшего скольжения. С возрастом, а также при ряде заболеваний количество жидкости уменьшается, что приводит к появлению боли. Однако болевой синдром может возникнуть в любом возрасте, и причины этого весьма многообразны.Разновидности боли в тазобедренном суставе
Боль в тазобедренном суставе различаются по продолжительности:а) острая;
б) хроническая (более 3 месяцев).По локализации:
а) локальная боль;
б) иррадиирующая боль, то есть отдающая в близлежащие или относительно отдаленные области тела.Возможные причины боли в тазобедренном суставе
В первую очередь, рассмотрим состояния, которые требуют немедленной госпитализации и наблюдения врача.По мере старения человека в результате остеопороза кальций вымывается из костной ткани и кости становятся хрупкими, поэтому любое падение, даже с небольшой высоты, или ушиб могут привести к перелому шейки бедра. Данное состояние требует длительного лечения, часто с хирургическим вмешательством, и продолжительного восстановления.
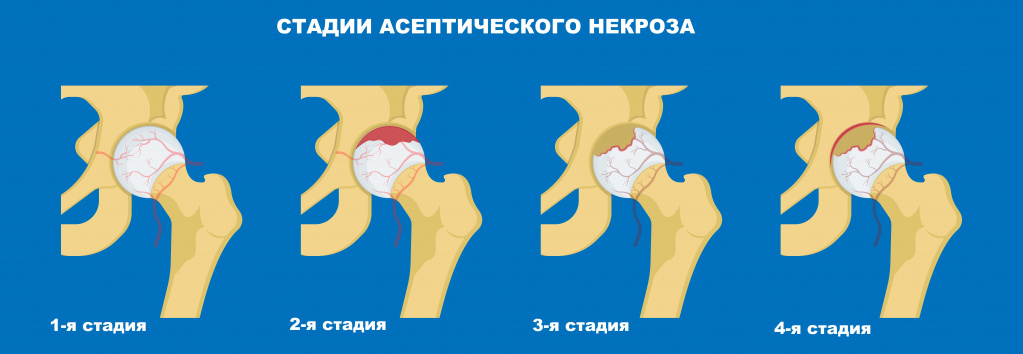
Боль в тазобедренном суставе может возникнуть в результате асептического некроза головки бедра. Заболевание возникает по причине нарушения кровообращения в суставе, связанного с длительным приемом глюкокортикоидных гормонов (их назначают при бронхиальной астме, ревматоидном артрите и ряде других заболеваний), алкогольной зависимостью, тяжелым течением сахарного диабета. Некрозу сустава может предшествовать травма, но в ряде случаев истинную причину установить не удается.
Боль в таком случае интенсивная, возникает при ходьбе и при попытке встать на больную ногу.
![Некроз.jpg]()
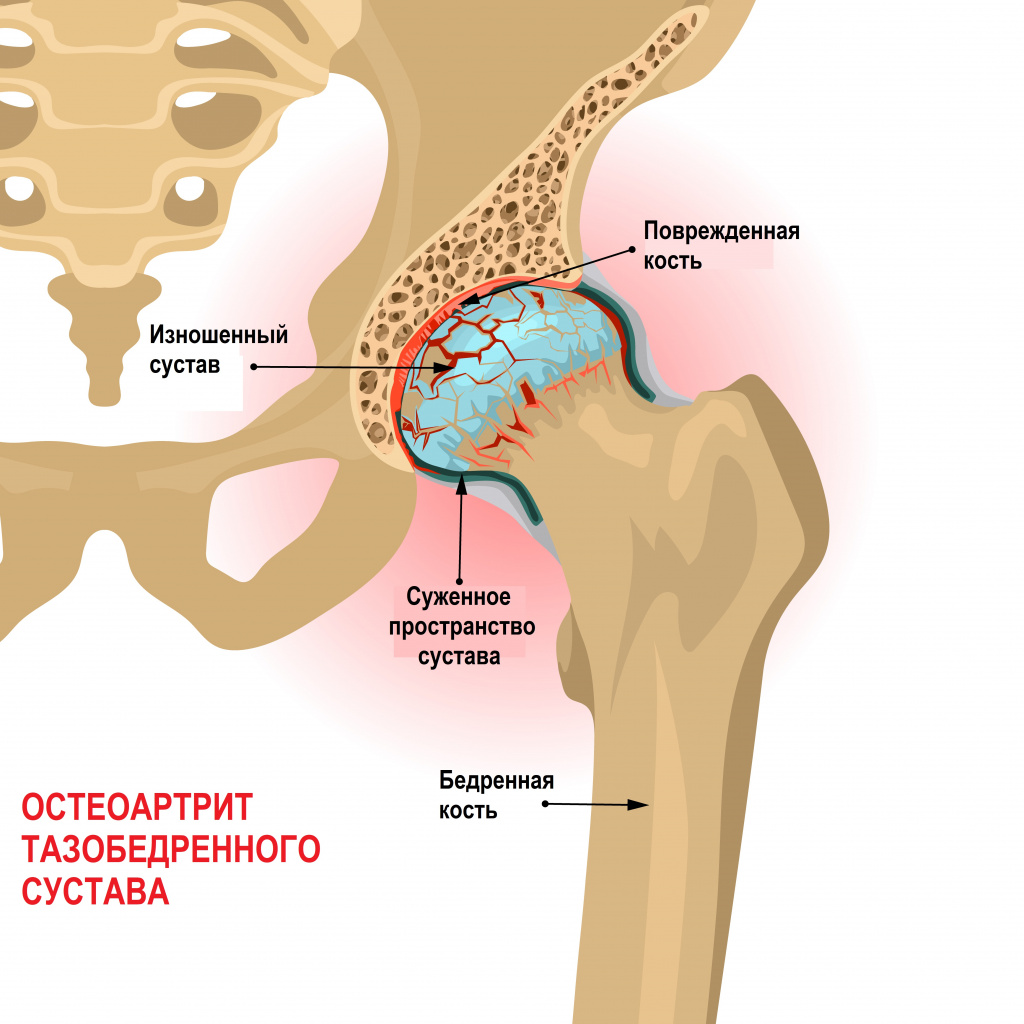
Возрастные изменения могут сопровождаться остеоартритом - изнашиванием хряща, в результате чего он теряет способность защищать суставные поверхности при трении, развивается воспаление и болевой синдром. Пациенты жалуются на боль в паховой области, отдающую в бедро. Усиливается боль при ходьбе и опоре на пораженную конечность.
![Остеоартрит.jpg]()
Для воспаления полости сустава, в которой находится головка бедренной кости, характерна боль в ягодице и тазобедренном суставе, усиливающаяся в лежачем положении на больном боку. Если воспаление носит инфекционный характер, то в начале заболевания у больного отмечается лихорадка, покраснение и припухлость мягких тканей, болезненность при прикосновении к суставу.
Ревматические заболевания сопровождаются общим недомоганием, утомляемостью, небольшим повышением температуры тела, может отмечаться скованность в суставах в утренние часы, которая исчезает через несколько часов, воспаление может затрагивать сразу несколько суставов.
Воспалительные процессы в сухожилиях тазобедренного сустава (тендинит) приводят к выраженной болезненности.
Артрит при туберкулезе часто поражает именно тазобедренный сустав. Для дебюта заболевания характерна легкая хромота, но по мере нарастания воспаления подвижность сустава становится все более ограниченной, появляется боль, припухлость.
У детей и подростков боль в тазобедренном суставе может быть симптомом редкого заболевания, встречающегося чаще у мальчиков, – болезни Пертеса (разновидности асептического некроза головки бедренной кости, причины которого до конца не изучены). Ребенок начинает прихрамывать, жаловаться на боль в коленном и тазобедренном суставе. Заболевание требует длительного консервативного лечения.
- Перелом шейки бедра.
- Асептический некроз головки бедренной кости.
- Остеоартрит.
- Ревматические заболевания (системная красная волчанка, ревматоидный артрит).
- Воспалительные заболевания (тендинит, бурсит).
- Инфекционный процесс.
- Туберкулез.
- Травмы.
- Болезнь Пертеса.
Диагностика и обследования при боли в тазобедренном суставе
Для уточнения диагноза врач может назначить следующие обследования:-
клинический анализ крови с развернутой лейкоцитарной формулой (поможет выявить воспалительные изменения при различных инфекционно-воспалительных заболеваниях);
Одно из основных лабораторных исследований для количественной и качественной оценки всех классов форменных элементов крови. Включает цитологическое исследование мазка крови для подсчета процентного содержания разновидностей лейкоцитов и определение скорости оседания эритроцитов.
Перекос таза – патология, возникающая при механическом повреждении, аномальном развитии опорно-двигательной системы и различных физиологических факторах. Кости таза выполняют важные функции: предотвращают травмирование тазовых органов, поддерживают баланс тела и способствуют равномерному распределению нагрузки. Лечением перекоса таза занимается врач-ортопед.
![изображение]()
Симптомы перекоса таза
Патология характеризуется следующими симптомами:
- болевые ощущения во время движений;
- неустойчивость при ходьбе и частые падения;
- скованность движений;
- боль в спине, шее и плечах, иррадиирующая в ногу;
- болевой синдром в области паха;
- дисфункция мочевого пузыря, кишечника и половых органов;
- боль в коленном суставе и лодыжке.
На фоне перекоса таза может развиться радикулит. Он вызывает головокружение и головную боль, нарушение чувствительности кожи и тошноту.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 28 Января 2022 года
Содержание статьи
Причины
Перекос таза возникает на фоне таких причин:
- ослабление мышц при сидячей работе и малоподвижном образе жизни;
- подъем тяжестей рывком и ношение их в одной руке;
- травмы связок, мышц и костей в области таза;
- перенесенные операции;
- заболевания желудочно-кишечного тракта;
- беременность и роды;
- наличие избыточного веса;
- эмоциональное перенапряжение;
- нарушение осанки;
- межпозвоночная грыжа – сопровождается длительным мышечным спазмом, что приводит к смещению;
- разная длина ног, приводящая не только к смещению таза, но и к его скручиванию.
Поврежденные мышцы при травмах теряюсь эластичность и становятся более плотными и напряженными.
Если пациент не занимается спортом, то у него наблюдается дисбаланс мышц. Некоторые группы мышц начинают ослабевать, а другие пребывают в постоянном напряжении.
К опасным травмам костей таза относятся переломы, при которых происходит разрыв тазового кольца. Если они неправильно срастаются, то у человека смещается таз Нередко перекос таза возникает у тяжелоатлетов и людей, занимающихся пауэрлифтингом.
Диагностика
В первую очередь врач выяснит, при каких обстоятельствах возникло смещение таза и анализирует жалобы пациента, после чего проводит визуальный осмотр с пальпацией болезненных участков. Чтобы поставить точный диагноз, может потребоваться сдача рентгена, компьютерная томография и МРТ позвоночника и костей таза.
Для диагностики перекоса таза в сети клиник ЦМРТ применяют разные методы:
![mrt-card]()
МРТ (магнитно-резонансная томография)
![mrt-card]()
УЗИ (ультразвуковое исследование)
![mrt-card]()
Дуплексное сканирование
![mrt-card]()
Компьютерная топография позвоночника Diers
![mrt-card]()
Компьютерная электроэнцефалография
![mrt-card]()
Чек-ап (комплексное обследование организма)
К какому врачу обратиться
Смещение тазовых костей лечит ортопед. Он поставит точный диагноз, определит степень патологии, назначит лечение. Даст рекомендации по рациону и образу жизни. Если болезнь сопровождается сильными болями, понадобится консультация невролога.
![doc-img]()
Скульский Сергей Константинович
![doc-img]()
Ключкина Екатерина Николаевна
![doc-img]()
Хачатрян Игорь Самвелович
![doc-img]()
Шехбулатов Арслан Висрадиевич
![doc-img]()
Тремаскин Аркадий Федорович
![doc-img]()
Савичкин Алексей Серафимович
![doc-img]()
Ефремов Михаил Михайлович
![doc-img]()
Ульянова Дарья Геннадьевна
![doc-img]()
Шантырь Виктор Викторович
![doc-img]()
Булацкий Сергей Олегович
Бортневский Александр Евгеньевич
![doc-img]()
Бурулёв Артём Леонидович
![doc-img]()
Коников Виктор Валерьевич
![doc-img]()
Шайдулин Роман Вадимович
![doc-img]()
Саргсян Арцрун Оганесович
![doc-img]()
Ливанов Александр Владимирович
![doc-img]()
Соловьев Игорь Валерьевич
![doc-img]()
Кученков Александр Викторович
![doc-img]()
Аракелян Севак Левонович
![doc-img]()
Молотков Мерген Лиджиевич
Лечение перекоса таза
При перекосе таза врач назначает противовоспалительные препараты и обезболивающие средства. Если пациента беспокоит сильная боль, то потребуется кратковременный прием анальгезирующих лекарств и применение лечебных мазей.
В курс лечения также входят физиопроцедуры, мануальная терапия, лечебная гимнастика для укрепления мышц поясницы и области таза, массаж. Упражнения ЛФК травматолог подбирает сам, ориентируясь на индивидуальные особенности больного. Если мануальная терапия провоцирует выраженный болевой синдром, то можно заменить ее на регулярные занятия йогой. Помимо положительного действия на кости таза йога помогает нормализовать эмоциональное состояние.
Если перекос таза выявлен у ребенка, то требуется незамедлительное лечение. Оздоровительные процедуры в таком случае занимают еще больше времени. Они направлены на нормализацию деформированных частей тела. К эффективным физиопроцедурам для детей относятся лечения грязями, массаж, водолечение и лечебная гимнастика.
Если у пациента диагностировали межпозвоночную грыжу, то ему назначают точечный массаж, иглорефлексотерапию и гирудотерапию. Современным методом реабилитологии считается кинезитерапия. Ее суть заключается в выполнении пациентом специальных упражнений для восстановления функционирования суставов, связок и мышц. Также потребуется прием нестероидных противовоспалительных средств в течение 15-20 дней. При повышении рекомендуемых дозировок и срока приема возможно появление побочных эффектов в виде дисфункций желудка и кишечника.
Если консервативное лечение не помогло, то врач проводит рентген-контролируемую блокаду. В область сжатого нервного корешка вводят через иглу раствор гормонов и обезболивающих средств. Процедура проходит под местной анестезией. Спустя пару часов после нее пациента выписывают, поскольку состояние намного улучшается.
В случае, если болевой синдром не проходит ни под действием медикаментов, ни после эпидуральных блокад, врач назначает микродискэктомию. В ходе операции хирург использует микроинструменты и микроскоп и удаляет грыжу без травмирования окружающих тканей.
![]()
Застой крови в малом тазу — не заболевание, а состояние, которое может служить развитием недугов органов малого таза.
— Всему виной проблема гиподинамии (малоактивного образа жизни) сегодня. Причем он наблюдается как среди пациенток, так и среди нас, врачей. Многие работают, сидя за компьютерами весь день.
Доктор объясняет, что все это ведет к застою крови в малом тазу, сосуды сдавливаются, нарушается кровообращение органов малого таза. Страдает мочеполовая система человека. Если говорить о женщине, то это матка, мочевой пузырь, прямая кишка.
— Все эти органы выполняют разные функции, но есть общая — система кровообращения. Органы получают кровь из одних и тех же сосудов.
О взаимосвязи мочеполовой системы
Система кровоснабжения в органах малого таза имеет несколько особенностей. Первая — анастомоз (густая сеть сосудов, соединенных друг с другом). Вторая — отсутствие клапанной системы (как, например, в руках и ногах). Основная функция клапанов — пропускать кровь к сердцу и предотвращать обратное течение.
![]()
С другой стороны, если есть инфекционный фактор, то за счет анастомозов он быстро распространяется на соседние органы. С матки на мочевой пузырь, на прямую кишку или наоборот.
Застой крови в малом тазу — просто состояние или симптом заболевания?
— Все зависит от конкретной ситуации. У многих женщин есть анатомическая особенность — загиб матки кзади. При этом может нарушаться приток и отток крови, что приводит к ее застою в малом тазу и болевым ощущениям.
При наличии воспалительных процессов болевые ощущения будут симптомом этого заболевания.
Способы лечения должен подбирать врач, самотерапия не поможет, а лишь ухудшит состояние.
О том, что такое синдром эконом-класса
— Сегодня в мире весьма распространено такое явление, как синдром экономического класса или тромбоз путешественника.. Наше тело часто подолгу находится в вынужденном положении — в машине, самолете, поезде. В результате происходит тромбоз глубоких вен вплоть до летального исхода.
О том, почему женский организм предрасположен к застою крови больше
Женский организм имеет ряд своих особенностей. К примеру, частые изменения гормонального фона. Когда наступает беременность, количество гормонов в организме изменяется.
— Колебания гормонального фона наблюдаются также после родов и в период менопаузы. По сути, на протяжении всей жизни женщины.
— Все это предрасполагающие факторы к варикозному расширению вен (в том числе в органах малого таза), что опять же ведет к проблемам в женском здоровье.
Женщины страдают от застоя крови в органах малого таза и варикозного расширения вен в 2-3 раза чаще мужчин, что объясняется наличием изменяющегося гормонального фона.
О возрасте и проблеме
Причем наличие проблемы и последствий от нее не зависят от возраста. У представительниц прекрасного пола репродуктивного возраста частые вопросы возникают в связи с тем, что они вынашивают беременность и сталкиваются со сложным послеродовым периодом.
![]()
— В менопаузе проблема существует из-за изменения гормонального фона. Идет относительный недостаток гормонов, что способствует расширению сосудов.
О причинах застоя крови в малом тазу
— Один из них — прием гормональных оральных контрацептивов. Все дело в том, что они содержат эстрогены, которые сужают сосуды и увеличивают свертываемость крови. С другой стороны современные препараты очень близки по строению к гормонам, которые вырабатывают яичники.
Они назначаются здоровым женщинам с целью контрацепции (при отсутствии тромбозов и варикозного расширения вен). Тогда и риск от их приема — ничтожен.
Варикозное расширение вен — генетически предрасположенное заболевание. Оно связано с нарушением эластичности сосудистой стенки. Также может служить причиной застоя крови в малом тазу.

Читайте также: