Как сделать пальцы длиннее и тоньше операция
Добавил пользователь Владимир З. Обновлено: 08.10.2024
Думая о руках пожилого человека, мы почти неизбежно представляем узлистые пальцы, истонченные в фалангах, но как бы припухшие в суставах. Немногие задумываются, что это не просто признак естественного старения организма, а симптом настоящего заболевания - остеоартроза пальцев рук. И уж тем более не каждому известно, что это заболевание способно “состарить” руки и в двадцать пять, и в тридцать лет, из-за чего даже написание простой записки или скручивание крышечки с бутылки становится болезненным и трудным заданием. Как сохранить мелкую моторику пальцев, кто находится в группе риска и что делать при артрозе пальцев рук, если он уже начался - об этом читайте далее.
Деформирующий артроз пальцев рук
Пястно-фаланговые и межфаланговые суставы человека испытывают постоянную нагрузку, ведь для нормального качества жизни ему приходится совершать движения мелкой моторики ежеминутно - от простых хватательных (взять яблоко, открыть дверь, удержать столовый прибор) до очень мелких и сложных (они определяют почерк человека, его способность к шитью и вязанию, игре на инструментах, и многое другое). Чем интенсивнее нагружаются пальцы, тем большему износу подвергается хрящевая ткань, которая покрывает головки фаланговых костей, образуя суставную поверхность. Эта хрящевая прослойка, омываемая синовиальной жидкостью, позволяет костям не тереться друг о друга при движении, а как бы скользить, а также играет роль естественного амортизатора (например, при ударных движениях, без которых невозможно набирать текст на клавиатуре).
По различным причинам, которые мы рассмотрим ниже, межфаланговые хрящи подвергаются износу. Чаще всего процесс происходит следующим образом:
Пористая хрящевая ткань испытывает нагрузку, при которой суставная смазка как бы “выдавливается” из нее, обеспечивая хорошую подвижность сустава. В норме после этого происходит восстановление - хрящ снова напитывается влагой в спокойном состоянии. Но если нагрузка чрезмерна или питание хряща нарушено, он начинает пересыхать и растрескиваться. Это приводит к снижению его эластичности и функциональности.
Неспособная сопротивляться трению, пересушенная хрящевая ткань начинает постепенно изнашиваться и истончаться, обнажая головки костей. Поскольку суставная поверхность не справляется с поставленной задачей в полной мере, нагрузку, предусмотренную для хряща, начинают испытывать кости, мышцы и связки - практически весь ортопедический аппарат пальца или даже целой кисти. Чтобы увеличить площадь суставной поверхности и не дать ей стираться и дальше, организм начинает “достраивать” на пораженном участке остеофиты - костные наросты, которые могут иметь скругленную и даже шипообразную форму. В народе этот процесс также называют “отложением солей”, что не вполне корректно, т.к. речь идет о разрастании костной ткани.
Появление остеофитов приводит к снижению подвижности - пальцы хуже гнутся, а справляться с обычными ежедневными обязанностями так же ловко, как раньше, уже не выходит. При этом костная ткань не имеет собственного механизма защиты от трения, а потому остеофиты периодически откалываются и повреждают прилегающие ткани, вызывая боль и воспаление. Кроме того, при этом образуются микроскопические трещины, которые снижают прочность кости и делают ее хрупкой - поэтому при артрозе и остеоартрозе нередки переломы пальцев даже от не слишком сильных ударов. Когда остеофит, компенсирующий недостаточную функцию сустава, отламывается, на его месте вырастает другой - со временем процесс только усугубляется вместе с дисфункцией хряща.
Сильный износ суставных поверхностей, изменение формы костей приводят к перестройке всей кисти, хроническом воспалению и болям. Кисть деформируется вплоть до полной неспособности даже обхватить пальцами кружку.
От артрита артроз, который также называют остеоартрозом или остеоартритом (все это - синонимы) отличается в первую очередь разрушением сустава и хроническим течением болезни. В то время как артрит подразумевает только наличие острого воспалительного процесса, затрагивающего хрящевую ткань. При артрозе в дегенеративно-дистрофический процесс вовлекается суставная сумка, синовиальная оболочка, субхондральная кость, а также связки и мышцы. Также при артрите боль обычно резкая и сильная, появляется в ночное время. Тогда как артроз дает о себе знать днем, на ранних стадиях - не слишком выраженными ноющими болями.
Наиболее распространенными формами артроза на данный момент считаются: ризартроз, в который вовлекается большой палец руки, и полиартроз, поражающий сразу несколько межфаланговых суставов.
Помните: на ранних стадиях болезни разрушение костей еще можно предотвратить и вывести артроз в стойкую ремиссию с сохранением качественной биомеханики кистей рук.
Причины артроза мелких суставов рук
В группу риска зачастую попадают люди, в роду у которых уже были заболевания артрозом пальцев рук. Плотность хрящевой ткани и скорость метаболических процессов в ней предопределяется генетически, а потому склонность к развитию заболевания может быть наследственной. Также болезнь поражает женщин постклимактерического возраста примерно в 10 раз чаще, чем их ровесников-мужчин.
Вероятность артроза возрастает в связи с профессиональными и бытовыми нагрузками - наборщики текста, хирурги, массажисты, пекари, доярки, токари и фрезеровщики, пианисты, спортсмены и другие профессионалы, которые “работают руками” часто раньше других отмечают у себя неприятные симптомы.
Развитию артроза пальцев рук способствует:
быстрый износ и/или недостаточная регенерация хрящевой ткани;
метаболические нарушения, проблемы с эндокринной системой, системные аутоимунные заболевания (сахарный диабет, ревматоидный артрит, подагра);
отсутствие нормального отдыха и разминки на рабочем месте, избыточные упражнения с гантелями;
нарушения сна и хронический стресс;
возрастные гормональные изменения;
врожденные дефекты кисти;
травмы кисти, пальцев и лучезапястного сустава;
переохлаждение, работа с вибрирующими инструментами и другие неблагоприятные факторы;
септические и специфические (туберкулез, хламидиоз, сифилис) инфекционные заболевания;
хроническое обезвоживание (привычка пить мало);
дисбалансная диета с недостатком витаминов D, E, K и минералов.
Симптомы артроза пальцев рук
Симптомы и лечение артроза суставов пальцев рук могут значительно отличаться в зависимости от стадии заболевания и восприятия пациента. Нередко легкий дискомфорт в области суставов, повышенная утомляемость мышц списывают на усталость и игнорируют до появления постоянных мучительных болей. Но чем раньше будет начато лечение, тем полнее сохранится функциональность пальцев в преклонном возрасте и тем выше будет качество жизни в последующие годы.
Первая стадия. Заболевание начинается с чувства ломоты в руках, онемения или покалывания, иногда - проявляет себя стреляющими болями. Выполнять повседневные обязанности становится сложнее - пальцы быстрее устают, в суставах появляется сухой и грубый хруст (не путать со “здоровым” звонким!), щелчки при сгибании. Хочется дать рукам отдохнуть. Боль ощущается обычно только во время нагрузки. В расслабленном состоянии пальцы еще некоторое время ноют и причиняют дискомфорт. Все чаще наблюдается скованность движений, перед занятиями, требующими ловкости рук, появляется необходимость “разогревать”, разминать пальцы. Суставы становятся припухшими. При наличии сердечно-сосудистых заболеваний руки начинают реагировать на смену погоды.
Вторая стадия. На этом этапе происходит сильное сужение суставной щели (вплоть до 50%), нарастает воспалительный процесс. Кожа над суставами часто становится горячей. Боль имеет тенденцию к непрерывности, может не прекращаться даже по ночам. После работы и по утрам наблюдается отечность, одеревенелость пальцев. Фаланги заметно утолщаются, а связки укорачиваются, в движениях появляется неуклюжесть, из-за которых манипуляции с мелкими предметами (иглы, нитки, небольшие монеты и пуговицы) даются сложнее. По бокам суставов появляются характерные утолщения соединительной ткани (т.н. узелки Гебердена и Бушара), заполненные синовиальной жидкостью - кисты особенно хорошо видно при взгляде с тыльной стороны ладоней. Тактильная и температурная чувствительность пальцев сильно снижается. Расслабить руки без теплых ванночек становится практически невозможно - мышцы находятся в постоянно напряжении. Амплитуда произвольных движений заметно сокращается, появляются спазмы.
Третья стадия. На последней стадии болезни пальцы практически не гнутся, может появиться анкилоз, стойкие контрактуры. Боль носит постоянный, изнуряющий характер, нередко вызывает у пациентов подавленность. Фаланги пальцев между суставами становятся тоньше из-за дистрофии мышечной ткани. Даже простые бытовые задачи - например, удержание чашки, - практически недоступны больному. Ему требуется помощь окружающих. Деформация суставов и изменение формы кисти хорошо заметны. В запущенных случаях возможны некротические изменения в тканях.
Если Вы хотите пройти экспресс-тест и понять, стоит ли переживать, Вам будет полезна статья о симптомах и лечении остеоартроза. Однако лучшим решением будет обращение к ревматологу или ортопеду при первой возможности - только клинические методы диагностики помогут окончательно подтвердить или опровергнуть диагноз.
Лечение артроза пальцев рук
Сдерживание артроза пальцев рук на ранних стадиях позволяет полностью устранить внешние симптомы заболевания, которые влияют на качество жизни. Однако терапия носит комплексный, многовекторный характер - она включает не только применение фармацевтических средств, но и физическое воздействие, и даже эрготерапию. Для борьбы с хроническим заболеванием иногда требует пересмотреть диету, распорядок дня, условия труда и организацию рабочего места.
Медикаментозное лечение
Лечение остеоартроза пальцев рук, как правило, начинается с устранения болевого синдрома, для которого применяется обездвиживание руки при помощи шины или ортопедического бандажа и анальгезирующие таблетки, кремы и мази. Режим покоя способствует регидратации хряща, восстановлению его эластичности. При наличии сильного воспаления и отека, которые нарушают трофику (питание) тканей врач назначает нестероидные противовоспалительные средства (НПВС), которые восстанавливают кровообращение в пальцах. По показаниям выписываются стероидные гормоны. Артроз, вызванный инфекционным артритом, требует местного введения антибиотиков.
Прием хондропротекторов зарекомендовал себя в качестве одной из эффективнейшей мер на любой стадии заболевания. Хондроитина сульфат и глюкозамин необходимо употреблять курсами, порядка 6 месяцев в году - эффект появляется спустя несколько месяцев и носит долгосрочный характер.
Если предложенное лечение не помогает устранить боли, анальгетики могут вводиться непосредственно в сустав при помощи инъекции. Нередко эта процедура подразумевает использование специальных лекарственных смесей, которые содержат также хондропротекторы, гиалуроновую кислоту, обогащенную тромбоцитами плазму крови (PRP-терапия) и другие средства, направленные на регенерацию хрящевой ткани и устранения трения.
Хирургическое вмешательство при артрозе рук
На последних стадиях заболевания по показаниям может быть проведена операция. Как правило, это промывка сустава и устранение остеофитов, реконструкция или формирование разрушенного сустава, его стабилизация (сращение) или эндопротезирование (пока что достаточно непопулярная мера в хирургии мелких суставов рук).
Физиотерапевтическое лечение
В большинстве случаев заболевание хорошо поддается и консервативному физиотерапевтическому лечению - однако, оно проводится только в стадии ремиссии, после снятия воспаления. Аппаратные методы лечения деформирующего артроза пальцев рук включают электрофорез, ударно-волновую, УВЧ, импульсную, магнитотерапию и прочие. Эффективна также иглорефлексотерапия.
Пациентам рекомендован лечебный массаж и самомассаж, который помогает бороться с мышечным напряжением и спазмами, благотворно влияет на состояние связок, обмен веществ в кисти и пальцах, а также амплитуду произвольных движений. Для самостоятельного массажа достаточно:
растереть ладони друг о друга, пока кожа не станет теплой;
растереть каждый палец от основания к кончикам;
прокрутить каждый палец в несильно сжатом кулаке, словно точите карандаш;
быстро сгибайте и разгибайте пальцы в течение 30 секунд, избегая сжимать их в кулаки;
сложите ладони вместе и упритесь кончиками пальцев друг в друга, хорошо продавливая их в течение 1-2 минут.
Включает лечение артроза пальцев рук и гимнастику. Используйте в разминках резиновые мячики и специальные кистевые эспандеры, специальные кубики и другие приспособления для развития мелкой моторики. Не лишней будет и лепка из глины или пластилина. Это поможет сохранять мышцы в тонусе и воспрепятствует образованию крупных остеофитов.
Также дома можно делать теплые ванночки с водой (в нее стоит добавить морскую соль, эфирные масла, отвары трав), парафином или чистым песком - прогревание составов ускорит выведение продуктов распада и обеспечит быстрый доступ питательных веществ.
Диета при артрозе пальцев рук
Пациентам рекомендуется соблюдать нестрогую диету, которая исключает копченые, слишком соленые блюда, алкоголь, а также пищу с искусственными красителями, стероидами, консервантами. Особенно важна диета в терапии метаболических артрозов - в этом случае ее полностью определяет лечащий врач. Как правило, больным рекомендуют блюда, богатые животным и растительным коллагеном и другими желирующими веществами. Пища должна содержать минимум “пустых” калорий и полностью обеспечивать суточную потребность организма в витаминах, макро- и микроэлементах. Крайне важно употреблять достаточное количество воды с электролитами - например, минеральной или изотонического напитка.
Врожденные деформации конечностей отличаются не только тяжестью коррекции нарушений, но и сложным процессом реабилитации. Формируясь еще во внутриутробном периоде, аномалии развития рук или ног в дальнейшем частично ограничивают рост и развитие ребенка. А, как известно, восстановить утраченную функцию всегда легче, чем обучиться новому навыку.
Сложность коррекции врожденных аномалий заключается и в том, что до времени закрытия зон роста (14-18 лет) операции нежелательны. Но по индивидуальным показаниям возможно исправление дефекта у детей более раннего возраста.
Предотвратить дальнейшее прогрессирование некоторых заболеваний и избежать осложнений возможно консервативным способом посредством лечебной физкультуры и специфической диеты. Возвращение нормальных пропорций телу возможно посредством антропометрической косметологии – метода, позволяющего человеку вести полноценный образ жизни и избавиться от психологического дискомфорта.
Коррекция врожденных деформаций рук или ног осуществляется с помощью методики, разработанной Г.А.Илизаровым и усовершенствованной волгоградскими врачами-ортопедами.
Коррекция деформации конечности сводится к нескольким этапам:
1. Наложение и фиксация с помощью спиц ортопедического аппарата и рассечение кости в строго определенном месте. Именно здесь в последующем начнется образование костной мозоли.
3. Выпрямление ног закончено, они приведены к необходимой форме, искривление сглажено. Теперь требуется фиксация положения костных отломков, т.е. непосредственное образование мозоли и ее дальнейшее окостенение. Период длительный, местами не очень приятный, но приближение к исполнению заветной мечты этого стоит.
4. Период реабилитации, во время которого выполнение всех инструкций врачей приближает день выписки, требует нагрузок. Причем строго дозированных. Идеальными видами спорта, помимо ходьбы, является плавание. Именно в воде распределение нагрузки на мышцы происходит максимально равномерно.
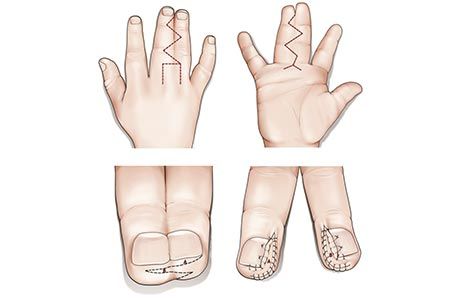
Синдактилия, операция при которой является неизбежной, является врождённой аномалией развития рук и ног, характеризующейся полным или неполным сращиванием двух и более пальцев кисти или стопы. Хирургическое вмешательство при ней направлено на их разделение и может проводиться с применением различных методик, подбор которых осуществляется с учётом сложности дефекта, развитости пальцев и других факторов.
Согласно медицинской статистике, на долю синдактилии приходится около 50% всех врождённых аномалий верхних конечностей. Она встречается один раз у двух-трёх тысяч новорождённых и может сочетаться с другими деформационными нарушениями верхних и нижних конечностей. Более чем в половине случаев у детей с этой патологией выявляются заболевания опорно-двигательного аппарата.
проведение операции, анестезиологическое пособие, пребывание в дневном стационаре, послеоперационное наблюдение лечащим хирургом.
Операция при синдактилии в Москве
Пройти операцию при синдактилии пальцев рук и ног в Москве приглашает отделение детской хирургии ЦЭЛТ. Мы работаем на отечественном рынке платных медицинских услуг уже более двадцати пяти лет и проводим лечение и диагностику в соответствии с международными стандартами.
Вашим ребёнком будут заниматься опытные детские хирурги, имеющие высшую квалификационную категорию. За их плечами — десятилетия опыта работы и сотни успешно проведённых операций. Хорошее знание детской психологии позволяет им быстро найти общий язык с маленькими пациентами. Правильный настрой малыша играет важную роль, поскольку оказывает влияние на результат операции.
Операции при синдактилии ног и рук предшествует тщательная диагностика. Наша многопрофильная клиника располагает мощной диагностической базой, позволяющей провести всесторонние исследования, выявить противопоказания, определить объём вмешательства и составить его план. В процессе применяются особые анестетические препараты, разработанные специально для детского организма. Они не наносят ему вреда, но при этом обеспечивают желаемый эффект, исключая любые болевые и дискомфортные ощущения.
Врачи, выполняющие операцию при синдактилии:
Причины синдактилии и её классификация
Специалисты выделяют врождённую и приобретённую синдактилию. Первая является наиболее распространённой и формируется в процессе внутриутробного развития плода. Её инициирующие факторы заключаются в следующем:
- Генетическая предрасположенность, передаваемая от родителей;
- Бесконтрольный приём фармакологических препаратов беременной на ранних сроках;
- Воздействия на организм беременной женщины токсического характера;
- Облучение рентгеновскими лучами;
- Перенесённые во время беременности инфекции.
Что касается приобретённой синдактилии, то она появляется как осложнение после сильных ожогов. Классификация заболевания в ортопедии основана на различных параметрах, ознакомиться с которыми можно в нашей таблице ниже:
- Сращение третьего и четвёртого пальцев рук и удвоение четвёртого пальца;
- Сращены четвёртый и пятый палец стоп наряду с удвоением пятого пальца.
Показания к операции при синдактилии пальцев ног и рук
Больной с синдактилией верхних конечности испытывает психологический дискомфорт из-за косметического дефекта. Он может жаловаться на ощущение себя неполноценным, испытывать дефицит общения и уверенности в себе. Помимо этого, заболевание ограничивает нормальные движения не только пальцев, но и всей конечности. В результате ребёнок отстаёт в развитии, его психомоторные, интеллектуальные, речевые способности затормаживаются, что препятствует обучению и в будущем не позволяет нормально самореализоваться.
Что касается синдактилия ног, то и здесь присутствует дискомфорт. Несмотря на то, что дефект можно скрыть обувью, существует ряд областей, в которых больные этим заболеванием чувствуют себя неполноценными. Они отказываются посещать тренажёрные залы и бассейны, сауны и пляжи. В то же время аномалия пальцев ног достаточно редко бывает осложнена функциональными нарушениями, поэтому чаще всего поводом для визита к врачу является желание пациента устранить косметический дефект.
При простой форме операция показана в возрасте от одного до двух лет, при сложной — от пяти месяцев до одного года. Такое ранее проведение исключит отставание в общем развитии и развитие осложнений в виде вторичных деформаций.
Лечение синдактилии
Лечение синдактилии возможно исключительно хирургическим путём. Из-за разнообразия форм, типов и видов заболевания оптимальную методику подбирают строго индивидуально, учитывая его особенности в каждом отдельном случае. Оперативное вмешательство не только направлено на устранение косметического эффекта, но и позволяет улучшить функции поражённой конечности. При сложных формах оно требует проведения нескольких пластических операций, корректирующих кожный покров, мягкие ткани и кость.
Разрабатывая план операции, хирург принимает во внимание тот факт, что разъединение пальцев должно осуществляться по этапам. Так, если имеет место синдактилия всех или нескольких пальцев, прежде всего отделяют первый и пятый, потом — второй и третий и только после этого — третий и четвёртый. Такой подход оправдан, поскольку исключает риск отмирания в случае если во время инвазии будет повреждён крупный кровеносный сосуд.
Ещё один принцип, которым руководствуются хирурги, — исключение натяжения раневых краёв, кожа должна быть сопоставлена свободно. В противном случае сформируются грубые, некрасивые рубцы и перетяжки, причём последние не позволят пальцам развиваться нормально и приведут к появлению контрактур.
Несмотря на то, что чёткой систематизации операций при синдактилии не существует из-за разнообразия дефектов, можно выделить пять их основных групп. Они представлены рассечением:
- тонкой связки между пальцами без коррекции кожного покрова;
- кожной перепонки с пластикой местными тканями;
- сросшихся между собой пальцев с пластикой кожи расщеплённым лоскутом;
- сросшихся между собой пальцев с мероприятиями кожной ластики с применением местных тканей и тканевых трансплататов, взятых с другого участка тела;
- со многими этапами и проведением кожной, мышечной, костной пластики.
Через полмесяца после вмешательства начинают восстановительное лечение с применением консервативных методик: массажа кистей/стоп, лечебной физкультуры, электростимуляции, аппликаций.
Хотите быть уверены, что хирурги сделают всё зависящее от них и приложат все усилия к тому, чтобы добиться наилучших результатов при синдактилии? Обращайтесь в ЦЭЛТ!
На первом этапе необходимо было удалить сшитый и укороченный сгибатель, установить силиконовую трубку, вокруг которой будет формироваться новый канал. Удаленный сгибатель ни в коем случае не выбрасывается, а используется для восстановления кольцевидной связки вокруг основной фаланги.
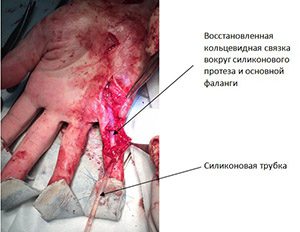
Операция выполнена в амбулаторных условиях под местной анестезией без наложения жгута, пациенту не пришлось ни дня проводить в больнице.
После заживления кожи палец выглядел так:
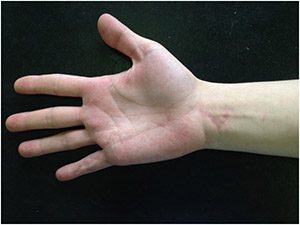
На ладони рубцы как правило не сильно заметны. V-образный доступ на запястье – это место, где заканчивается силиконовая трубка.
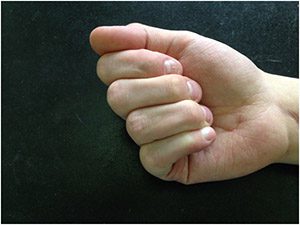
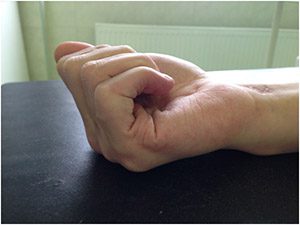
Как видно на фотографиях, палец очень хорошо сгибается, но это возможно только при помощи внешней силы (вторая рука или соседний палец).
На видео это отлично видно:
Во время второй попытки второго этапа обошлось без приключений и замена силиконовпого протеза на сухожилье длинной ладонной мышцы прошла в штатном режиме.
Благодаря отсутствию седации и жгута можно видеть активные движения непосредственно на операционном столе. Это позволяет точно выверить длину сухожилья для полного объема движений.
Спустя 6 недель после реабилитации пациент демонстрировал отличные активные движения в мизинце:
Вот так маленькая рана может обернуться длительным и сложным лечением. Берегите свои пальцы, а если не получилось, то не пугайтесь длинного и трудного пути к выздоровлению.

Читайте также:
 webdonsk.ru
webdonsk.ru