Как сделать компресс при фарингите

Хронический фарингит – хроническое воспалительное заболевание слизистой оболочки глотки и ее лимфоидной ткани.

Причинами развития хронического фарингита могут быть:
- неправильное лечение острого фарингита
- хронический тонзиллит
- хронические заболевания носа и околоносовых пазух (синусит, гайморит)
- длительное применение сосудосуживающих капель
- раздражающие вещества, пыль, дым, злоупотребление курением и алкоголем
- заболевания внутренних органов (холецистит, панкреатит, хронический гастрит и дисбактериоз кишечника)
- назофарингит
По локализации процесса принято различать:
- мезофарингит
- назофарингит
- гипофарингит
По виду хронический фарингит делят на:
- простой (катаральный) фарингит
- гипертрофический (гранулезный) фарингит
- атрофический или субатрофический фарингит
Чаще всего симптомы заболевания появляются после переохлаждения организма, по-этому в быту довольно часто назофарингит называют простудой
Разные виды болезни требуют разных терапевтических методов:
- Катаральный
- Гипертрофический
- Атрофический
- Субатрофический
Простой (катаральный) фарингит
При заболевании катаральным фарингитом рекомендуются частые полоскания горла щелочными растворами, смазывание слизистых оболочек раствором Люголя или протарголом.
Для достижения стойкого и быстрого эффекта необходимо сочетать применение местного медикаментозного лечения с лазеротерапией.
Применение курсового светолечения терапевтическим лазером позволяет восстановить защитную и антибактериальную функции слизистой ротоглотки. При частых обострениях фарингита показано применение 3-5 сеансов фотодинамической терапии.
Катаральная форма – самая распространенная
Гипертрофический фарингит
При гипертрофическом фарингите жалобы больного сходны с жалобами при катаральной форме заболевания, но в данном случае слизистого отделяемого больше и оно более вязкое, что вызывает дискомфорт, поскольку необходимо постоянно отхаркиваться, что может спровоцировать приступ рвоты.
При этом виде фарингита на слизистой оболочке глотки есть лимфоидные скопления (группы фолликулов), которые резко выражены.
В случае большого скопления и увеличения в размерах эти фолликулы превращаются в гранулы, и заболевание обозначается как гранулезный хронический фарингит.
При гипертрофическом фарингите также рекомендованы щелочные полоскания горла, еще полезны ингаляции с эфирными маслами лекарственных трав (шалфея, ромашки и эвкалипта).
Гипертрофический гранулезный фарингит имеет характерный симптом – чувство щекотания в горле, остальные его симптомы сходны с симптомами гипертрофического фарингита.
Лечение гранулезного фарингита может быть терапевтическим и хирургическим
Терапевтическое – аналогично лечению катарального хронического фарингита.
Хирургическое вмешательство проводится с помощью радиоволны или лазерного луча. При хирургической операции удаляются сами гранулы, но для полного излечения патологии, поэтому после удаления гранул все равно требуется медикаментозное лечение.
Больному следует отказаться от курения.
Атрофический фарингит
Атрофический фарингит является финальной стадией хронического фарингита. Кроме того, данное заболевание может возникать самостоятельно на фоне дистрофических заболеваний желудочно-кишечного тракта.
При атрофическом фарингите слизистый секрет становится очень вязким и высыхает в корки, которые доставляют человеку значительный дискомфорт – они находятся в носоглотке, откуда выделяются фрагментами или целыми слепками.
При атрофическом фарингите слизистая оболочка глотки сухая и бледная, сквозь нее хорошо видны кровеносные сосуды, лимфоидные гранулы состоят из рубцовой соединительной ткани.
Глоточный рефлекс может полностью исчезнуть, это говорит о том, что при атрофическом фарингите поражаются нервные окончания.
Лечение атрофического фарингита является длительным, его эффективность зависит от степени атрофии, общего состояния организма и от причины, которая привела к возникновению данной патологии.
Атрофический фарингит имеет два направления в лечении – общее и местное.
Местное лечение атрофического фарингита направлено на повышение активности железистого аппарата слизистой глотки, что должно привести к усиленной выработке слизи и увеличению в ней репаративных биологически активных веществ.
Общее лечение атрофического фарингита направлено на повышение иммунитета.
Самолечение не поможет. Оно не эффективно и опасно
Субатрофический фарингит
Субатрофический фарингит, как и другие виды, не сопровождается повышением температуры, однако его лечение требует применения антибактериальных средств.
При субатрофическом фарингите данные препараты назначаются в виде таблеток, леденцов, ингаляций или полосканий. Они должны обладать широким спектром антибактериального действия и гипоаллергенностью.
При лечении субатрофического фарингита рекомендовано смазывать горло персиковым маслом или маслом шиповника. Эти масла способствуют регенерации слизистой оболочки глотки.
Для лечения субатрофического фарингита широко применяются сборы для полоскания:
- 10 г листьев ежевики, 10 г цветков акации, 5 г цветков календулы. Эту смесь залить двумя стаканами кипятка, настоять в течение часа и использовать для ингаляций
- 3 г зверобоя, 5 г крапивы, 5 г листьев малины, 10 г мяты перечной, залить 500 мл кипятка, настоять в течение часа. Принимать через полчаса после еды по 2 столовые ложки, предварительно добавив 5 капель спиртовой настойки прополиса
Применение средств народной медицины - строго по согласованию с лечащим врачом.
У нас безопасно в период пандемии
Почему стоит обратиться в нашу клинику?
- Средняя оценка наших специалистов на портале DocDoc – 9,4 из 10
- Нам доверяют и мы оправдываем Ваше доверие – 100+ хороших отзывов на ресурсах Яндекс.карты, Google.карты, ПроДокторов, DocDoc и др.
- Мы внимательны к Вам и не упускаем детали – средняя продолжительность первичного приёма 43 минуты
- У нас комфортно – есть парковка, wi-fi, чай, кофе и вкусное печенье
- Мы хотим Вам помочь и всегда на связи – наши доктора отвечают на Ваши вопросы в Instagram и WhatsApp
Запишитесь на приём прямо сейчас! Не откладывайте здоровье на потом!
Отзывы
Лицензии
Акции
Понедельник - суббота с 9:00 до 21:00
Сайт носит исключительно информационный характер и не является публичной офертой, определяемой положениями ч. 2 ст. 437 Гражданского кодекса Российской Федерации. Для получения подробной информации о стоимости услуг, пожалуйста, обращайтесь к администратору клиники.
Вы можете оставить заявку, чтобы мы вам перезвонили, заказать услугу или задать вопрос.
Мы заботимся о вашей безопасности и теперь предоставляем онлайн консультации по всем основным направлениям. Вы можете оставить заявку в этой форме, а стоимость уточнить здесь.
После проверки Ваш отзыв будет размещен на данной странице. уточнить здесь
Оператор, получающий согласие субъекта персональных данных:
- Операторами, получающими согласие субъекта персональных данных, является: ООО "Клиника 7Я"
Цели обработки персональных данных:
- создание условий для обеспечения гарантий прав граждан на получение медицинской помощи в соответствии с требованиями федеральных законов и нормативных правовых актов;
- создание условий для обеспечения гарантий прав граждан при трудоустройстве, работе, обучении, предоставлении различного вида льгот в соответствии с требованиями Трудового кодекса Российской Федерации, федеральных законов и нормативных правовых актов.
Перечень персональных данных, на обработку которых дается согласие субъекта персональных данных:
- Фамилия;
- Имя;
- Отчество;
- место пребывания (город, область);
- номера телефонов;
- адреса электронной почты (E-mail);
- иные полученные персональные данные.
Принципы обработки персональных данных:
- осуществление обработки персональных данных на законной и справедливой основе;
- осуществление обработки персональных данных с согласия субъекта персональных данных на обработку его персональных данных, за исключением случаев, предусмотренных федеральным законом;
- срок действия согласия: до истечения шести месяцев с момента отзыва пользователем согласия от получения соответствующей информации;
- строгое выполнение требований по обеспечению безопасности персональных данных и сведений, составляющих врачебную тайну;
- ограничение обработки персональных данных достижением конкретных, заранее определенных и законных целей;
- исключение обработки персональных данных, несовместимой с целями сбора и обработки персональных данных;
- исключение объединения баз данных, содержащих персональные данные, обработка которых осуществляется в целях, несовместимых между собой;
- обеспечение достоверности обрабатываемых персональных данных, их достаточности, а в необходимых случаях и актуальности по отношению к заявленным целям обработки персональных данных;
- опубликование или обязательное раскрытие персональных данных, если это предусмотрено федеральным законом;
- обязательное удаление или уточнение неполных или неточных данных;
- хранение персональных данных в формах, позволяющих определить субъекта персональных данных не дольше, чем этого требуют цели обработки персональных данных, если срок хранения персональных данных не установлен федеральным законом, договором, стороной которого, выгодоприобретателем или поручителем по которому является субъект персональных данных;
- уничтожение или обезличивание персональные данные по достижении целей обработки или в случае утраты необходимости в достижении этих целей, если иное не предусмотрено федеральным законом;
- информирование граждан в доступной форме, в том числе с использованием сети Интернет, об осуществляемой медицинской деятельности и о медицинских работниках, об уровне их образования и об их квалификации;
- осуществление прямых контактов с пациентами с помощью средств связи только при условии предварительного оформления согласия пациента.
Меры по обеспечению безопасности персональных данных:
Права и обязанности оператора:
- отстаивать свои интересы в суде;
- предоставлять персональные данные субъектов третьим лицам, если это предусмотрено действующим законодательством (налоговые, правоохранительные органы и др.);
- отказывать в предоставлении персональных данных в случаях предусмотренных законодательством;
- использовать персональные данные субъекта без его согласия, в случаях предусмотренных законодательством.
Права и обязанности субъекта персональных данных:
Субъект персональных данных имеет право:
Простуда - это, в первую очередь, результат переохлаждения организма. Начиная бороться с первыми признаками простуды на начальном этапе, можно предотвратить развитие более серьезных заболеваний и воспалительных процессов в организме.

Первые симптомы простуды могут сопровождать и другие более серьезные заболевания. Поэтому, в первую очередь, необходимо убедиться, что признаки проявления болезни действительно связаны с простудой.
Конечно, симптомы начинающейся простуды зависят от того, какой именно орган воспален. Так, осипший голос характерен для ларингита, сильная заложенность носа и его сухость - для ринита, першение и боль в горле - для фарингита.
Но есть и признаки, характерные при возникновении любого вида простуды. Зачастую эти симптомы появляются еще до того, как возникает явное воспаление того или иного органа.
· Озноб, охлаждение кистей и стоп;
Вовремя распознав эти первые признаки простуды, нельзя откладывать лечение в долгий ящик: не будете лечить - состояние ухудшится и даже возможно приведет к осложнениям. А если нанесете своевременный и комплексный удар по начинающемуся заболеванию, уже через сутки снова почувствуете себя здоровым.
Что делать, обнаружив у себя первые признаки недомогания, чтобы остановить распространение заболевания и улучшить общее состояние организма?
3. Избегаем переохлаждения. Во время простуды ни в коем случае нельзя мерзнуть - особенно в тепле нуждаются ноги. Необходимо принять теплую ванну (если нет высокой температуры и если позволяет сердце) или просто попарить ноги горячей водой. Можно добавить в воду травяной настой ромашки, березового листа или зверобоя - они помогают снять воспалительный процесс и успокаивают организм. После ванны следует насухо вытереться теплым полотенцем и немедленно лечь в постель, при этом запастись несколькими комплектами одежды (для смены белья, когда будете потеть).
4. Больше пьем. При первых признаках простуды необходимо, как можно больше стараться потреблять жидкости, даже, если приходится делать это через силу. Лучше всего пить напитки, содержащие витамин С: делать чай с лимоном, черной смородиной, малиной, отвары шиповника. А в промежутках между теплыми отварами рекомендуется потреблять щелочную минеральную воду (вирусы очень боятся щелочи): Свалява, Боржоми, Нарзан и др.
После того, как вы создали для своего организма лучшие условия для борьбы с первыми признаками простуды, необходимо приступить к устранению этих самих неприятных симптомов, то есть начать лечение.
Рассмотрим, что делать, чтобы смягчить первые проявления простуды и не дать распространиться инфекции.
· При высокой температуре растереть тело 3 %-ным раствором уксуса, разведенным водой 1:1, либо водкой или спиртосодержащими напитками.

·Если температура превышает порог более 38,5 градусов, можно принять 1 таблетку аспирина или комплексного препарата на основе парацетомола (грипекс, комбигрипп).
Для усиления защитных сил организма при лечении простуды необходимо принять следующие меры:
· Укрепить иммунную систему с помощью народного средства: мед, чеснок и лимон смешивается в одинаковых пропорциях и употребляется по 1 ч. ложке 3-4 раза в день.
· Принимать гомеопатические препараты, которые зарекомендовали себя в лечении простуды афлубин, инфлюцид, антигриппин, ринитал.
Противовоспалительное действие на организм при лечении простуды оказывают следующие народные и медикаментозные средства:
· Горчица - сухой порошок горчицы насыпают перед сном в носки для прогревания, либо парят ноги в горячей воде с растворенной в ней горчицей (если нет сердечно-сосудистых заболеваний и высокой температуры). Это дает длительный прогревающий эффект и способствует устранению инфекции.
· Куриный бульон - около 150-200 г крепкого куриного бульона, по последним исследованиям, укрепляют защитные силы организма и помогает бороться с инфекциями слизистой носа и горла.
· Пчелиный мед (особенно липовый) - обладает отличным противомикробным и потогонным действием. Горячий чай или молоко с медом снимают первые признаки простуды и мешают распространению инфекции.
· Препараты на основе интерферона (арбидол, амизон, амиксин) усиливают борьбу организма с вирусами и инфекциями, но имеют ряд противопоказаний и побочных эффектов.
Один из первых признаков простуды - першение в горле. Если его игнорировать, то может возникнуть сильный кашель, а на его фоне бронхит или другие серьезные осложнения. Чтобы избежать развития заболевания нужно применять следующие меры:
· Полоскания. Можно полоскать горло раствором фурацилина или раствором соли с содой, добавив туда 2-3 капли йода.
· Рассасывания. Для смягчения горла применяют леденцы с антисептиком (Лисобакт, Прополки, Фарингосепт, Эфизол).
· Прогревания. Необходимо растереть область груди и спину между лопатками согревающим компрессом: ментоловыми бальзамами или водочными настойками. На область шеи можно делать водочный или медовый компресс (либо перцовый пластырь) и держать его до полного остывания.
Инфекция чаще всего проникает в организм именно через нос. Поэтому при первых симптомах проявления простуды особое внимание следует уделить выведению инфекции именно из носовых проходов, чтобы болезнь не перешла в следующую фазу.
· Промывания. Необходимо регулярно промывать нос травяными (ромашка, шалфей) или солевыми растворами. Для этого используют уже готовые растворы с морской водой (Маример или Аквамарис) либо обычный физраствор.
· Закапывания. Можно использовать обычные сосудосуживающие препараты (нафтизин, фармазолин), но более эффективным методом являются все же народные средства. Чтобы вылечить простуду, в нос закапывают сок свежей свеклы, сок алоэ, смешанный с медом, луковый сок или сок чеснока.
· Ингаляции способствуют выведению вирусов из организма и особенно эффективны при лечении первых признаков простуды, когда болезнь еще не развилась.
· Ингаляции проводят на основе травяных сборов (эвкалипта, шалфея, ромашки, коры дуба) либо на основе хвойных эфирных масел. Можно делать ингаляции на основе горячего картофеля - он очень эффективен при поражениях верхних дыхательных путей.
Все перечисленные меры лечения первых признаков простуды эффективны в комплексе. Лучше всего проводить процедуры перед сном, непосредственно перед тем, как лечь в постель, чтобы прогреть организм со всех сторон и воздействовать на простуду, как можно сильнее.
Если все делать правильно, уже на следующее утро симптомы простуды исчезнут, и вы почувствуете себя здоровым человеком.
Фарингит – это воспаление слизистой оболочки глотки. Для успешного лечения фарингита необходимо знать симптомы заболевания.

4.00 (Проголосовало: 9)
- Формы фарингита
- Причины развития заболевания
- Клиническая картина
- Диагностика фарингита
- Лечение фарингита
Фарингит – это воспалительное поражение слизистой глотки.
Формы фарингита
По своему клиническому течению фарингит может быть хроническим и острым.
Хроническая форма подразделяется на:
- гипертрофическую – это увеличение слизистой;
- атрофическую – это истощение слизистой;
- катаральную – стандартное воспаление.
Острая форма также существует в трех видах:
- аллергическая – провоцируется аллергенами;
- инфекционная – вызывается болезнетворными микроорганизмами;
- посттравматическая – возникает из-за попадания на слизистую раздражающих веществ.
Причины развития заболевания
В большинстве случаев острый фарингит выступает в роли не самостоятельной патологии, а является лишь проявлением общего инфекционного процесса. Многие инфекции (дифтерия, скарлатина, корь, грипп) дебютируют как острая форма фарингита, поэтому несвоевременно диагностируются.
В 70% случаев острое воспаление глотки вызывается не бактериями, а вирусами. Наиболее часто это:
- вирусы гриппа и парагриппа;
- риновирусы;
- аденовирусы;
- вирусы Эпштейна-Бара;
- семейство цитомегаловирусов;
- энтеровирусы.
Только 30% случаев острого фарингита вызываются бактериальной флорой:
- стафилококки;
- пневмококки;
- стрептококки группы А, С, G;
- коринебактерии дифтерии;
- гемофильная палочка;
- атипичные возбудители – хламидии и микоплазма.
Последние называются атипичными, т.к. поселяются внутри клеток, а не на поверхности слизистой, поэтому иммунная система их не может обнаружить. По этой причине такие воспалительные процессы протекают длительно, создавая существенные трудности при проведении этиотропной (воздействующей на причину) терапии.
В небольшом проценте случаев фарингит вызван грибковой флорой. Как правило, это связано с общим ослаблением иммунитета или местным иммунодефицитом (например, у курильщиков). Также этому способствует длительный прием антибактериальных препаратов.
Острый фарингит при некорректном лечении может переходить в хроническую форму. Чаще всего хронизируются фарингит, вызванный цитомегаловирусной инфекцией, вирусом Эпштейна-Барра, хламидийной и микоплазменой инфекцией, так как эти микроорганизмы обитают внутри клеток и на них не действует местная антибактериальная и противовирусная терапия. Но также в хроническую форму может переходить и воспаление, вызванное стрептококками и стафилококками.
Развитие хронического фарингита – это следствие одного из двух процессов:
- хронизации острого воспаления глотки из-за плохой иммунной защиты;
- вторичного заражения глотки из инфекционных очагов, расположенных в организме (кариозные зубы, воспаления лор-органов, заболеваний пищеварительного тракта и т.д.).
Факторы, повышающие вероятность фарингита:
- переохлаждение всего организма или только верхних отделов дыхательных путей;
- злоупотребление спиртными напитками;
- употребление кислой, острой, горячей или холодной пищи;
- нарушение носового дыхания.
Дыхание через нос затрудняется при таких состояниях, как:
- искривленная носовая перегородка;
- полипы носа;
- гипертрофия нижних носовых раковин;
- аллергический ринит.
В этих случаях человеку приходится дышать через рот, а это пересушивает слизистую ротовой полости и снижает местный иммунитет, т.к. уменьшается выработка иммуноглобулина А.
Атрофический фарингит провоцируют и другие причинные факторы:
- недостаток витаминов;
- анемия;
- функциональная недостаточность сердца;
- недостаточность функции почек;
- сахарный диабет;
- сниженная тиреоидная функция (гипотиреоз);
- менопаузальный синдром.
Клиническая картина
Острая форма проявляется:
- болями в горле, которые иногда отдают в уши, если воспаляются боковые глоточные валики;
- чувством першения и жжения;
- сухостью и дискомфортными ощущениями в горле;
- незначительным подъемом температуры (обычно не более 38,0°С).
При ощупывании лимфатических узлов шеи они определяются как увеличенные и болезненные. Осмотр глотки выявляет покраснение задней ее стенки и небных дужек, хорошо видна зернистость (увеличенные лимфоидные очаги более яркого цвета, чем окружающая слизистая). Важный дифференциальный признак – отсутствие воспаления в небных миндалинах при фарингите. Это отличает его от ангины.
Хроническое воспалительное поражение глотки протекает легче, чем острое – лихорадка и общее ухудшение самочувствия практически всегда отсутствуют. Обычно больного беспокоит:
- чувство сухости и першения в горле;
- сухой с приступами кашель;
- ощущение комка или инородного тела в горле.
Из-за того, что на задней стенке скапливается слизистый секрет, человеку постоянно надо его проглатывать. Это вызывает существенный дискомфорт.
Атрофическая разновидность фарингита сопровождается истончением и сухостью слизистой, через которую просвечивают сосуды. На ее поверхности могут присутствовать корки из засохшего слизистого секрета.
Гипертрофическая форма диагностируется по наличию разросшихся очагов лимфоидной ткани, которые определяются в виде гранул или тяжей. Они расположены позади боковых глоточных валиков (это и есть задние дужки неба). При обострении гиперплазированные участки отекают, увеличиваются в размерах, приобретают ярко-розовый цвет, в них могут появляться очаги абсцедирования.
Диагностика фарингита
В диагностике острого фарингита ключевое значение имеет фарингоскопия, определение возбудителя (ПЦР, бактериологическое и микологическое исследование мазков со слизистой глотки) и лабораторное обследование (клинический анализ крови, маркеры воспаления, общий анализ мочи). Данные, полученные в ходе диагностики, позволяют корректно подобрать лечение, избежать осложнений и хронизации процесса.
В диагностике хронического фарингита важен поиск первичных очагов инфекции. Для этого проводится:
- рентгенологическое исследование полости носа, околоносовых пазух и полости рта (компьютерная томография околоносовых пазух, дентальное КТ);
- эндоскопическое обследование носоглотки;
- эзофагогастродуоденоскопия.
Проводится подробное лабораторное обследование. Помимо клинического анализа крови, необходимо провести обследование на хронические вирусные инфекции и внутриклеточные бактериальные инфекции, исключить фактор аллергизации.
В некоторых случаях требуется детальное обследование иммунной системы, так как снижение местного иммунитета приводит к хронизации инфекции.
Лечение фарингита
Если фарингит причинно связан с вирусной инфекцией, то врачи назначают:
- противовирусные препараты;
- иммуномодуляторы;
- местные антисептические растворы.
Для устранения неприятных симптомов показаны обезболивающие препараты и жаропонижающие. Чтобы укрепить организм и уменьшить интоксикацию, проводят витаминотерапию (аскорбиновая кислота) и рекомендуют обильное питье. Если на фоне вирусов активируется патогенная бактериальная флора, то дополнительно показаны местные и системные антибиотики. При дифтерийном фарингите лечение в амбулаторных условиях запрещено. Терапию проводят только в стационаре.
При грибковом фарингите необходима отмена антибактериальной терапии (если она проводится), используются местные антисептические средства и антимикотики (противогрибковые), в некоторых случаях назначается антимикотическая терапия системного действия.
Чтобы эффективно вылечить хроническую форму фарингита, необходимо устранить действие тех факторов, которые поддерживают постоянное воспаление глотки. Для этого рекомендовано:
В период обострения хронической формы фарингита врачи назначают:
- препараты с антибактериальной активностью (местные антисептики и антибиотики, бактериофаги) против микроорганизмов, поддерживающих воспаление (их определяют по результатам бактериологического анализа);
- противовоспалительные препараты;
- иммуномодуляторы;
- витамины.
Помимо медикаментозного лечения используют физиотерапию (фонофорез фармакологических препаратов, воздействие ультрафиолетового излучения на слизистую глотки, магнитно-лазерную терапию на область лимфоузлов шеи, галотерапию).
Фарингит – это воспалительное поражение слизистых оболочек и лимфоидных тканей задней стенки глотки. Процесс имеет инфекционную, химическую или механическую природу и в отсутствие лечения может распространяться на более глубокие структуры организма. Редко проявляется как самостоятельная патология и часто является симптомом общего поражения или следствием локального очага инфекции при тонзиллитах, синуситах, зубном кариесе, стоматитах. Может сочетаться с насморком, слезотечением, увеличением локальных лимфоузлов в области шеи.
Подробную консультацию о том, как предотвратить фарингит, узнать что это за болезнь, и как ее лечить, можно получить у ЛОР-врача.
Классификация фарингитов
- острый фарингит – протекает в резкой форме, имеет ярко выраженную симптоматику воспалительного процесса;
- хронический фарингит – отличается вялотекущим воспалительным процессом с незначительными проявлениями.
С учетом этиологии, классификация фарингитов выглядит следующим образом:
- инфекционная форма – источником патологии могут быть вирусы, бактерии, грибки;
- аллергическая – проявляется на фоне поллинозов, как составная часть аллергического поражения дыхательных путей;
- посттравматическая – возникает при механическом или химическом поражении слизистой оболочки глотки.
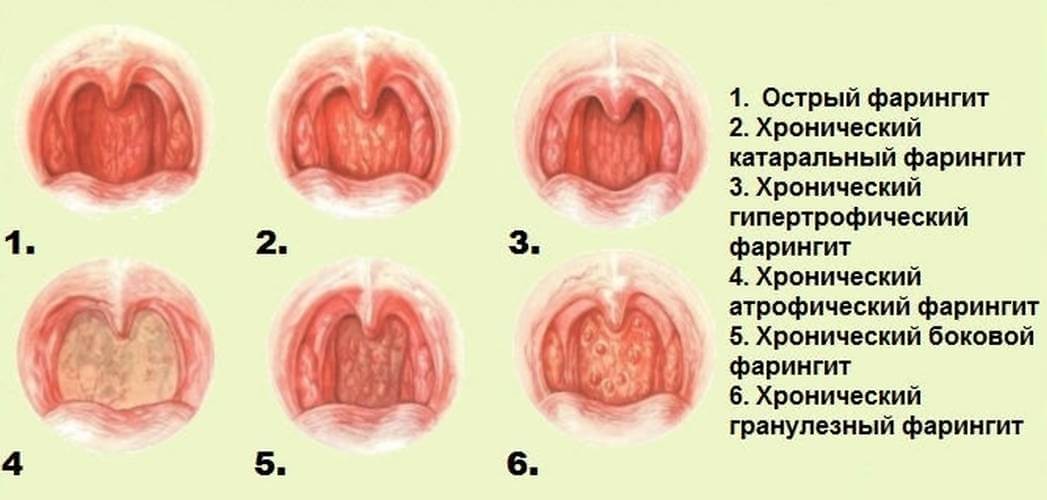
По форме протекания заболевание может быть:
- катаральным, или простым – классическое проявление в виде простудного воспаления глотки на фоне ОРВИ; объединяет почти 70% всех острых случаев заболевания;
- атрофическим – проявляется сухостью и истончением слизистых оболочек;
- гипертрофическим, или гранулезным – с припухлостью мягких участков неба и разрастанием лимфоидной ткани;
- смешанным.
Фарингит: причины развития
В норме человек дышит через нос. Проходя через носовые ходы и камеры, воздух согревается, очищается, увлажняется и поступает в глотку, трахею и бронхи уже подготовленным, то есть лишенным значительной части пыли, вирусов, бактерий и аллергенов.
Дыхание через рот – запасная альтернатива для экстренных случаев, когда нос не в состоянии выполнять свою функцию. Но в этом случае организм лишается естественной защиты: воздух не очищается, не согревается и содержит полный набор инфекционных возбудителей.
Таким образом, ротовое дыхание, особенно на холодном или загрязненном раздражителями воздухе – главная причина воспаления глотки.
Факторы развития патологии:
- вирусные инфекции – возбудители аденовируса, ОРВИ, герпеса, кори, краснухи;
- бактериальные инфекции – на основе стрептококка, стафилококка, пневмококка и даже гонококка (при слабом иммунитете и обширном поражении всего организма);
- грибковая инфекция – на первом месте грибки кандида, которые вызывают молочницу ротовой полости;
- различные аллергены, чаще всего воздушные – пыльца, шерсть, пылевые частицы;
- желудочно-кишечные заболевания с выраженным рефлюксом – забросом желудочных соков вверх по пищеводу;
- пересушенный и загрязненный химическими веществами воздух;
- злоупотребление острой пищей, раздражающей глотку и пищевод;
- механические травмы слизистой глотки.
Здоровый организм все эти факторы способен пересилить самостоятельно. Однако благоприятным фоном для развития патологии могут стать:
- ослабление иммунной системы;
- удаление миндалин в анамнезе;
- постоянные стрессы и недосыпания,
- гормональные нарушения при заболеваниях щитовидной железы, сахарном диабете или в период менопаузы;
- резкие температурные скачки – перегрев, переохлаждение;
- вредные привычки – табак, алкоголь нарушают работу сосудов и негативно влияют на состояние иммунитета;
- недостаток витаминов и минералов в организме – в частности, витамина А, который влияет на локальный иммунитет в слизистых тканях;
- врожденные особенности строения глотки.
Факторы, которые провоцируют острую форму заболевания связаны преимущественно с инфекциями, а хроническую – с различными раздражителями (рефлюксом, грязным воздухом, острой пищей и т.п.). Отличие заключается и в интенсивности их воздействия. При остром фарингите реакция проявляется практически сразу и протекает в ярко выраженной форме с большой вероятностью полного излечения.
Хронический процесс развивается как ответ на недолеченную острую форму или при длительном воздействии неблагоприятных причин – например, при постоянной работе в помещении с сухим пыльным воздухом.
Внимание! Высокий риск хронического воспаления глотки характерен для профессиональных певцов, лекторов, дикторов – всех тех, чья деятельность связана с нагрузкой на голосовые связки.
Неподдающиеся симптоматическому лечению боли в области глотки могут быть следствием специфических системных заболеваний и нервных синдромов.
Симптомы и признаки
Общие симптомы заболевания:
- гиперемия (покраснение) слизистых тканей;
- гиперпластические (с разрастанием лимфоидной ткани) или атрофические (с истончением тканей) изменения слизистых оболочек;
- ощущение сухости и першения в горле, сухой кашель;
- болевой синдром, особенно выраженный при глотании;
- высыпания на слизистой оболочке, в некоторых случаях гнойный налет;
- утренние отхаркивания скопившейся за ночь вязкой слизи.
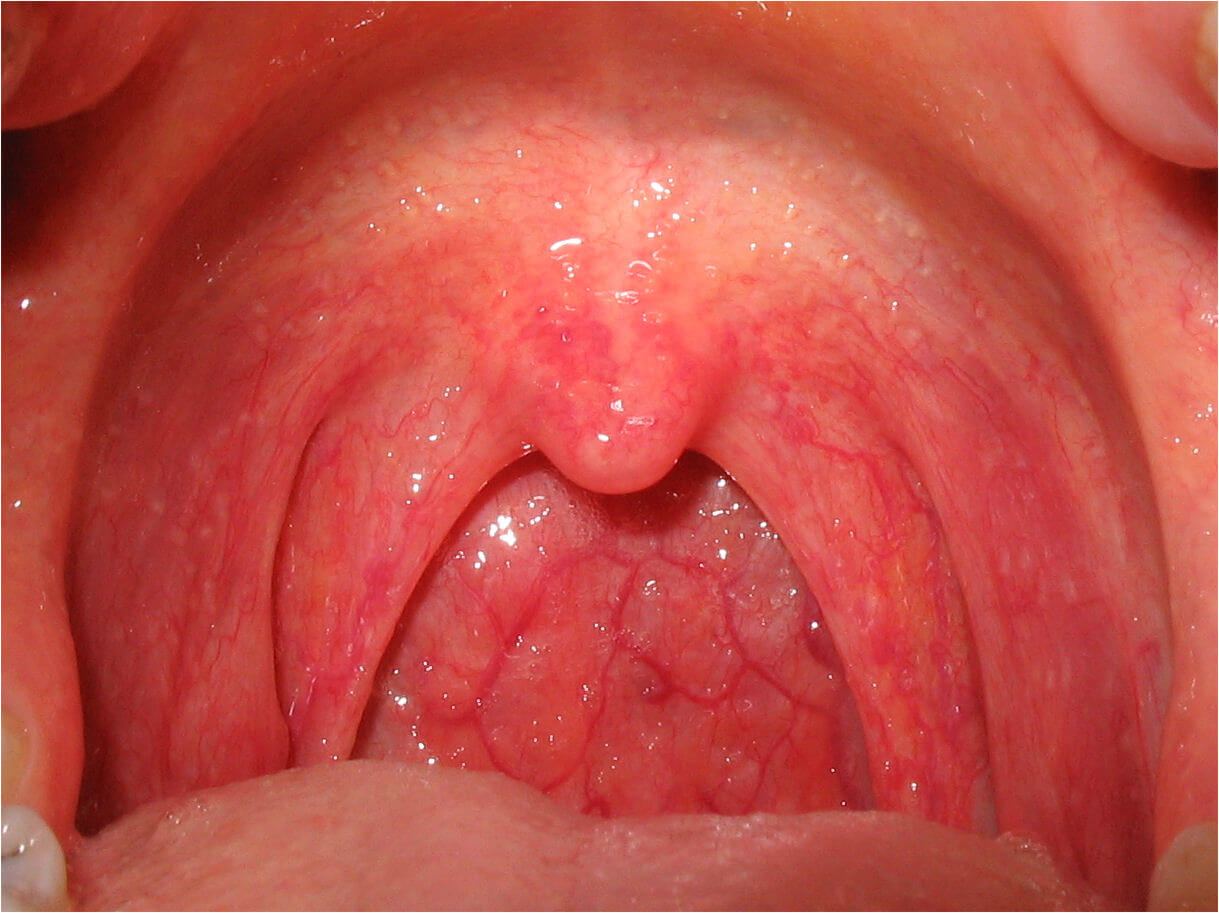
При острой форме общие признаки заболевания ярко выражены, наблюдается отечность тканей, слабость и недомогание, температура до 38°С, болезненность прилегающих лимфоузлов – затылочных, шейных. Нередко воспалительный процесс распространяется на прилегающие органы — возникает ринит, конъюнктивит, отит.
Для хронической формы повышение температуры нехарактерно, реакции со стороны лимфоидной ткани также незначительны. Основная симптоматика – сухость слизистой оболочки, раздражение тканей, постоянное желание откашляться.
Диагностика фарингита
Для обследования и постановки диагноза используют осмотр, а также лабораторные и инструментальные методы диагностики.
Визуальный осмотр включает оценку общего состояние, пальпацию шейных и затылочных лимфоузлов. Основной метод – фарингоскопия задней стенки глотки прямым методом – с использованием шпателя и источника света.
Лабораторное исследование включает:
- взятие мазка из зева на бакпосев, ИФА и ПЦР для определения бактериального, грибкового и вирусного возбудителя; отдельное внимание уделяют методам выделения БГСА (бета-гемолитического стрептококка А) – особо устойчивого инфекционного возбудителя;
- общий анализ крови для выявления воспалительного процесса, дифференциальной диагностики мононуклеоза и других болезней крови;
- общий анализ мочи – для оценки работы мочевыделительной системы.
Инструментальная диагностика дополняет визуальную оценку состояния пациента и представляет собой разновидность непрямой фарингоскопии с использованием прибора — фарингоскопа.
Нередко воспаление глотки является первым признаком не только общих инфекционных заболеваний, но и серьезных аутоиммунных, неврологических, системных нарушений. Например:
Во всех этих случаях требуется проведение дифференциальной диагностики с использованием рентгенографии, микроскопии крови, иммуносерологических исследований. Параллельно к обследованию могут привлекаться врачи других специальностей – неврологи, эндокринологи, аллергологи, гематологи, кардиологи.
Лечение патологии
ЛОР-врач назначает схему лечения с учетом этиологии и формы протекания болезни. Оптимальный подход: симптоматическое лечение для устранения или ослабления неприятных ощущений с параллельным воздействием на причину патологии.
Преимущественно используют консервативную терапию медикаментозными препаратами. Назначают:
- антибактериальные препараты местного действия;
- противовоспалительные средства;
- локальные обезболивающие;
- иммуномодуляторы – для стимуляции иммунной системы;
- витаминные препараты;
- лекарства для поддержки и коррекции работы сердечно-сосудистой, гормональной, пищеварительной систем (при необходимости).

Чаще всего применяются: аэрозоли, спреи, растворы для полоскания, леденцы – для местного применения; таблетки, капсулы, инъекционные формы (реже) – для воздействия на весь организм.
Важно! В период лечения пациент должен воздерживаться от курения. В противном случае, ни один врач не гарантирует эффективность терапии.
Быстрому излечению также способствует:
- щадящий режим – дыхание увлажненным воздухом, минимальное использование голоса;
- теплое обильное питье;
- отказ от острых и раздражающих слизистые стенки продуктов питания.
В качестве вспомогательного приема, а также для устранения симптомов хронического неинфекционного фарингита можно использовать растительные лекарственные средства. Хорошо снимают раздражение теплые полоскания настоями ромашки, календулы, шалфея, коры дуба – по 5-6 раз в течение дня, а также ингаляции настоями или эфирными маслами сосны, мяты перечной, мелиссы лекарственной.
При выраженной гипертрофии слизистой оболочки глотки используют хирургические методы лечения – криодеструкцию, лазерную коагуляцию.
Осложнения фарингитов
Несерьезное отношение к лечению может спровоцировать всевозможные осложнения:
- внутриглоточные и заглоточные абсцессы;
- ревматические изменения тканей – появление узелков в структурах опорно-двигательного аппарата, патологические изменения в тканях сердца и сосудов;
- постинфекционный гломерулонефрит (особенно характерен при стрептококковой инфекции);
- различные формы отитов;
- лимфадениты;
- воспаления слюнных желез;
- трахеиты, бронхиты и пневмонии;
- сепсис (в особо тяжелых случаях).
Профилактика заболевания
Профилактические меры для предотвращения патологии могут быть специфическими и общими. Общие направлены на закаливание и оздоровление организма. Они подразумевают прогулки на свежем воздухе, занятия спортом, отказ от вредных привычек, правильное здоровое питание. Тем, кто уже находится в группе риска, следует обратить внимание на специфические меры:

Читайте также:
